以患者为中心的健康教育方案在宣教产妇母乳喂养中的应用及效果评价
陈延亭,陈 旭,郭淑华,杨兰玉,庞昭雁
(1.中日友好医院产科,北京 100029;2.中日友好医院护理部,北京 100029)
合理喂养是新生儿健康成长的基础。母乳是婴儿最适宜的食物,是促进神经中枢发育的理想物质[1]。中国营养学会膳食指南修订专家委员会提出我国6月龄内婴儿应坚持纯母乳喂养[2]。然而,2019年2月中国发展研究基金会发布的《中国母乳喂养影响因素调查报告》显示,我国婴儿6 个月内纯母乳喂养率29.2%,距离国家卫健委印发的《母乳喂养促进行动计划(2021—2025年)》和《国民营养计划(2017—2030)》提出的0~6 个月的婴儿纯母乳喂养率达到50%以上的目标仍有一定的距离,低于43%的世界平均水平和37%中低收入国家平均水平[3]。李玲等[4]对我国6个月内婴儿纯母乳喂养影响因素Meta 分析结果显示:医务人员孕期宣教和产后母乳喂养指导与6 个月内婴儿纯母乳喂养具有相关性,健康宣教是目前临床护理中提高初产妇母乳喂养能力最为常见且经济简便的方式。但是传统的健康宣教模式主要采用床旁单向讲解,忽略了产妇自身的需求,宣教内容较为泛泛、缺乏针对性,在促进患者的健康行为改变方面具有一定的局限性。本研究采用基于《“促进以患者为中心的学习”指南》(以下简称《指南》)的健康教育模式[5]对孕产妇提供母乳喂养相关健康教育,探讨《指南》应用在改善婴幼儿母乳喂养率、提高孕产妇母乳喂养自我效能等方面的效果。现报道如下。
1 资料与方法
1.1 研究对象
选取2022年2月—5月在北京市某三甲医院产科病房分娩的100 例孕产妇作为研究对象。纳入标准:①足月单胎妊娠;②无严重妊娠期并发症及(或)合并症;③有自主学习能力;④自愿参加本研究,签署知情同意书。排除标准:①孕产妇或新生儿存在母乳喂养禁忌证,如HIV感染,有乳腺疾病不适合母乳喂养等;②母婴分离;③有医学教育背景,或者从事与医学相关的职业;④有认知功能障碍。将研究对象分为对照组(55 例)和观察组(45 例),均签署知情同意书。本研究通过中日友好医院伦理委员会审批(2022-KY-091)。
1.2 方法
1.2.1 干预方法
2 组孕产妇均接受常规护理。做好孕产妇的入院宣教及出院指导,住院期间孕产妇有疑问时,给予及时解答。
干预组在此基础上还采取了基于《指南》的母乳喂养健康教育方案。(1)方案的构建。根据《指南》要求制订《母乳喂养健康教育需求问卷》,包括:A.根据纯母乳喂养影响因素[6],提取出一般资料:年龄、文化程度、孕周、既往孕史、乳头情况、妊娠合并疾病、产后恢复地点等;B.可接受的健康教育方式,如医务人员口头讲述、公众号小程序视频等网络媒体形式、同伴教育等;C.希望得到的健康教育内容,包括5 个方面:新生儿早期保健、哺乳姿势及技巧、母乳的成分及益处、乳房的护理、日常护理及注意事项,共计24 条内容。(2)方案的实施。环境准备:根据孕产妇的需求,选择在床旁或宣教室等环境进行宣教。宣教过程中,欢迎孕产妇提出问题,以便研究者评估产妇对健康信息的理解及掌握程度、自我管理及实施健康相关活动的能力。制订健康宣教计划:研究者与产妇共同制订个体化母乳喂养健康教育路径,产妇根据对每一条内容的需求程度,结合自身情况选择教育内容、时间及方式,最终制订个体化健康教育路径表。健康宣教的实施以孕产妇的需求为核心,根据共同制订的健康教育路径,充分考虑专业性的前提下,实施健康宣教。于产前、产后连续3d 和出院前分别实施以患者需求为核心的健康宣教。
对照组干预方法:进行院内常规的母乳喂养健康教育,由研究小组护士根据现有的母乳喂养健康内容进行产后及出院前的宣教,内容包括:母乳喂养对母婴的益处、正确有效的哺乳方法及技巧、正确含接的姿势及必要性、喂养频率、排空乳房的重要性及方法。产后进行电话回访,记录母乳喂养情况及发生的问题。
1.2.2 评价指标
纯母乳喂养指除母乳外,不给婴儿吃其他任何液体或固体食物。联合国儿童基金会定义纯母乳喂养率,为纯母乳喂养的6 个月内婴儿的百分比。本研究中母乳喂养率的计算公式为:调查时前24h内纯母乳喂养的婴儿数量/同期被调查的所有婴儿的数量。
母乳喂养自我效能:采用加拿大学者Dennis编制、戴晓娜[7]修订的母乳喂养自我效能量表(breastfeeding self-efficacy scale,BSES)中文版,评价产妇母乳喂养自信心。该量表包括30 个条目,各条目均采用Likert 5 级评分,从“一点信心也没有”到“非常有信心”分别计1~5 分,满分30~150 分,得分越高说明产妇母乳喂养的自信水平越高。该量表Cronbach’s α系数为0.93。
产科护士健康教育能力:采用由齐秀杰[8]编制的《产科护士健康教育能力量表》进行评价,该量表包括3 个维度,32 个条目,各条目均采用Likert 5 级评分,从“非常不符合”到“非常符合”分别计1~5 分,满分32~160 分。分数越高表明产科护士的健康宣教能力越强。该问卷的Cronbach’s α系数为0.81。
1.2.3 评价方法
在孕妇入院后,由课题组成员对孕妇进行《母乳喂养健康教育需求问卷》的调查,并根据调查结果制订个性化健康宣教路径表。在孕妇分娩后第7d 及第30d,通过电话随访的方式收集产妇的母乳喂养情况和BSES 中文版评价结果。在整个项目实施开始前和结束后评价全科护理人员(共20人)的产科护士健康教育能力。
1.3 统计学方法
所有数据均双人录入。采用SPSS26.0 软件建立数据库并进行统计处理。计量资料用均数±标准差表示,如符合正态分布和方差齐性则采用方差分析比较组间差异,当方差分析有差异时再用Bonferronit检验进行两两比较;如数据不符合正态分布和方差齐性,则进行数据变换和采用秩和检验;计数资料用百分数表示,各组间率的比较应用χ2检验,有统计学意义时采用χ2切割法(Bonferroni 方法校正检验水平)进行两两比较;取P<0.05为差异有统计学意义。
2 结果
2.1 2组孕产妇的基线资料比较
表1 示,对照组和观察组产妇在年龄、教育水平、家庭月收入水平、孕前BMI、孕周、妊娠次数、分娩次数、分娩方式、是否分娩镇痛、是否会阴侧切、产后恢复地点上的差异均无统计学意义(P>0.05)。
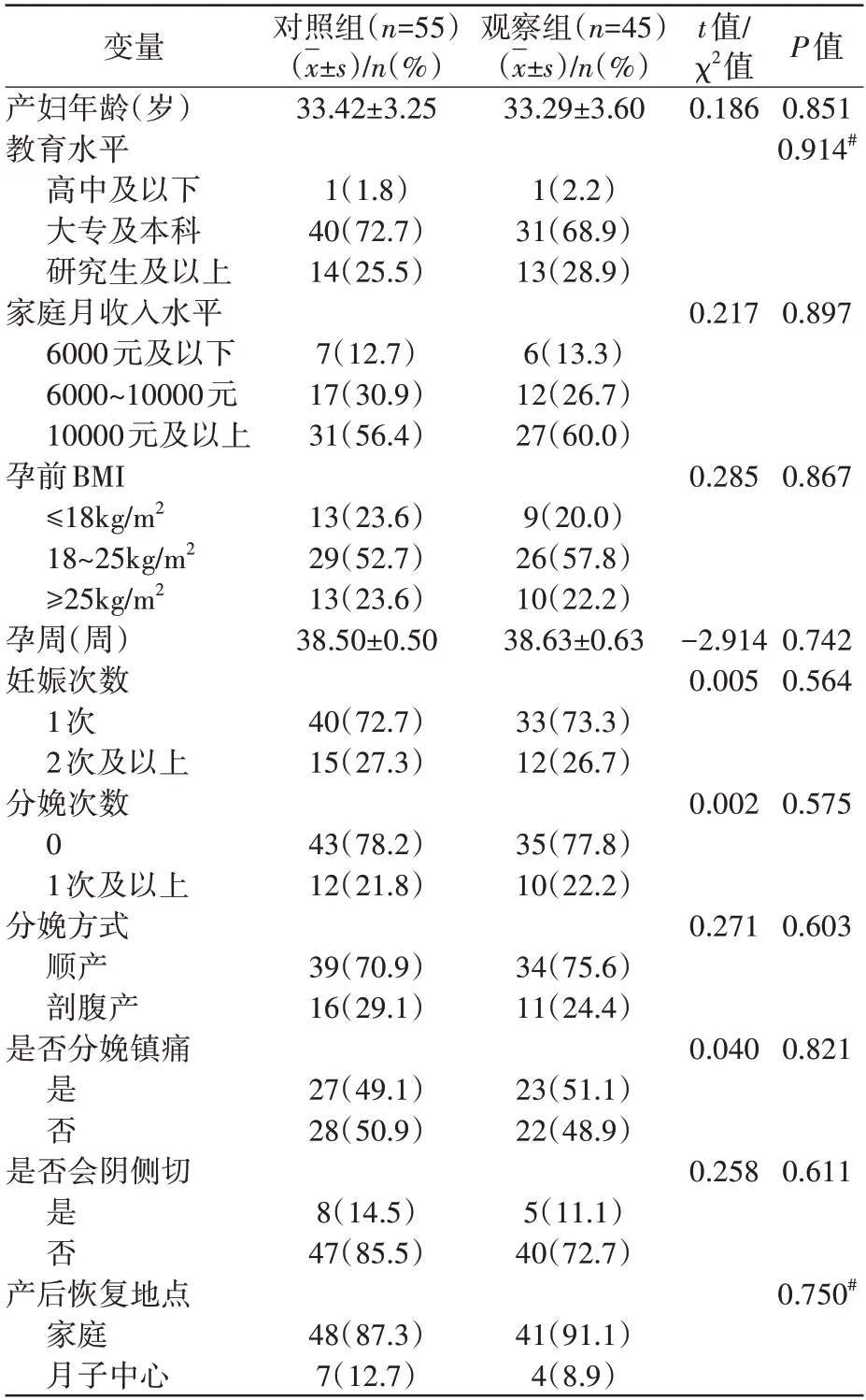
表1 2组产妇一般情况比较
2.2 产后7d、30d母乳喂养情况比较
产后7d,观察组母乳喂养率53.3%(24/45),高于对照组母乳喂养率27.3%(15/55),差异有统计学意义(P<0.05);产后30d,观察组母乳喂养率64.4%(29/45),高于对照组的32.7%(18/55),差异有统计学意义(P<0.05)。2 组产妇产后7d 和30d的母乳喂养率差异均无统计学意义(P>0.05)。
2.3 2组产妇产后30d母乳喂养自我效能比较
产妇BSES 评分在产后30d 时进行比较,结果显示,观察组产妇的母乳喂养自我效能得分总分为(120.09±19.31)分,高于对照组产妇的母乳喂养自我效能得分总分(108.71±11.37)分,且差异有统计学意义(P<0.05);观察组知识技能、内心活动评分(57.64±10.07、62.44±9.70)均高于对照组(51.09±6.60、57.62±5.99),且差异均有统计学意义(P<0.05)。
2.4 产妇母乳喂养自我效能和母乳喂养率的相关性
观察组和对照组产妇母乳喂养自我效能与母乳喂养率间均具有正相关性(P<0.05),Person 相关系数分别为0.666、0.498,观察组相关性更为显著。2组产妇母乳喂养自我效能2个维度(知识技能、内心活动)评分和母乳喂养率均有正相关性(P<0.05),且观察组2 个维度评分与母乳喂养率的相关性均更显著(P<0.05)。
2.5 实施干预前后产科护士健康教育能力比较
进行干预前后,对产科护士健康教育能力评分进行比较。干预后护士健康教育能力评分(139.75±10.83)较干预前评分(132.88±15.39)提高,差异具有统计学意义(P<0.05),且知识与经验、技能与能力、综合素质3 个维度在干预后护士健康教育能力评分均有提升,差异均有统计学意义(P<0.05)。
3 讨论
3.1 基于《指南》的母乳喂养健康教育方案可以提高产妇的母乳喂养率
本研究结果显示,观察组产后7d、30d 母乳喂养率均高于对照组(P<0.05)。基于《指南》的健康教育方案,是在充分评估的前提下制订的,更尊重孕产妇的想法、需求及价值观,让其更系统、有计划地了解自己真正需要的内容,主动构建知识体系。孕产妇从环境选择开始便参与到健康宣教活动中来,随着后续需求的评估、计划的制订、宣教的实施,每一个过程都参与其中,根据自身情况来制订自己的理论框架及实践途径,让其从被动接受转化为主动学习,消除了因被动接受导致的知识盲区,极大提高了产妇母乳喂养依从性及对知识的接受程度。宣教或指导过程中产妇与专业人员为平等的伙伴关系,使孕产妇在接受健康教育过程中知识结构逐渐系统化,从而提高了健康教育效果。
3.2 母乳喂养率的提高可以通过提高母乳喂养自我效能来实现
本研究结果显示:基于《指南》的健康教育方案与传统的母乳喂养宣教相比,可以有效提高产后产妇母乳喂养自我效能(P<0.05),且知识技能和内心活动2 个维度均有提高(P<0.05)。随着社会环境的发展,女性独立意识更强,对生产后行为角色转变有一定影响,以《指南》为基础的健康教育,更有助于产妇向“母亲”的角色转变[9],更好地增强其责任感。母乳喂养自我效能即母乳喂养自信心,健康教育过程中对产妇的干预,不仅可以增强其母乳喂养认知水平——包括对知识的接受、对技能的掌握,还可以调整其心理状态,通过同伴教育等手段,更好地增强母乳喂养自信心。成功进行母乳喂养后,使其认知更加完善,对角色改变适应更为明显,也提升了孕育新生命的幸福感。结果亦表明,对照组、观察组产妇母乳喂养自我效能和纯母乳喂养率间均呈正相关(P<0.05),且观察组知识技能、内心活动2 个维度较对照组相关性更显著(P<0.05),即产妇自信心越强,越有可能进行纯母乳喂养。王静[10]研究发现,很大一部分人自觉奶水不足是选择混合喂养的首要原因,实际上奶水不足很大程度上是产妇自己感觉上的而并非真正意义上的;且许多产妇前期由于缺乏知识技能方面指导,导致母乳喂养成功率低,进而拒绝纯母乳喂养。因此,本研究通过健康宣教,提高了产妇对技能的掌握程度,帮助其掌握正确且有效喂养的方法;增强其意识水平,加强心理建设,使其在遇到困难时仍然可以坚持进行纯母乳喂养,进而提高纯母乳喂养率。
3.3 基于《指南》的健康教育方案可提高产科护士的母乳喂养健康教育能力
本研究结果显示:整个项目实施后产科护士健康教育能力评分较实施前有显著提高(P<0.05)。护士作为现如今病房中健康教育的主要实施者,提高健康教育能力也是当今社会护理学发展的必要趋势。以《指南》为基础的健康教育方案要求在前期对产科护士进行系统性培训,帮助其完善母乳喂养知识体系;在实施健康教育过程中,护士与产妇共同评估、制订计划,更好地了解理论和实际的差距,使其有机结合,更好地实施健康宣教。结果也显示,实施后护士在知识与经验、技能与能力、综合素质等方面的能力均较前有提升(P<0.05)。提升护士健康教育能力可以提升护士整体素质,保障教育实施效果,以患者为中心,针对产妇的需求,也能更好地提高产妇母乳喂养依从性,进而促进纯母乳喂养。
综上,与目前国内的多种健康教育模式相比,基于《指南》的健康教育方案能更加系统地指导护士进行临床工作,该模式要求产妇有一定的学习能力,对于学历偏低的产妇能否推广还有待验证。在母乳喂养的健康教育上,该方案能提高产后母乳喂养率,增强产妇母乳喂养的自我效能,同时提高了产科护士健康教育能力,具有一定的临床推广价值。

