自动乳腺全容积成像及高频超声对乳腺黏液腺癌的诊断特征
王爽,马兆丽,鲁娜,朴艺兰,*
1.延边大学附属医院超声医学科,吉林 延吉 133000;2.延边大学,吉林 延吉 133000;*通信作者 朴艺兰 1419299989@qq.com
乳腺黏液腺癌(mucinous breast carcinoma,MBC)又称黏液癌、胶样癌,是特殊类型浸润性乳腺癌中相对少见的一种类型,发生率较低,约占乳腺恶性肿瘤的1%~6%[1],可分为单纯型乳腺黏液癌(pure mucinous breast carcinoma,PMBC)和混合型乳腺黏液癌(mixed mucinous breast carcinoma,MMBC)[2]。高频超声和自动乳腺全容积成像(automated breast volume scanner,ABVS)是女性乳腺检查的重要方法,ABVS可获得连续扫查后的全乳容积信息,利用影像数据处理系统经多平面重组显示技术重建冠状面和矢状面信息,进行脱机分析[3],观察乳腺病灶的边缘特征优于高频超声,对乳腺恶性病灶的识别具有较高的应用价值,但无法获知病灶的血供及腋窝淋巴结信息。目前针对MBC的ABVS冠状面表现相关报道较少,为了更好地了解本病在ABVS冠状面上的表现、认识MBC的超声特征,本研究分析MBC病灶术前采集并存档的ABVS冠状面图像及高频超声图像,探讨两者对本病的诊断价值,提高其诊断率。
1 资料与方法
1.1 研究对象 回顾性分析2017年7月—2021年10月延边大学附属医院术后病理证实的28例MBC患者,术前均行高频超声和ABVS检查。患者均为女性,年龄37~77岁,平均(56.8±10.9)岁。纳入标准:声像图资料清晰、完整;经术后病理证实;临床资料齐全。本研究经延边大学附属医院伦理委员会批准(2018141号)。
1.2 仪器与方法 采用Siemens Acuson S2000型彩色多普勒超声诊断仪,配备ABVS系统,ABVS检查应用14L5BV宽幅高频线阵探头,频率5~14 MHz,高频超声应用18L6HD线阵探头,频率5.5~18.0 MHz。患者取仰卧位,双手臂上举充分暴露双侧乳房,首先使用高频超声探头对双侧乳房行连续扇形扫查及全方位纵横扫查,观察病灶的大小、形态、边缘、纵横比、内部及后方回声、血供情况等,留图存档;随后切换探头,选择ABVS模式,使扫描探头紧贴患者乳房以获得最大扫描平面(必要时可在患者检查侧的肩膀下方垫一枕头),常规行内侧位、正中位及外侧位3个切面扫查,乳房较大者可增加上位或下位扫查,定位乳头,将图像传至工作站进行分析,ABVS下重点观察病灶冠状面图像特征。
1.3 超声图像判读标准 高频超声下各观察指标判读标准为,病灶形态:分为较规则即圆形、椭圆形(可包含2~3个波形起伏)和不规则;边缘:分为光整、不光整(包括模糊、毛刺、成角及微小分叶)[4];大小与纵横比:测量病灶左右径和前后径,纵横比即为前后径/左右径;回声:内部回声同脂肪层回声相比较得出,分为等或稍低回声、低回声;后方回声分为后方回声不变、增强、衰减;根据Adler血流分级[5]将病灶内血流分为4级:0级无血流;I级少量血流,可见1~2处点状血流;Ⅱ级中量血流,可见3~4处点状血流或1条主要血管,其长度大于肿块半径;Ⅲ级丰富血流,可见4处以上点状血流或2条主要血管。根据《自动乳腺容积超声技术专家共识(2022版)》[3],ABVS下各观察指标判读标准:强回声晕:病灶周缘区出现一圈强回声;汇聚征:病灶周边呈放射状分布的条状高回声向中心区汇聚;跳跃征:扫描过程中出现部分删除伪像或跳跃伪像;白墙征:病灶后方回声增强在冠状面形成白色区域。
1.4 统计学方法 采用SPSS 23.0软件,符合正态分布的计量资料以±s表示,组间比较采用独立样本t检验;计数资料以例(%)表示,组间比较采用χ2检验或Fisher精确概率法,P<0.05表示差异有统计学意义。
2 结果
2.1 MBC患者一般情况及病理诊断 28例MBC病灶中,PMBC及MMBC各14例(50%),其中仅1例MMBC患者发现腋窝淋巴结转移。PMBC与MMBC组间患者发病年龄相似且均多见于绝经后,差异无统计学意义(P均>0.05),见表1。
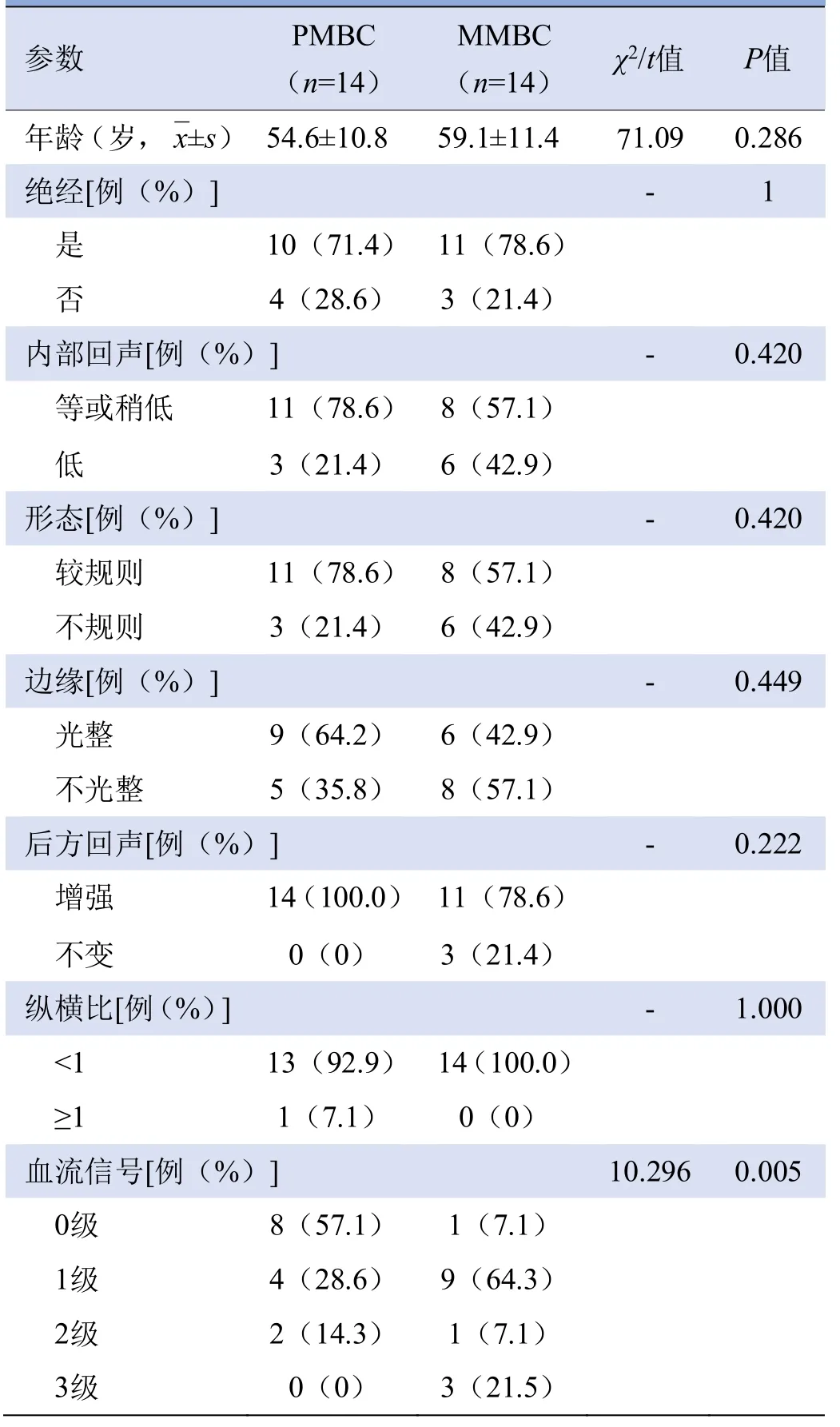
表1 PMBC、MMBC患者年龄及高频超声特征比较
2.2 MBC的高频超声特征 28例病灶中,22例(78.6%)MBC患者基础乳腺基本符合老年萎缩期的超声特点:腺体变薄,回声增强。不同病理类型MBC高频超声特征中,内部血流整体呈0~I级,但MMBC组较PMBC组血流丰富,差异有统计学意义(χ2=10.296,P<0.05),病灶形态、边缘、纵横比、内部及后方回声差异均无统计学意义(P均>0.05),见表1。PMBC与MMBC肿块多与脂肪呈等或稍低回声,形态较规则,表现为病灶呈球状结节样向脂肪层膨隆生长(图1A),纵横比<1,后方回声增强。
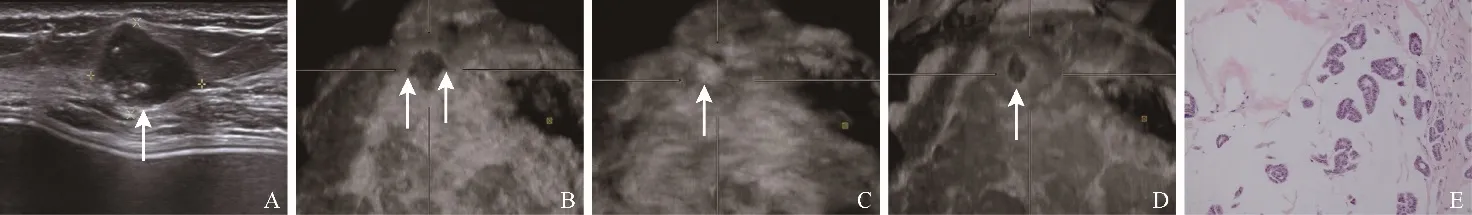
图1 女,54岁,PMBC。高频超声示低回声病灶向脂肪层膨隆(箭,A);ABVS腺体层冠状面示低回声形态不规则,边缘成角(箭,B);ABVS腺体层冠状面:白墙征(箭,C);ABVS脂肪层冠状面示病灶周边见强回声晕包绕(箭,D);术后病理图(HE,×20,E)
2.3 高频超声与ABVS冠状面对MBC病灶形态、边缘特征比较 从腺体层层面观察,ABVS冠状面同高频超声共有的声像图特征中,前者对PMBC、MMBC病灶的恶性征象诊出数量多于后者,如形态不规则、边缘模糊、成角、毛刺,两种检查显示病灶形态、边缘是否模糊及有无边缘成角差异有统计学意义(χ2=17.742、14.998、14.703,P均<0.05),边缘毛刺差异无统计学意义(P>0.05),见表2。
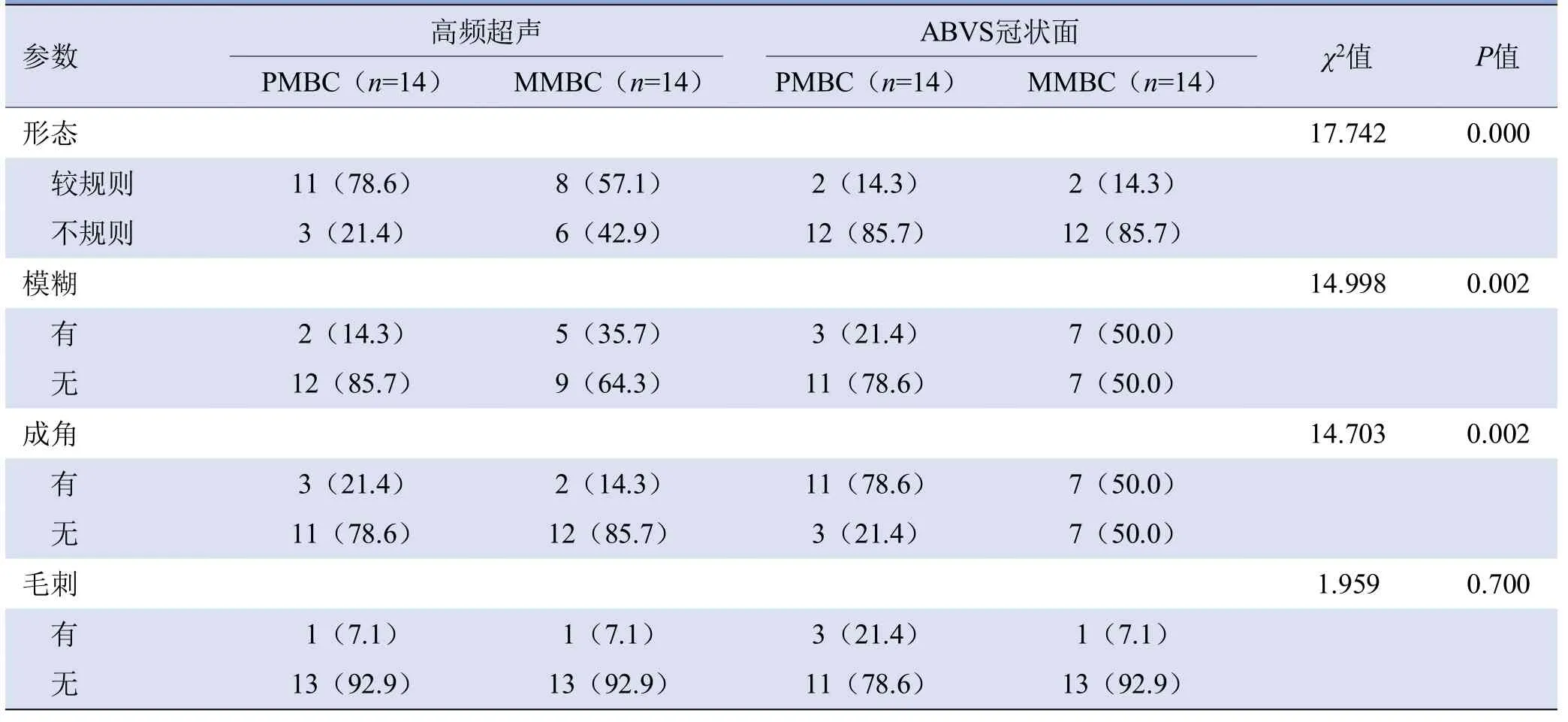
表2 高频超声与ABVS冠状面对PMBC、MMBC组间形态及边缘特征诊断情况比较[例(%)]
ABVS冠状面见病灶后方出现白墙征(25/28,89.3%)(图1C),另有1例MMBC出现跳跃征、1例MMBC出现汇聚征(图2B)等恶性征象。
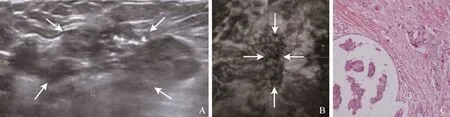
图2 女,47岁,MMBC。高频超声示稍低回声病灶形态不规则、边缘模糊(箭,A);ABVS冠状面示病灶形态不规则、局部见汇聚征(箭,B);术后病理图(HE,×20,C)
从脂肪层层面观察,高频超声上形态较规则的MBC病灶(19/28,67.9%)边缘较光整,周边均可见强回声晕包绕(图1D),其余病灶未见此特征。
3 讨论
3.1 MBC的临床特点 MBC好发于乳腺导管上皮,通常见于高龄和绝经后女性[6],本研究纳入患者平均发病年龄(56.8±10.9)岁,45岁及以下5例。MBC生长缓慢,发病率较低,淋巴结转移少见,预后良好[7],其原因为MBC细胞分泌大量黏液蛋白,癌细胞以单个或小团的形式漂浮于黏液中,无法接触间质,使其侵袭性降低[8]。
3.2 MBC的高频超声特征及鉴别诊断 MBC肿块多与脂肪组织回声相等或呈稍低回声,与既往研究[9]中关于MBC内部回声表述一致。进一步观察病灶的形态学特征,发现肿块多较规则,一般表现为向脂肪层膨隆生长的球状结节样改变,与脂肪组织界限清晰;推测其原因在于MBC主要见于高龄和绝经后女性,此年龄段女性乳腺腺体变薄,脂肪层增厚,并且MBC多呈膨胀性缓慢生长,更易向松软的脂肪层突起,此征象鉴别乳腺良性肿瘤尤其是纤维腺瘤具有很好的价值,纤维腺瘤局部生长过快,血流丰富,易出现小分叶[10],且病灶多位于腺体层内,一般不向脂肪层内突起[11]。冯桂英等[12]针对37个MBC病灶与74个乳腺良性病灶的纵横比对照研究发现,对于病灶左右径≥11 mm的MBC与乳腺良性结节鉴别中最佳纵横比诊断截点为0.51~0.52,本研究结果高于上述研究最佳诊断截点,符合乳腺恶性肿瘤的非水平生长特点。
MBC癌细胞分泌大量黏液漂浮在细胞外黏液池中,存在纤维分割,超声束穿过黏液时受到回声的补偿作用致肿块后方回声增强[13]。本研究后方回声增强者占89.3%(25/28),符合上述表现,此特征在与乳腺纤维腺瘤的鉴别中具备重要价值;此外,导管内乳头状瘤病灶也会出现后方回声增强,表现类似MBC,但该病一般胀痛明显,短期内可迅速增大[14],合并乳头溢血或溢液等症状,可作为很好的鉴别点;孙杨等[15]研究指出,伴有髓样特征的乳腺癌后方回声多增强,声衰减较少,本研究与之相似,但此类型病灶形态不规则,边缘呈细分叶状,应注意区分。
本研究中,MBC整体多为乏血供状态,Adler血流分级多呈0~I级(22/28,78.6%),因存在大量黏液蛋白和纤维间质,导致血管较少,故病灶内血流信号较少;Wang等[16]报道黏液含量与血流程度呈负相关,黏液含量越低,血流量越高,传统上,PMBC黏液量≥90%,而MMBC黏液量占50%~90%[17],故MMBC血流信号相对丰富。
3.3 MBC的ABVS冠状面特征及与高频超声的观察ABVS能够自动三维重建,获得传统手持超声无法显示的乳腺冠状面图像,完整地观察病灶的全貌,捕捉到常规超声容易忽略的局部边缘的改变[18],有助于乳腺良、恶性病灶的判读。
高频超声下形态较规则的MBC病灶与乳腺良性肿瘤难以鉴别,吕秀花等[19]研究表明MBC在MRI的TIRM序列上表现为边界清晰光整或者分叶的类圆形肿块,赵亚娥等[20]也指出PMBC的典型表现为在T2WI上边缘清楚的圆形或类圆形肿块,倾向良性肿瘤的特征。本研究发现高频超声下形态较规则的MBC病灶在ABVS冠状面脂肪层上边缘较光整、周边见强回声晕,强回声晕是癌周脂肪组织中癌细胞浸润所致[21]。
从腺体层层面进行观察,本研究发现MBC在ABVS冠状面上形态多不规则,所有病灶边缘均不光整,或模糊、成角、毛刺或其中两者、三者兼有,对肿块恶性征象的诊出数量明显高于高频超声,优势突出。乳腺纤维腺瘤ABVS腺体层冠状面可见圆形或椭圆形肿块,界清,形态规则,具有完整、厚薄均匀的中至高回声边界[22],可与之相鉴别。本研究中89.3%(25/28)的MBC肿块后方出现白墙征,对诊断本病具有一定价值。乳腺囊肿ABVS腺体层冠状面也常出现白墙征,而超声多表现为圆形或椭圆形无回声,具有完整包膜的特征[22]。同时,本研究纳入的28个病灶中,亦有个别病例出现跳跃征、汇聚征等恶性征象,观察时极易与乳腺浸润性癌混淆,在日常超声诊疗工作中应注意区分,后者ABVS冠状面多出现汇聚征[23]。
3.4 本研究的局限性 ①样本量较小,且仅对MBC的高频超声及ABVS冠状面特征进行分析,有待今后收集更多病例,并增加超声造影、弹性成像、MRI及乳腺钼靶等检查对本病行更深入的分析;②为单中心回顾性分析,高频超声上仅对病灶的静态图像进行分析,未能动态观察,存在一定的判读偏倚。
总之,MBC总体发病年龄相对较大,高频超声图像具有比较典型的超声特征,病灶乏血供;ABVS冠状面可以完整观察病灶的形态及边缘特征,乳腺病灶的边缘带恶性征象表现优于高频超声,因此两者联合有助于更好地显示MBC的超声特征,对其与乳腺良性病变鉴别和早期临床干预具有指导性意义。
利益冲突 所有作者均声明不存在利益冲突

