微创椎弓根钉棒内固定系统(in-fix)与传统开放入路手术治疗骨盆骨折的疗效对比
陈庆华,萧勇钿,马玉卿,李才顺,杨晓曦
(台山市人民医院,广东 台山 529200)
骨盆骨折是创伤骨科中最常见的骨折,其临床表现以骨盆疼痛、压痛、局部肿胀及下肢的不全或完全性骨折为特点。在对骨盆骨折患者进行治疗时,对于手术方式的选择至关重要。此类骨折有多种治疗方法,包括非手术治疗(卧床、石膏固定等)、手术治疗(微创椎弓根钉棒内固定系统治疗、经皮穿刺椎弓根钉棒内固定术等)以及手术重建后的骨盆支撑。传统手术治疗骨盆骨折的方式是开放入路手术,通过手术暴露及分离复位治疗疾病,但是这种术式的手术时间长、创伤大、出血多、并发症多[1]。因此,骨盆骨折手术方式的选择受到了广泛关注。目前,微创椎弓根钉棒内固定系统(in-fix)已经成为治疗骨盆骨折最有效的手段之一。国内研究指出,in-fix 治疗骨盆骨折与传统开放手术相比具有手术时间短、创伤小、出血少、恢复快等优点,目前正在被越来越多的医师采用[2]。本研究分析比较in-fix 与传统开放入路手术治疗骨盆骨折的疗效,旨在为临床治疗骨盆骨折提供可靠的参考依据,现报道如下。
1 资料与方法
1.1 一般资料
选取2021 年4 月至2022 年12 月在台山市人民医院住院的骨盆骨折患者50 例为研究对象,随机分成试验组、对照组,每组25 例患者。试验组中,男16 例,女9 例;年龄最小的22 岁,最大的75 岁,均值(46.96±2.28)岁;致伤原因: 高处坠落5 例,车祸13 例,暴力打击7 例。对照组中,男15 例,女10 例;年龄最小的23 岁,最大的76 岁,均值(46.45±2.38)岁;致伤原因:高处坠落6 例,车祸14 例,暴力打击5 例。本研究经医院医学伦理委员会批准。两组基本资料比较,P>0.05。
1.2 纳入标准与排除标准
1.2.1 纳入标准 (1)符合骨盆骨折诊断标准[3];(2)单侧骨盆骨折;(3)自愿参与本次研究,并签署同意书;(4)无椎管外出血及椎体压缩等禁忌证。
1.2.2 排除标准 (1)合并严重肝肾功能衰竭、心功能不全、肿瘤或严重肺部疾病者;(2)合并肢体损伤或合并其他脏器损伤的患者;(3)骨缺损不完整、骨折类型不典型以及无法充分暴露手术入路的患者。
1.3 方法
1.3.1 对照组 对照组实施传统髂腹股沟入路手术治疗,方法是:在麻醉下,做腹股沟小切口,对耻骨梳骨折的断端进行复位。在手术中预先折弯成形钢板,然后将其固定于骨折断端。
1.3.2 试验组 试验组给予in-fix 治疗,方法是:患者在全麻下取仰卧位,在C 型臂X 光机下对骨盆的出口位、入口位进行观察,掌握髂骨斜位情况,同时拍摄X 光片,然后在其两侧的髂前上棘体表面投射点做2.5 ~3.0 cm 的纵向切口。钝性分离患者两侧前上棘体的软组织,于患者缝匠肌的阔筋膜张肌间与内侧边缘露出前下棘,注意不要损伤到周边血管、股神经、股外侧皮神经。在股直肌止点的近端进针,进针方向为髂后上棘方向。利用X 光来明确螺钉开口的具体位置,构建一个固定的通道,通道的开通工具选择椎弓根开路器。将适合通道的螺钉妥善放置好,注意螺钉的末端突出应该处于髂前下棘1.5 ~4.0 cm 部位,螺钉需要在骨中6.0 cm 以上进行固定。参照“比基尼线”的平面,在患者的腹外斜肌腱膜平面构建皮下通道,在通道中插入钛条,首先固定一头,用骨盆夹确定其正中,再锁住另外一头。在C 型臂X 光机下,经皮下隧道将预弯钛棒妥善置入,对一端进行固定,对骨折的部位实施骨盆复位操作后,再将另一端锁紧。借助C 型臂X 光机确定骨折复位及固定满意后,彻底止血。用生理盐水反复冲洗切口,逐层缝合。
1.3.3 术后护理 术后6 周可进行主动和被动翻身、肢体屈伸功能锻炼、局部负重锻炼,12 周后复查X 线片,确认有骨痂者可逐渐行下地负重行走训练。
1.4 观察指标
所有患者均获得6 个月随访,记录两组患者各项手术指标,包括手术时间、术中出血量、手术切口长度、住院时间、骨折愈合时间;观察术后有无切口感染、钉道感染、下肢深静脉血栓、股神经损伤、内固定松动/ 断裂等并发症发生;应用Majeed Scale 对手术后骨盆骨折的康复情况进行评估,评估项目为:站立20分、坐姿10 分、疼痛30 分、工作36 分、性生活4 分,得分越高,说明骨盆的恢复情况越好。85 ~100 分为优,55 ~84 分为良,55 分以下为差。
1.5 统计学处理
数据采用SPSS 21.0 进行分析,计量资料用均数± 标准差(±s)表示,采用t检验,计数资料用百分比(%)表示,采用χ² 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术情况比较
对照组手术时间、术中出血量、手术切口长度、住院时间、骨折愈合时间分别为(105.63±5.25)min、(64.63±3.52)mL、(6.25±0.58)cm、(18.63±3.65)d、(3.15±0.65)个月,试验组手术时间、术中出血量、手术切口长度、住院时间、骨折愈合时间分别为(68.96±5.63)min、(35.63±3.68)mL、(3.52±0.25)cm、(14.23±1.25)d、(2.25±0.54)个月。试验组手术时间、术中出血量、手术切口长度、住院时间、骨折愈合时间均优于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组手术情况比较(±s)
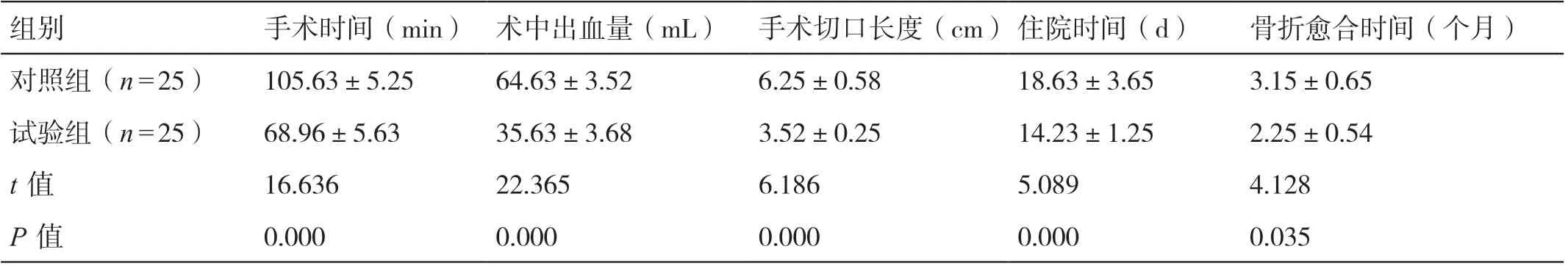
表1 两组手术情况比较(±s)
组别手术时间(min) 术中出血量(mL) 手术切口长度(cm)住院时间(d)骨折愈合时间(个月)对照组(n=25)105.63±5.2564.63±3.526.25±0.5818.63±3.653.15±0.65试验组(n=25)68.96±5.6335.63±3.683.52±0.2514.23±1.252.25±0.54 t 值 16.63622.3656.1865.0894.128 P 值 0.0000.0000.0000.0000.035
2.2 两组并发症发生率比较
试验组并发症(切口感染、钉道感染、下肢深静脉血栓、股神经损伤、内固定松动、内固定断裂等)发生率低于对照组,差异有统计学意义(P<0.05),见表2。
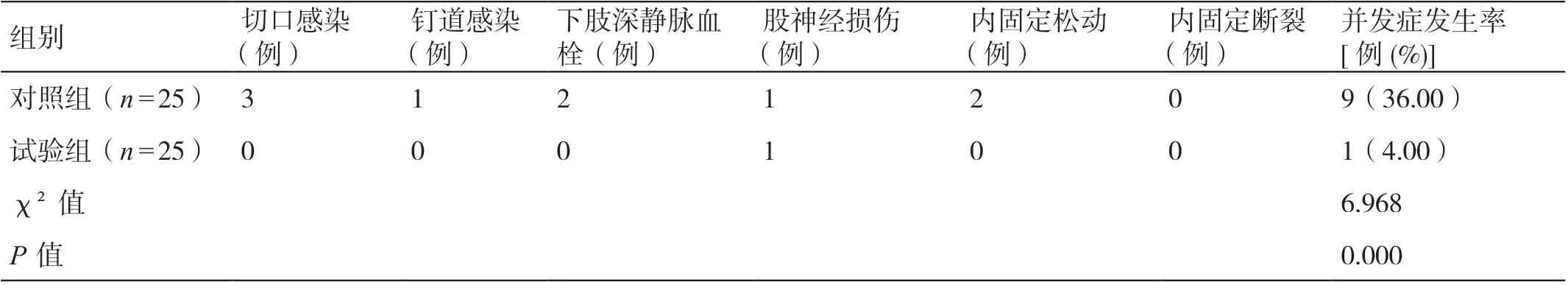
表2 两组并发症发生率比较
2.3 两组骨盆功能恢复情况比较
试验组骨盆恢复优良率为96.00%,对照组骨盆恢复优良率为76.00%。试验组骨盆恢复优良率明显高于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组骨盆功能恢复情况比较
3 讨论
骨盆是一个封闭的骨环,可以有效地将身体的重量转移到其他部位。临床认为,导致骨盆骨折发生的原因主要有两种:一是由暴力造成,包括直接暴力和间接暴力;二是由重力和旋转应力造成。骨盆骨折按其发生部位可分为骨盆前部骨折、后部骨折和双侧骨折[4]。骨盆前部骨折主要由直接暴力引起,多为车祸、高处坠落等导致;后部骨折主要由间接暴力引起;双侧骨盆骨折主要由直接暴力所致,多为高处坠落或车祸等导致[5]。骨盆骨折是一种严重的创伤,不仅会造成严重的功能障碍,还会影响患者的生命安全,因此及时有效的治疗非常重要。
骨盆骨折后,应依据骨折类型和患者的站立行走方式选择合适的修复和固定方法,可以最大限度地减少盆腔器官的损伤,有利于骨盆功能的恢复[6]。传统开放入路手术的创伤性大,易造成血管和神经的损伤,术后并发症较多,且存在一定的危险性[7]。近几年,随着国内医学科技的迅速发展,以创伤小、安全性高为特点的小切口微创手术已在临床上广泛使用[8]。有研究表明,采用基于新型微创椎弓根螺钉的in-fix 治疗是一种新型的骨科微创治疗技术,可有效减少相关术后并发症,加快骨折愈合[9]。有研究发现,in-fix治疗中螺钉尾部突出髂前下棘1.5 ~4.0 cm 且在骨内6.0 cm 以上,其固定强度可较传统外固定架提高约23.0%[10]。刘瑞仁等[11]研究发现,将螺钉经髂前下棘小切口、后上棘方向置入,由于髂骨内外板骨质厚实,即便不用透视,螺钉也难以穿出髂骨皮质,这样操作不仅简单便捷、创伤更小、不易松动,同时还可以避免术后需要定期护理针道的弊端,从而降低针道感染率。
本研究结果显示,试验组骨盆恢复优良率明显高于对照组,差异有统计学意义(P<0.05)。可见infix 治疗骨盆骨折,能够获得良好的固定及复位效果。试验组手术时间、术中出血量、手术切口长度、住院时间、骨折愈合时间均优于对照组,差异有统计学意义(P<0.05)。可见,相较于传统开放入路手术,in-fix 治疗操作更加简便,对于骨折部位血运的破坏程度更小。需要注意的是,在实施in-fix 治疗过程中,需要将椎弓根螺钉置于髂前下棘平面,在置入及取出螺钉时均应注意避免对股外侧皮神经造成损伤。本研究结果显示,试验组并发症(切口感染、钉道感染、下肢深静脉血栓、股神经损伤、内固定松动、内固定断裂等)发生率低于对照组,差异有统计学意义(P<0.05)。其中试验组的并发症主要是股神经损伤。可见,在手术过程中,手术视野要充分开放,术后要注意对周围软组织的保护,以最大限度地减轻股骨外皮神经和股神经的损伤;应准确把握胶条的长度,防止对局部组织的摩擦及挤压;棒骨之间的距离应该大于2 cm,这样才能保证股神经所处的软组织有足够的空间[12]。
综上所述,与传统开放入路手术治疗相比,infix 治疗骨盆骨折能减轻患者的手术创伤,加快骨折愈合速度,减少术后并发症,值得推广应用。

