ICU机械通气患者胸部物理治疗的最佳证据总结*
唐志红,范美龄,李霞,周秋羊,李娜,田永明
(四川大学华西护理学院/四川大学华西医院重症医学科,四川成都,610041)
机械通气可为危重患者提供气体交换,暂时替代呼吸功能,提高重症患者救治率,但使用不当可能会导致肺部感染、呼吸肌损伤、肺不张及呼吸机相关膈肌功能障碍等并发症[1]。因此,基于患者的病情辅助其实施早期肺康复、尽早撤机尤为重要,也是临床医务人员关注的重要问题。胸部物理治疗是早期肺康复的重要组成部分,主要通过物理技术改善患者肺部功能,改善通气/血流比例,促进痰液松动和引流,是辅助脱机和减少患者并发症的重要措施,在临床中得到广泛应用[2]。目前,用于机械通气患者的胸部物理治疗措施主要包括体位引流、振动排痰、呼吸训练及膨肺等。但研究显示[3],医护人员对胸部物理治疗的认知不足,超过50%医护人员不知如何及何时使用胸部物理治疗。不规范地进行胸部物理治疗不仅影响患者的治疗效果,还可能会带来安全隐患,威胁患者的生命,从而增加患者的经济与心理负担。国外已更新并建立多个重症监护病房(intensive care unit,ICU)机械通气患者胸部物理治疗的指南,国内相关研究也较多但差异较大,部分干预措施较单一,使用时机、频率及时长等标准不同,缺乏特征性的操作流程和干预指征,对临床实践指导性欠佳,患者的身心安全难以得到切实保障[4]。因此,本研究对国内外关于机械通气患者胸部物理治疗临床实践的证据进行系统检索、评价和总结,以便指导临床护理人员对机械通气患者胸部物理治疗进行有效管理,让患者获得最佳的疗效。
1 资料与方法
1.1 成立循证小组
由6 名小组成员组成,包括3 名护理管理者、1名临床护理骨干和2 名护理学硕士。在筛选文献、评价文献质量及提取证据阶段,由2 名硕士研究生负责,证据的整合和归纳阶段所有成员一起负责。
1.2 问题确立
采用PIPOST 模型构建循证问题[5]。P(population):ICU机械通气患者;I(intervention):胸部物理治疗;P(professional):ICU 医生、ICU 护士、呼吸治疗师及康复治疗师;O(outcome):肺功能、呼吸肌肌力、氧合指数、运动耐力、机械通气时间、撤机成功率、入住ICU 时间等;S(setting):ICU;T(type of evidence):指南、证据总结、专家共识、系统评价、临床决策、随机对照研究等。
1.3 证据检索策略
按照“6S”证据进行文献检索[6]。分别检索以下数据库:Up to date,PubMed,Cochrane Library,JBI,CINAHL,BMJ,NICE,加拿大安大略护理学会网站(Registered Nurses’ Association of Ontario,RNAO),美国指南网(National Guideline Clearinghouse,NGC),中国生物医学文献数据库(China Biology Medicine disc,CBM),Embase,Web of Science,医脉通,中国知网,万方,维普(VIP),美国呼吸病学会,美国重症医学会,欧洲危重病学会,中华医学会呼吸病学分会。中文检索词(“重症监护病房”)AND(“机械通气”)AND(“肺康复” OR “胸部物理治疗” OR “呼吸机训练” OR “胸部叩击” OR “雾化吸入” OR “体位引流” OR “俯卧位” OR “震动” OR “震颤排痰”);英文检索词(“Intensive care unit” OR “ICU”) and (“Mechanical ventilation”)and(“Pulmonary rehabilitation” OR “Pulmonary” OR “Respiratory muscles” OR “Chest physiotherapy” OR “Chest clap” OR “Aerosol inhalation ” OR “Postural drainage” OR “Position” OR “Vibration”),检索时间从2007年8月1日至2022年8月1日。
1.4 纳入标准和排除标准
①纳入标准:ICU机械通气患者;涉及胸部物理治疗管理:胸部物理治疗的评估、胸部物理治疗的干预方案、安全保障等;结局指标为肺功能、呼吸肌肌力、氧合指数、运动耐力、机械通气时间、入住ICU 时间、撤机成功率等;研究类型为指南、证据总结、专家共识、系统评价、临床决策以及随机对照研究等;语言为中文或英文。②排除标准:重复发表;信息不全、计划书、指南解读等文献类型;质量低的文献。
1.5 质量评价工具
①指南文献采用2012年更新的临床指南研究与评价系统(Appraisal of Guidelines for Research and Evaluation Ⅱ,AGREEII)工具进行评价[6],包括6 个部分,23 个条目以及2 个总体评价条目。每个条目按1~7 分进行评价(1 分=很不同意,7 分=很同意),各领域得分为该领域每个条目分数的总和经标准化处理后的百分比。各领域的标准化百分比=(获得的分值-最小可能分值)/(最大可能分值-最小可能分值)×100%。指南各领域标准化百分比均>60%为A 级推荐;≥3 个领域标准化百分比在30%~60%为B 级推荐;>3 个领域标准化百分比<30%为C级推荐。②系统评价采用系统评价方法学质量评价工具(assessment of multiple systematic reviews 2,AMSTAR 2)[5],共16 个条目,其中7 个条目为关键条目,每个条目评价“是、否、部分是”。根据关键条目是否存在方法学缺陷,将系统评价的总体质量分为高、中、低、极低4 个等级。③专家共识采用JBI专家共识评价工具(2016 版)[7],该评价标准共6 个条目,每个条目按是(a),否(b),不清楚(c),未采用(d)进行评定。④临床决策、证据总结采用证据总结评价工具(critical appraisal for summaries of evidence,CASE)进行评价[8]。⑤随机对照试验采用JBI 标准进行质量评价[9],共包含13 个条目,每个评价条目做出“是”“否”“不清楚”“不适用”的判断。
1.6 质量评价过程
2 名经过系统循证方法学培训的护理研究生对文献资料进行质量评价,当两名研究者意见不一致时,则加入第三位研究者的意见,保证所有文献质量评价结果一致。
1.7 证据汇总及分级
根据JBI 循证卫生保健中心证据预分级系统(2014)[10],按照纳入证据原始研究的设计类型,以及研究设计的严谨性和可靠性将证据分为1~5 个等级,1 级为最高级别,5 级为最低级别。根据证据的FAME 属性[10](可行性、适宜性、临床意义与有效性),经研究小组成员共同讨论并结合临床专家的意见确定证据的推荐级别为A级(强)推荐或B级(弱)推荐。
1.8 伦理问题
本研究经四川大学华西医院生物医学伦理委员会批准,批号为2022年审(223)号。
2 结果
2.1 文献检索结果
共检索到1 119 篇文献,剔除重复文献641 篇,阅读篇名、摘要后排除文献301 篇,阅读全文后排除155 篇,最终共纳入22 篇[11-32]文献,其文献筛选流程及结果图见图1。
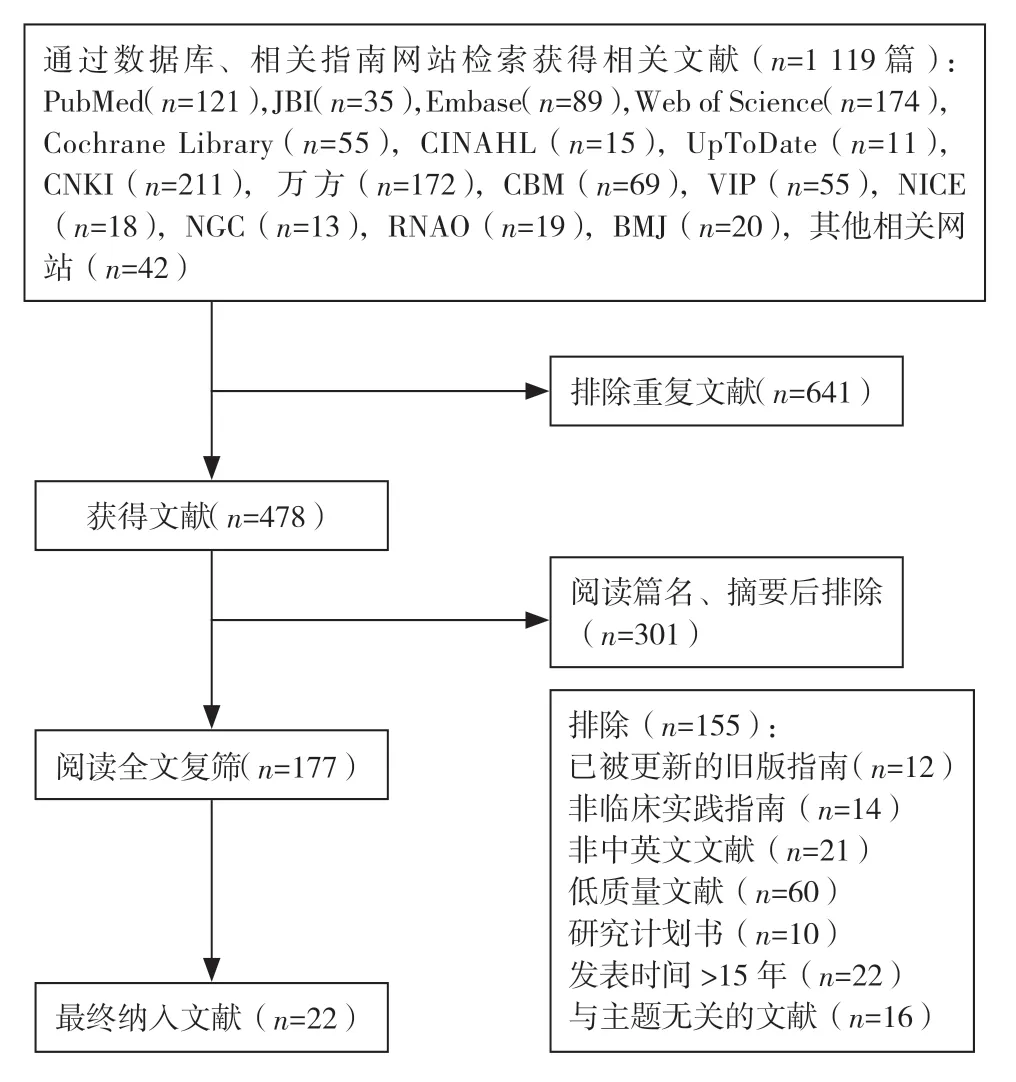
图1 文献筛选流程及结果图
2.2 纳入文献的基本特征
纳入文献的基本特征见表1。
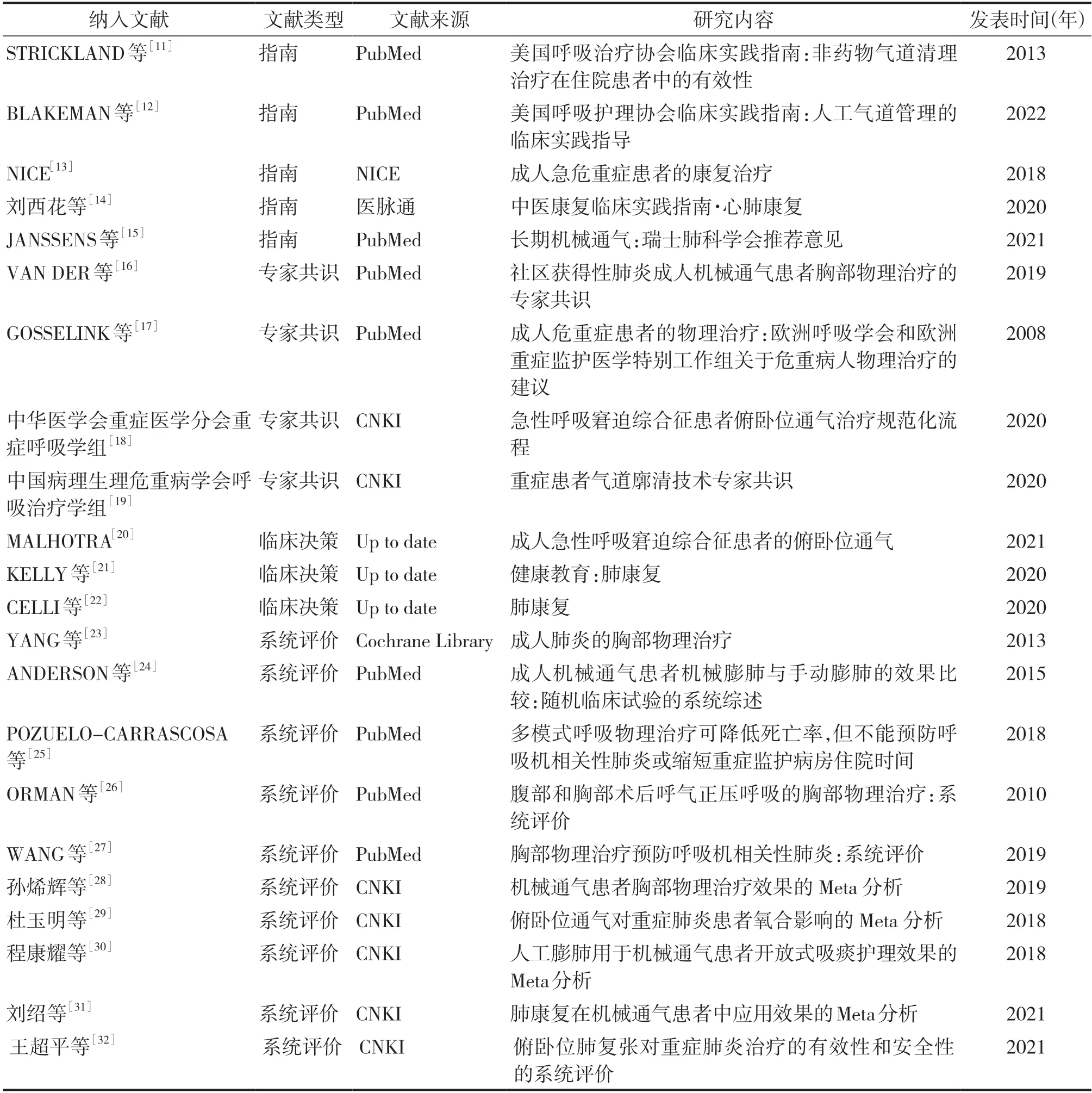
表1 纳入文献的基本特征(n=22)
2.3 纳入文献质量评价结果
2.3.1 纳入指南的质量评价结果本研究纳入5篇指南[11-15],1篇指南[13]推荐级别为A级,4篇指南[11-12,14-15]推荐级别为B级,总体质量较高,准予纳入,见表2。
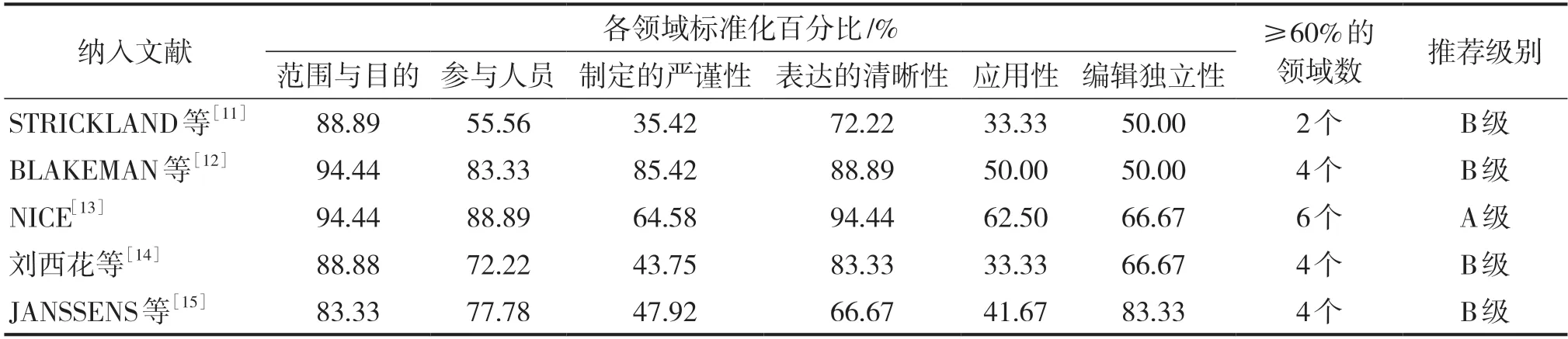
表2 纳入指南的质量评价结果(n=5)
2.3.2 纳入专家共识的质量评价结果本研究纳入4篇专家共识[16-19],JBI专家共识评价工具(2016版)[7]质量评价条目均为“是”,质量较高,准予纳入。
2.3.3 纳入系统评价的质量评价结果本研究纳入10篇系统评价[23-32],文献质量评价条目均为“是”,质量较高,准予纳入。
2.3.4 纳入临床决策的质量评价结果本研究纳入3篇临床决策[20-22],评价条目均为“是”,研究设计完整,质量高,准许纳入。
2.4 证据汇总
通过证据提取与整合,机械通气患者胸部物理治疗的最佳证据总结包括评估与方案制定、体位管理、扣拍及震动技术、肺复张、呼吸肌训练策略、安全保障,共6 个主题17 条证据,见表3。

表3 机械通气患者胸部物理治疗最佳证据总结(n=17)
3 讨论
3.1 加强多学科团队协作,全面评估和监测
第1~3 条证据总结了机械通气患者胸部物理治疗的评估。从证据内容中可以得出,ICU机械通气患者因其器官功能障碍、镇静镇痛药物的使用、血流动力学的波动等原因,其评估内容更为复杂。成人急危重症患者的康复治疗指南[13]建议,胸部物理治疗应“始于评估,终于评估”。第4 条证据总结了机械通气患者胸部物理治疗方案的制定。构建患者为中心的多学科管理团队,可发挥各专科领域的优势,融合各学科资源,制定中短期的治疗目标,使患者得到系统性、全方位的胸部物理治疗,安全性得到有效报障,利于患者的康复进程。
3.2 在良好评估的基础上,优化体位管理模式
第5 条证据阐述了体位引流干预方式。体位引流在临床运用广泛,其有效性已得到广泛证实。郑丽等[33]研究指出,体位引流能及时有效地促进患者痰液排出,减少细菌的繁殖,明显降低呼吸机相关性肺炎发生率。ICU 医务人员可通过肺部听诊、影像学判断来制定个体化的体位引流计划。将患者的病变部位与主支气管方向呈垂直位,依靠重力的作用将痰液从小支气管远端排到大支气管,从而使痰液能够顺利排出体外。当患者的痰液较多时,可根据患者的耐受程度,适当延长引流时间[34]。
第6 条证据阐述了俯卧位通气治疗的干预方式。俯卧位通气作为体位管理的一种特殊情况,主要用于重度ARDS 或因ARDS 引起的顽固性低氧血症等。俯卧位通气治疗能使膈肌松弛,跨膈压降低,增加血气交换面积,从而改善患者的高碳酸血症和氧合指数,降低患者的死亡率[35]。研究指出[36-37],建议患者俯卧位通气持续时长应>12h/d,若俯卧位通气治疗时长<12h/d,患者的治疗效果差。MALHOTRA[38]研究指出,当患者俯卧位通气治疗有效,且持续时间至少4 h,即可结束俯卧位通气治疗。因此,护理人员要正确判断俯卧位结束的指征,既能有效保证治疗效果,又可减少和预防相关并发症,保证患者的舒适度。
3.3 根据患者的耐受性,选择适宜的胸壁振动技术
第7 条证据阐述了扣拍技术的临床实施。手法扣拍是临床上最常见的操作之一。而近年来部分研究指出[39-40],手法叩背只能用于肺部浅表层,部分操作者叩击力度及频率不够,无法使痰液定向移动,因此排痰效果欠佳,推荐等级较低。
第8 条证据阐述了振动排痰技术。振动排痰比传统的手法叩背力量均衡,穿透性更深,有利于排出深部痰液,但ICU 患者因为受手术、创伤、气管插管等因素的影响,振动排痰治疗时可加剧患者的不适和疼痛程度[41]。因此,建议在有效镇痛的前提下,运用振动排痰仪,达到促进排痰,加速康复进程的目的[42]。
第9 条证据阐述了高频胸壁振动技术。相比于其他胸部物理治疗技术,高频胸壁振动技术具有深穿透性、力度均匀、排痰效果好等特点,不受患者体位的影响,坐位、卧位、侧卧或仰卧患者均可以排痰,且振动刺激能松弛肌肉,有按摩的功效,使患者感到舒适[43]。此外,高频振动排痰仪不受操作者经验的影响,能降低操作人员的工作强度,有利于提高患者的护理质量[44],临床上更推荐使用该方法进行胸部物理治疗。
3.4 实施恰当的肺复张方式,保障患者安全
第10~12 条证据阐述了肺复张治疗技术。手法肺复张具有简单、易操作的特点,但容易导致血流动力学不稳定,不利于患者康复。因此,近年来PEEP递增法和压力控制肺复张方法应用逐渐增多[44]。PEEP 递增法通过逐渐增加气道压力促使塌陷的肺泡复张,并且使用恰当的压力使肺泡维持复张状态。JAIN 等[45]研究结果表明,PEEP 递增法能有效改善肺氧合,促进肺复张。但目前最佳PEEP 值暂未达成共识,未来可深入探索最佳PEEP 值对肺复张的影响,以期为临床实践提供参考。压力控制肺复张即在压力控制机械通气模式下,通过逐渐提高压力控制水平和PEEP 水平并维持在适当压力值一定时间,促进肺复张,对血流动力学的影响较小,在临床应用广泛。同时,相关专家共识指出[44],仅当脉搏氧饱和度<95%使用手法肺复张外,其余更推荐选用PEEP 递增法和压力控制通气法进行肺复张操作。
3.5 根据患者特点,调整呼吸肌训练模式
第13~14 条证据阐述了呼吸肌训练技术。呼吸肌训练无绝对的禁忌症,训练的方式应根据患者的病情而灵活变动。开展呼吸机训练时,需要患者具备一定的理解和配合能力,当患者处于疾病加重期或无法深呼吸时不易执行。因此,建议患者在实施呼吸机训练时,循环应保持相对稳定、处于浅镇静状态。茅矛等[46]指出,呼吸肌训练可增加气道压力,促进肺泡复张,有利于呼吸道分泌物的排出,从而降低肺部感染和肺不张的发生率。顾银萍等[47]研究指出,ICU 患者机械通气期间,对患者实施呼吸肌功能训练,有助于患者早日脱机。值得注意的是,在对患者进行呼吸肌训练时,应严密监测患者的血氧饱和度、心率等指标,避免发生呼吸肌疲劳,以保证患者安全。
3.6 动态监测患者生命体征,保障患者的安全
第15~17 条证据阐述了ICU机械通气患者胸部物理治疗过程中的安全保障。操作之前应向患者解释其目的与重要性,解除其焦虑与不适,提高配合度。同时胸部物理治疗对重症患者的心血管系统和呼吸系统等存在潜在危险,因此在治疗期间要加强对生命体征的监测,一旦患者出现强烈不适,生命体征波动超过20%立即终止当日物理治疗[48]。并提前做好风险预案,确保患者治疗顺利安全进行。
4 未来展望
随着重症康复理念的发展,胸部物理治疗呈多样化趋势,但ICU机械通气患者胸部物理治疗也面临着如人力资源匮乏、操作者缺乏统一培训、尚无标准化训练流程与方案等阻碍胸部物理治疗的因素。为进一步提高胸部物理治疗的有效性和安全性,促进患者呼吸功能恢复,可考虑进一步在以下几个方面进行研究:①探讨胸部物理治疗期间的最佳通气模式;②组建医生、呼吸治疗师和护理等多学科团队,确保训练的安全性和有效性;③统一培训、考核胸部物理治疗的实施者,建立胸部物理治疗并发症的应急预案;④收集早期胸部物理治疗对患者预后影响的证据。
5 小结
本研究根据循证方法学指导,对ICU机械通气患者胸部物理治疗的最佳证据进行总结,总结内容包括:评估与方案制定、体位管理、扣拍及震动技术、肺复张、呼吸肌训练策略、安全保障6 个主题,17 条证据,为医护人员以及有关决策者提供循证依据。在临床运用证据的过程中,要结合患者的实际情况,有针对地选择证据,使患者获取最佳的疗效。

