TEG/ROTEM对肝硬化静脉曲张出血患者出血量预测及指导备血的价值
魏鹂娴 邵晨 罗蕾蕾 何红梅 徐姝嫣 施玲灵 顾浩然 朱陈 陈建 卞兆连
肝硬化会严重破坏肝脏自体结构的完整性和血液循环能力。消化道出血是对患者影响最大的并发症。临床食管胃底静脉曲张破裂出血(EVB)最为多见[1]。肝硬化静脉曲张破裂出血的患病群体庞大,对于EVB等急性出血的患者需采用输血治疗,明确肝硬化静脉曲张破裂出血患者的出血量并采用科学的方式指导输血不仅能有效提高患者的预后,也有利于血液资源的充分利用。血栓弹力图参数(TEG)/ROTEM是肝硬化静脉曲张破裂出血患者出血量预测及输血引导的新方式,但是目前其在临床应用中的效果尚不足,且临床研究证据尚存在争议。本研究分析TEG/ROTEM在肝硬化静脉曲张出血患者出血量预测中的效能,并验证TEG在肝硬化静脉曲张出血患者输血引导中的价值。
资料与方法
一、研究对象
选择2021年7月—2022年10月在南通大学附属南通第三医院诊治的EVB患者100例,随机均分为实验组和常规组,两组患者的年龄、性别、体质指数、入院时血压、心率、病因构成比、血常规、肝功能、肾功能等相关监测指标的差异均无统计学意义(P>0.05),具有可比性。见表1。
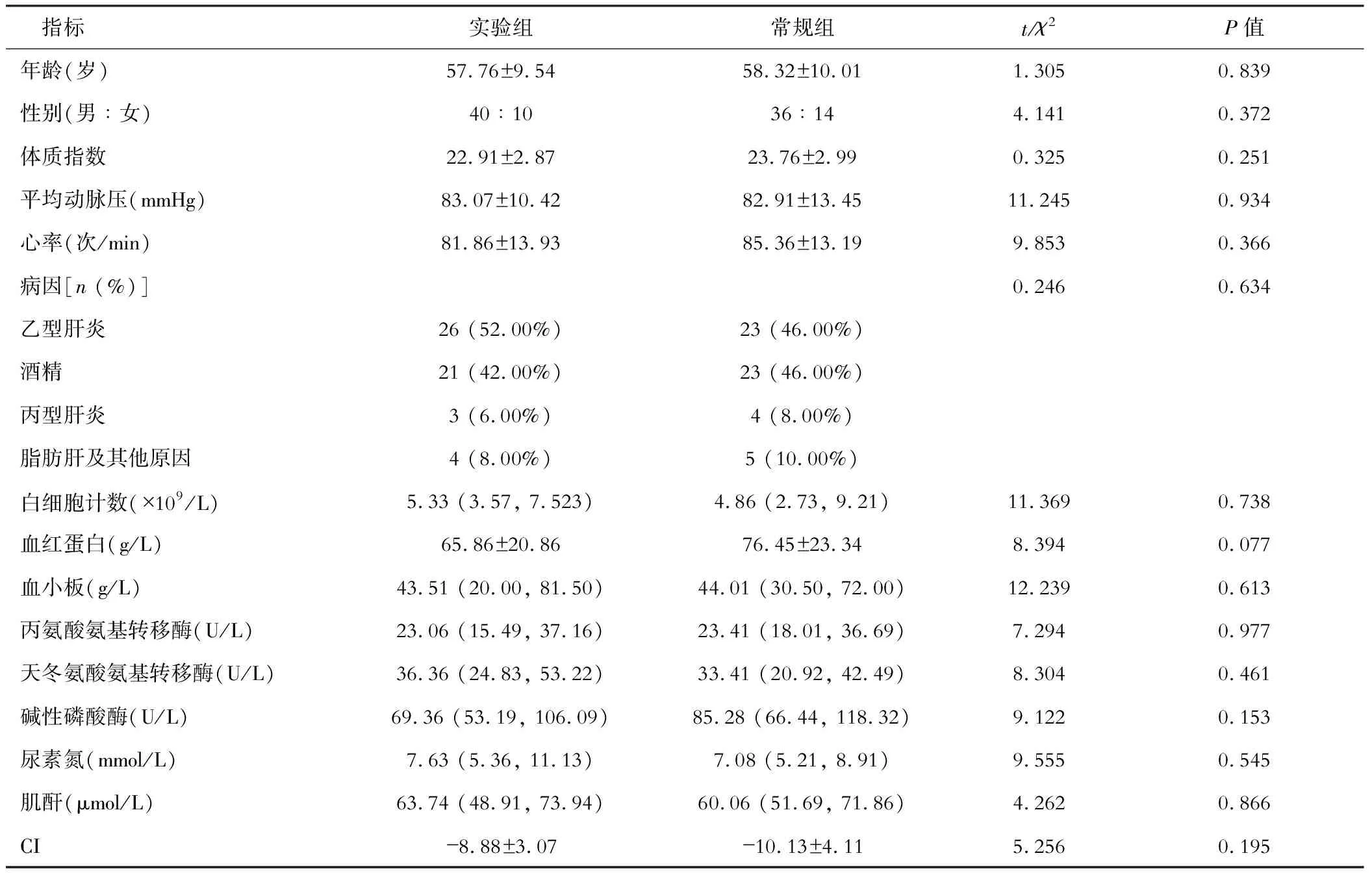
表1 两组患者一般资料比较
纳入标准:①年龄最小18岁,最大者为75岁,曾黑便或呕血;②入院后经过内镜和影像学检查,符合肝硬化诊断标准,肝功能分级A~C级;③患者需接受输血治疗,且接受TEG/ROTEM检查;④对本研究内容知情,自愿参加并签署知情同意书。
排除标准:①妊娠期或哺乳期妇女;②自身肝脏影像学检查结果显示该位置出现有单发结节大小>5 cm者,或肝脏处伴随多结节肝细胞癌;③入院治疗之前曾接受上呼吸道止血治疗等处理者;④过敏禁忌史调查发现对当前治疗过程中使用的任一药物表现过敏者;⑤其他性质问题引发的出血,如溃疡、消化道癌等;⑥合并I型肝肾综合征、严重心肺功能障碍等。
二、方法
常规组和实验组分别予以传统凝血指标(CCTs)指导输血和TEG指导输血。CCTs指导输血:在对患者进行输血时起,往前推算24 h和输血后24 h,需要对患者采取监测或者自身血常规相关指标和凝血四项监测措施,指导对患者的输血过程。若在输血的过程中发现患者和指标中的凝血酶原时间(PT)、活化部分凝血酶时间(APTT)、凝血酶时间(TT)表现为比人体自身合理水平更高,则此时应该向患者输注新鲜冰冻血浆(FFP),单次的输注量应为300 mL[2];若在输血的过程中发现患者的纤维蛋白原(FIB)含量<1 g/L,则应该为患者输注冷沉淀(CRYO)制品,单次的输注量应为10 U;若在输血的过程中发现患者的血红蛋白(Hb)<70 g/L,则应该向患者输注红细胞悬液(CRC),单次的输注量应为2 U;若在输血过程中发现患者的血小板(PLT)<50×103/L,则应该为患者输注血小板悬液(PC),单次的输注量应为1 U。TEG指导输血[3]:在对患者进行输血时起,往前推算24 h和输血后24 h,需要对患者采取监测或者自身血常规相关指标和凝血四项监测措施,并进行TEG监测,指导对患者的输血过程。若TEG指标中的凝血反应时间(R)>8 min,则应该向患者输注FFP,单次的输注量应为300 mL;若TEG指标中的血小板聚集强度(MA)值<50 mm,则应该向患者输注PC,单次的输注量应为1 U;若TEG指标中的凝集块形成速率(α角)<53°,则应该向患者CRYO,单次的输注量应为10 U;若患者的Hb<70 g/L,则应该向患者输CRC,单次的输注量应为2 U。记录并比较两组患者输血前后凝血指标、输注血液制品用量。
三、观察指标
①2组输血前后凝血功能相关指标和TEG指标的差异;②2组输血前后输注血液制品用量的差异。③2组预后情况。
四、统计学方法
结 果
一、两组患者一般资料比较
两组患者一般资料比较差异均无统计学意义,具有可比性(见表1)。
二、两组患者用血量比较
从两组患者CRC输注的结果可以发现,两组间CRC使用量间的差异较小(P>0.05);实验组FFP、PC和CRYO的输入量均显著小于常规组(P<0.05);常规组在进行治疗的过程中需要注输2种血液制品的患者的人数显著高于实验组(P<0.05),并且常规组在治疗过程中无需注输相关血制品的患者人数显著小于实验组(P<0.05)。另外,常规组在执行治疗的阶段出现输血反应的患者人数显著高于实验组(P<0.05),所有患者的输血反应为轻微输血反应,未发生心功能衰竭、溶血、休克等严重输血反应。见表2。
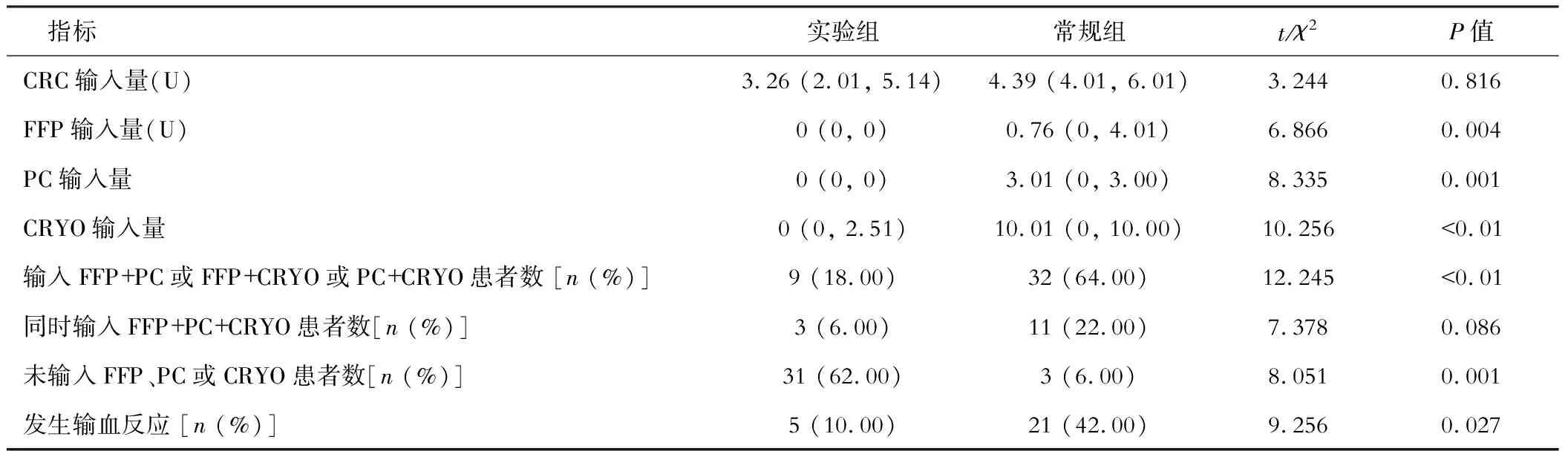
表2 两组患者用血量比较(n=50)
三、两组患者治疗前后凝血指标差异比较
结果显示,在对患者进行治疗前,两组患者的凝血相关指标表现为非常接近,差异无研究价值(P>0.05),辅以相关治疗手段对各组治疗的指标监测结果显示,治疗后患者的凝血指标相关表现均更良好,指标前后改善水平明显(P<0.05),依据监测结果可以发现,常规组的凝血功能相关指标较实验组更低,表明实验组患者凝血指标的改善情况明显更优(P<0.05)。见表3。
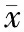
表3 两组患者凝血指标比较(±s)
四、两组患者预后情况比较
由表4可知,两组患者经过治疗后,实验组的预后情况与常规组相比差异较小(P>0.05)。
讨 论
中国是世界范围内肝病问题最为严重的国家之一[4]。肝硬化可由多种因素引起[5-6]。临床上失代偿期患者主要表现为肝掌、腹水、消化道症状、蜘蛛痣、出血等[7-8]。食管胃底静脉出血是对患者影响最大的并发症[9-10]。患者由于肝脏假小叶形成,肝脏结构严重破坏,还可能出现肝窦狭窄,门静脉压力增加,还可能引发血管收缩,进一步形成门静脉高压[11-13];当血管中的压力持续升高至血管的伸缩弹性上限时,就有极大可能发生EVB[14]。因此,尽早治疗将更有利于控制肝硬化合并上消化道出血患者疾病的发展。传统检查评估凝血状况和指导输血治疗,无法准确反映体内真实的出血或血栓风险。TEG和ROTEM利用血液凝固时粘弹性特征的变化,全面、快速地分析全血凝血过程,检测血凝块溶解、血凝块形成、凝血因子激活、最大血凝块强度等整个连续的凝血过程,反映凝血综合状况,有效弥补了传统凝血功能检查的不足,提供了更加全面的凝血信息[15]。通过快速识别潜在的凝血缺陷,快速做出医疗决策,目标导向地指导治疗,减少不必要的输血,降低输血相关风险。近年来TEG/ROTEM被广泛应用于创伤外科、肝移植、心脏外科手术中凝血功能的监测和管理,被多种指南和教科书所推荐[16]。虽然TEG/ROTEM检测技术广泛开展,但是其鉴别凝血异常的效力不明确,对肝硬化患者进行指导治疗时是否安全、效果是否符合预期等问题尚未明确,因此其在临床上的应用受到一定的限制。
本研究结果显示,两组间的CRC使用量间的差异较小(P>0.05);实验组FFP、PC和CRYO的输入量均显著小于常规组(P<0.05);常规组在进行治疗过程中需要输注2种血液制品的患者人数显著高于实验组(P<0.05),并且常规组在治疗过程中无需输注相关血制品的患者人数显著小于实验组(P<0.05)。另外,常规组在执行治疗的阶段出现输血反应的患者人数显著高于实验组(P<0.05),所有患者的输血反应为轻微输血反应,未发生心功能衰竭、溶血、休克等严重输血反应。本研究发现,在对患者进行治疗前,两组患者的凝血相关指标表现为非常接近,差异无统计学意义(P>0.05),辅以相关治疗手段对各组治疗的指标监测结果显示,治疗后患者的凝血指标相关表现均更良好,指标前后改善明显(P<0.05)。依据监测结果可以发现,常规组的凝血功能相关指标较实验组更低,表明实验组患者的凝血指标的改善情况明显更优(P<0.05)。两组的止血成功率、再出血率、死亡率、肝性脑病和腹水发生率差异均无统计学意义(P<0.05)。提示TEG/ROTEM指导的输血方案可显著减少血液制品的用量,且不会降低止血成功率和升高出血率、死亡率、肝性脑病及腹水的发生率。
综上所述,通过TEG/ROTEM可以有效预测肝硬化静脉曲张出血患者出血量,有效改善患者的凝血功能,有效指导输血治疗,具有临床推广价值。
利益冲突声明:所有作者均声明不存在利益冲突。