七氟烷吸入麻醉在学龄期及学龄前期儿童口腔治疗中的应用效果及安全性研究
魏晓磊,蒋晨阳,杨平鸽
1.西安未央德雅正尚口腔门诊部,陕西 西安 710001;
2.西安安琪儿妇产医院麻醉科,陕西 西安 710004
儿童口腔科诊疗由于治疗过程中存在震动、疼痛等情形极易引发患儿恐惧、紧张、害怕等情绪,从而对治疗产生排斥、抵触情绪,因此儿童口腔治疗一直是临床口腔医师较为头痛的问题。既往针对于患儿的排斥和抵触多应用按压、捆绑等方式处理,效果不但不理想,还会进一步加强恐惧、紧张情绪,使患儿更加不配合治疗,最终影响口腔健康和预后[1-2]。同时,基于上述原因,儿童口腔治疗一般对治疗时长要求较高,治疗时长过长,加之患儿不配合将导致治疗过程中损伤口腔,严重者甚至延误治疗时机,因此临床发现一种有效控制患儿且安全无痛的口腔治疗方法对于提高疗效、改善预后具有重要意义。七氟烷作为一种吸入性麻醉药,具有诱导快、血流动力学稳定、术中可控制性好、术后苏醒快等优点,对儿童呼吸道刺激也较小[3-4],将其应用于儿童口腔治疗能明显提高治疗效果,改善患儿口腔健康。但目前临床鲜少关于将其应用于儿童口腔治疗的安全性研究。本研究将探讨接受口腔治疗的学龄期及学龄前期儿童应用七氟烷吸入麻醉的麻醉效果及安全性,现将结果报道如下:
1 资料与方法
1.1 一般资料 选取2020年3月至2022年3月西安未央德雅正尚口腔门诊部收治的120例接受多生埋伏牙拔除、根管治疗、龋齿填充等口腔治疗的学龄期及学龄前期患儿进行研究。纳入标准:(1)符合美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级者;(2)年龄2~10岁;(3)因根管治疗、拔除多生埋伏牙、龋齿填充等口腔问题行口腔治疗者。排除标准:(1)合并先天性心脏病、肺炎、癫痫等系统疾病者;(2)合并过敏性哮喘者;(3)合并上呼吸道感染者。按照随机数表法将所有患儿分为A 组和B组,每组60例。A组中男童36例,女童24例;年龄3~10 岁,平均(7.44±0.51)岁;ASA分级Ⅰ级40例,Ⅱ级20例;身高109~124 cm,平均(117.58±18.62)cm;体质量31~42 kg,平均(36.43±11.93)kg;多生埋伏牙拔除12例,根管治疗18 例,龋齿填充30 例。B组中男性38例,女22例;年龄4~10岁,平均(7.53±0.40)岁;ASA分级Ⅰ级38 例,Ⅱ级22 例;身高109~123 cm,平均(116.42±17.92)cm;体质量30~43 kg,平均(36.52±11.61)kg;多生埋伏牙拔除14 例,根管治疗19 例,龋齿填充27 例。两组患儿的一般资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,所有患儿监护人知情并签署知情同意书。
1.2 麻醉方法 术前向患儿监护人详细介绍手术流程,告知其治疗方法的优缺点以及会发生的并发症。所有患儿术前24 h行常规胸片、心电图、血常规检查,明确无相关手术禁忌证,口腔科医师根据患儿实际情况制定详细的治疗方案,并将方案告知麻醉医师。B组患儿行常规静脉麻醉:(1)所有患儿术前8 h禁食禁水,应用咪达唑仑进行镇静,剂量为0.5~1.0 mg/kg;(2)镇静起效后由护理人员将其抱入诊室,口腔治疗过程中对患儿血氧饱和度、心率进行严密监测。A组患儿行七氟烷吸入麻醉:(1)所有患儿术前8 h禁食禁水,术前禁用任何药物,采用无液体治疗,无需建立静脉通路;(2)取平卧位,采取面罩吸氧的方式吸入5 L/min的氧流量以及8%的七氟烷,至患儿呼吸平稳、安静、睫毛反射消失后,氧流量吸入降低至2 L/min、七氟烷吸入体积降低至3%左右继续加深麻醉;(3)待患儿呼吸明显减弱、下颌松弛、达到深度麻醉后,对手术部位进行局麻;(4)手术结束后将口腔分泌物吸取干净,七氟烷停止吸入,继续吸入1 L/min 的氧气量,待肺泡最低有效浓度达到约0.8%(正常值2.0%)时通气至呼吸正常,待患儿苏醒后监测1 h。
1.3 观察指标 (1)麻醉完成情况:比较两组患儿的麻醉完成情况;(2)麻醉诱导和苏醒情况:比较两组患儿麻醉后疼痛反应消失时间、睫毛反射时间、意识反应时间以及意识恢复时间;(3)生命体征:比较两组患儿麻醉前后的呼吸频率、心率、平均动脉压(MAP)及血氧饱和度(SpO2);(4)并发症:比较两组患儿苏醒期恶心、呕吐、躁动以及治疗后咳嗽等并发症发生情况。
1.4 统计学方法 应用SPSS19.0 统计软件对数据进行统计分析。计量资料符合正态分布,以均数±标准差(±s)表示,组间比较采用LSD-t检验,计数资料比较采用χ2检验。以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组患儿的麻醉完成情况比较 A 组患儿既定治疗完成率为100.00%(60/60),B组患儿既定治疗完成率为95.00%(57/60),差异无统计学意义(χ2=3.077,P=0.079)。两组患儿均顺利完成麻醉下的口腔治疗,治疗过程中麻醉效果理想,所有患儿生命体征均稳定,无任何呼吸意外,患儿家属均满意。
2.2 两组患儿的麻醉诱导和苏醒情况比较 A组患儿麻醉后疼痛反应消失时间、睫毛反射时间、意识反应时间及意识恢复时间均较B 组患儿明显更短,差异均有统计学意义(P<0.05),见表1。
表1 两组患儿的麻醉诱导和苏醒情况比较(±s)Table 1 Comparison of anesthesia induction and recovery between the two groups(±s)
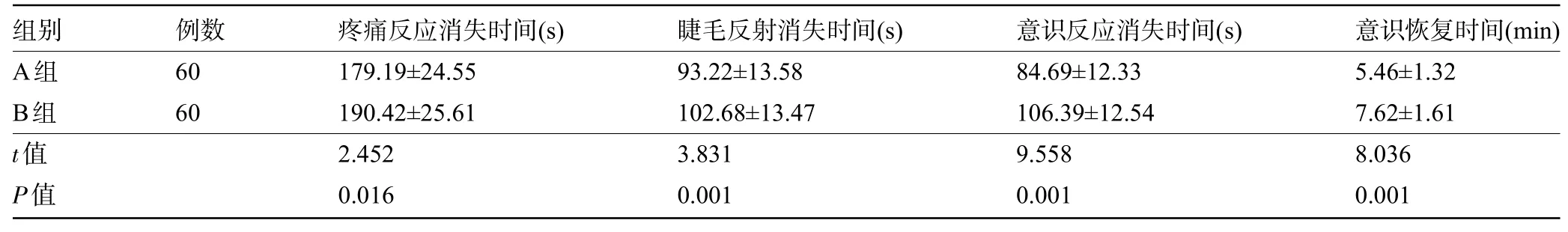
表1 两组患儿的麻醉诱导和苏醒情况比较(±s)Table 1 Comparison of anesthesia induction and recovery between the two groups(±s)
?
2.3 两组患儿的生命体征比较 麻醉前后,两组患儿的呼吸频率、心率、MAP 及SpO2比较差异均无统计学意义(P>0.05),见表2。
表2 两组患儿的呼吸频率、心率、MAP及SpO2比较(±s)Table 2 Comparison of respiratory rate,heart rate,MAP,and SpO2between the two groups(±s)
?
2.4 两组患儿的并发症发生情况比较 A 组患儿躁动发生率为1.67%,明显低于B组的13.33%,且A组患儿的并发症总发生率为6.67%,也明显低于B 组的20.00%,差异均有统计学意义(P<0.05),见表3。
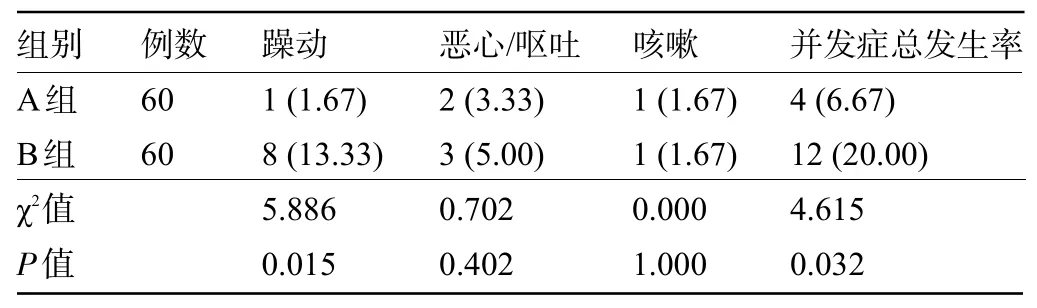
表3 两组患儿的并发症发生情况比较[例(%)]Table 3 Comparison of complications between the two groups[n(%)]
3 讨论
七氟烷属于一种无色液体且伴随烷气味,极难溶于水,具有超强的挥发性,用于临床麻醉起效、苏醒均较为迅速,能满足手术需求、调节麻醉深度[5]。同时,七氟烷吸入诱导平稳,对气道刺激性较小,诱导时间较短[6-7],属于较为理想的儿童麻醉诱导药物。相关研究结果显示,七氟烷吸入麻醉的最大优势在于能进行高浓度吸入,且患者在麻醉过程中能快速接受浓度调整,增强药物对肌肉的松弛[8-9]。此外,七氟烷具有很强的脂溶性,大部分吸入量可经呼吸道排出,剩下吸入量经体内代谢后随尿液排出[10-11],对使用者的肾功能、肝功能影响微乎其微。故本研究选取我院接受多生埋伏牙拔除、根管治疗、龋齿填充等口腔治疗的学龄期及学龄前期患儿纳入研究,在口腔治疗过程中给予七氟烷吸入麻醉,以探究其麻醉效果和安全性。
本研究结果显示,经七氟烷吸入麻醉后患儿疼痛反应消失时间、睫毛反射时间、意识反应时间、意识恢复时间较常规静脉麻醉的患儿明显更短,证明七氟烷吸入麻醉能迅速进行麻醉诱导,可有效缩短口腔治疗相应操作时间,对学龄期及学龄前期患儿具有更好的麻醉效果,利于提高口腔治疗疗效;同时,术后迅速苏醒能避免气道梗阻,缩短术后观察时间,进一步提高口腔治疗疗效。本研究结果还发现,七氟烷吸入麻醉后患儿呼吸频率、心率、MAP及SpO2与常规静脉麻醉相当,且高流量吸入较长时间也不会明显改变心率、血压,证实七氟烷吸入麻醉的心血管稳定性较好,患儿麻醉起效后生命体征较为平稳,分析原因可能是因为七氟烷经水解生成的六氟异丙醇无毒,加之七氟烷在体内代谢率较低,对血浆氨基酸几乎没有影响[12-13]。
本研究中,所有患儿麻醉后均发生哭闹、烦躁不安、身体乱动等并发症,但经七氟烷吸入麻醉后的患儿并发症发生率明显更低,且躁动并发症发生率也显著更低,提示应用常规静脉麻醉可能具备更高的并发症发生风险,究其原因可能是因为常规静脉麻醉中麻醉药物剂量与麻醉效果具有一定相关性,而并发症发生与剂量呈正相关,加之儿童机体尚未发育完全,心理依赖性较强,对于不良刺激更为敏感[14-15],因此并发症发生风险更高。
虽然七氟烷吸入麻醉应用于学龄前和学龄期患儿口腔治疗的效果良好,但在其应用过程中还应当对麻醉医师的专业操作和技能进行严格要求,确保能有效控制患儿呼吸,降低其气道丢失可能;同时应加强设备和药物的循环维持及氧气供给,减少血氧、呼吸功能、血压的水平变化,保证麻醉安全。此外,还应当对患儿及其家长做好术前心理诱导和护理,消除恐惧、紧张心理,降低患儿术后躁动发生率,提高治疗疗效,改善预后。
综上所述,七氟烷吸入麻醉在学龄期及学龄前期儿童口腔治疗中的应用效果良好,且患儿七氟烷吸入后生命体征均平稳,安全性较高,值得临床推广应用。

