经会阴盆底三维超声在评价不同分娩方式对产后盆底功能损伤及疗效中的应用价值
朱妃妃
(杭州市第三人民医院特检科 浙江 杭州 310000)
盆底功能损伤是指妊娠、分娩过程中对盆底肌群造成不同程度的功能与解剖学结构损伤,严重影响患者生活质量与身心健康。既往临床多通过临床症状、体检以及电生理指标进行诊断,但这些检查方式对盆底功能障碍性疾病的诊断存在一定的局限性,并且对于仅发生盆底功能损伤的产妇缺乏量化评估能力,同时不同分娩方式产妇在盆底功能损伤的症状表现、预后结局等方面存在较大的差异,这给临床对盆底功能障碍性疾病的早期筛查与及时治疗均带来极大困难。超声检查因具有操作简单、成像清晰、费用低廉、无医源性损伤的优点而广泛应用于产后盆底功能的评估中,并且随着近年来超声技术的不断完善与发展,其强大的后处理功能在产后盆底功能障碍性疾病的治疗指导、疗效评估等方面发挥着重要作用[1]。经会阴盆底三维超声(three-dimensional ultrasound, 3DUS)则是一种新型的盆底结构与功能诊断技术,可实现盆底轴平面与断层超声成像,能够实时动态地观察患者盆底脏器、组织的结构与功能学改变,在测量盆底结构与功能的各个参数时也更为准确、可靠,在女性盆底功能障碍性疾病的诊断与治疗中表现出良好的应用前景[2-3]。基于此,本研究对2022 年1 月—12 月于杭州市第三人民医院分娩的68 例产妇进行研究。报道如下。
1 资料与方法
1.1 一般资料
选取2022 年1 月—12 月于杭州市第三人民医院分娩的68 例产妇,根据产妇分娩方式的不同将其分为剖宫产组(30 例)与经阴组(38 例)。剖宫产组产妇年龄23 ~45 岁,平均年龄(31.60±3.40)岁;孕次1 ~3 次,平均(1.42±0.31)次;初产妇16 例,经产妇14 例。经阴组产妇年龄22 ~43 岁,平均年龄(30.5±3.10)岁;孕次1 ~4 次,平均(1.97±0.46)次;初产妇22 例,经产妇16 例;产后接受盆底功能康复治疗(电刺激、盆底康复训练、盆底肌功能训练)者21 例,未接受盆底功能康复治疗者17 例。两组基线资料比较无显著差异(P>0.05),具有可比性。
纳入标准:①患者均签署知情同意书;②临床资料完整;③单胎妊娠;④均进行3DUS 检查;⑤能够积极配合检查、治疗、随访者;⑥明确分娩方式且满足指征者。排除标准:①精神疾病患者;②产前严重妊娠合并症;③多胎妊娠;④其他病因导致的盆底功能损伤;⑤产钳助产或吸引产;⑥产后大出血、产后胎盘组织残留。
1.2 方法
采用美国通用GE Voluson E8 型超声诊断仪及配套三维容积探头进行检查,探头频率为(4 ~8)MHz。要求受检者检查前排空直肠并保持膀胱适度充盈,取仰卧膀胱截石位进行检查,充分暴露会阴区后置入超声探头,经会阴以耻骨联合后下缘为参考线显示膀胱-尿道、阴道、直肠-肛管等盆底结构,并在静息、缩肛、用力状态下进行容积扫描,图像后处理通过调整X、Y、Z 轴显示耻骨联合下缘区域,并通过改变图像的对比度、透明度在三维模式下观察测量肛提肌裂孔以及盆底功能相关参数。
1.3 观察指标
测量并计算静息状态下以及Valsalva 动作状态下肛提肌裂孔前后径、左右径、面积、周长以及膀胱颈位置(bladder neck preservation, BNP)、膀胱尿道后角(posterior vesicourethral angle, PVA)、膀胱颈移动度(bladder neck descent, BND)、膀胱旋转角(urethral rotation angle,URA)指标。
1.4 统计学方法
采用SPSS 26.0 统计软件分析数据,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组产妇不同状态下肛提肌裂孔指标比较
剖宫产组静息与Valsalva 动作状态下肛提肌裂孔前后径、左右径、面积以及周长均小于经阴组,差异有统计学意义(P<0.05),见表1。
表1 静息状态下两组产妇肛提肌裂孔指标比较(±s)
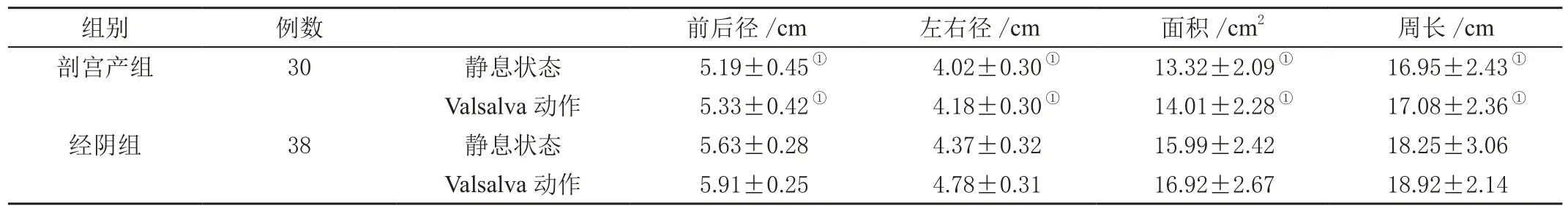
表1 静息状态下两组产妇肛提肌裂孔指标比较(±s)
注:①与经阴组比较,P <0.05。
组别例数前后径/cm左右径/cm面积/cm2周长/cm剖宫产组30静息状态5.19±0.45①4.02±0.30①13.32±2.09①16.95±2.43①Valsalva 动作5.33±0.42①4.18±0.30①14.01±2.28①17.08±2.36①经阴组38静息状态5.63±0.284.37±0.3215.99±2.4218.25±3.06 Valsalva 动作5.91±0.254.78±0.3116.92±2.6718.92±2.14
2.2 两组产妇不同状态下盆底功能相关参数比较
剖宫产组静息与Valsalva 动作状态下BNP、PVA、BND、URA 指标均低于经阴组,差异有统计学意义(P<0.05),见表2。
表2 静息状态下两组产妇盆底功能相关参数比较(±s)

表2 静息状态下两组产妇盆底功能相关参数比较(±s)
注:①与经阴组比较,P <0.05。
组别例数BNP/mmPVA/(°)BND/mmURA/(°)剖宫产组30静息状态5.10±0.28①97.56±15.32①11.66±1.87①35.54±3.29①Valsalva 动作6.72±0.38①135.09±19.74①19.59±2.44①42.08±4.28①经阴组38静息状态19.65±2.14110.87±18.5127.56±4.2946.59±5.17 Valsalva 动作29.52±4.34144.28±24.5733.98±6.4164.61±7.25
2.3 经阴组康复治疗效果评价
经阴组产妇采取积极康复治疗者肛提肌裂孔指标以及盆底功能相关参数较未进行康复治疗产妇明显降低(P<0.05)。见表3、表4。
表3 经阴组康复治疗者与未康复治疗者肛提肌裂孔指标比较(±s)
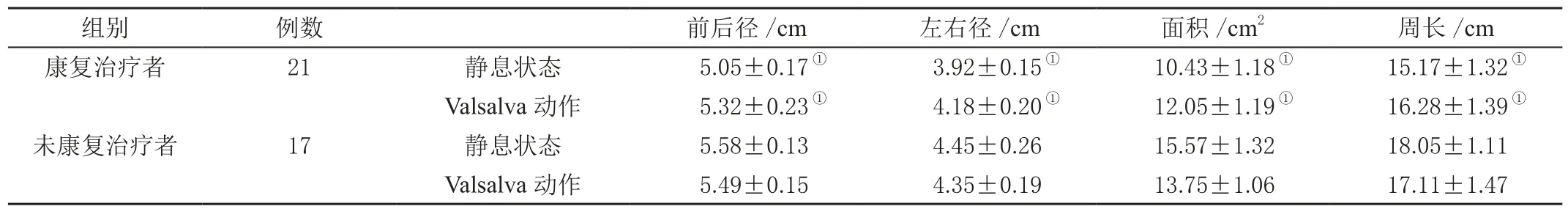
表3 经阴组康复治疗者与未康复治疗者肛提肌裂孔指标比较(±s)
组别例数前后径/cm左右径/cm面积/cm2周长/cm康复治疗者21静息状态5.05±0.17①3.92±0.15①10.43±1.18①15.17±1.32①Valsalva 动作5.32±0.23①4.18±0.20①12.05±1.19①16.28±1.39①未康复治疗者17静息状态5.58±0.134.45±0.2615.57±1.3218.05±1.11 Valsalva 动作5.49±0.154.35±0.1913.75±1.0617.11±1.47
表4 经阴组康复治疗者与未康复治疗者盆底功能相关参数比较(±s)

表4 经阴组康复治疗者与未康复治疗者盆底功能相关参数比较(±s)
注:①与未康复治疗者比较,P <0.05。
组别例数BNP/mmPVA/(°)BND/mmURA/(°)康复治疗者21静息状态6.30±1.18①98.86±10.62①12.71±2.30①35.27±4.60①Valsalva 动作7.15±1.74①102.64±10.76①17.31±2.95①37.41±3.88①未康复治疗者17静息状态12.05±1.94105.65±12.3823.52±3.4147.42±6.06 Valsalva 动作15.74±3.18110.63±12.8427.15±3.8251.20±5.68
3 讨论
在妊娠分娩过程中受胎儿生长发育以及体位的改变,孕产妇盆底肌群承受着巨大的压力,尤其是在分娩过程中胎头的不断下降会导致产道的被动扩展,若胎头过大或第二产程明显延长,则有极大的风险导致盆底脏器组织的过度伸展,若盆底肌群长期处于这种过度伸展状态则会导致盆底纤维组织、血管与神经组织不同程度的缺血性损伤,可继发形成坏死、萎缩、变性等,最终引发多种盆底功能障碍性疾病的发生[4],如尿失禁、盆腔脏器脱垂、性功能障碍、肛门失禁等。目前临床对于尿失禁、盆腔脏器脱垂、肛门失禁等盆底功能障碍性疾病的诊断并不困难,难点在于盆底功能损害早期筛查与盆底功能的量化评估,而盆底功能损害主要发生于盆底功能障碍性疾病的早期阶段,此时期若采取积极的治疗措施则可有效遏制病情进展,降低盆底功能障碍性疾病的发生风险。
3DUS 在盆底多种病变的早期诊断中具有广泛的应用,能够对盆底进行多平面成像,并利用图像后处理技术形成盆底直观、清晰、动态的图像,有助于临床早期筛查与鉴别诊断。本研究结果显示,剖宫产组静息与Valsalva 动作状态下肛提肌裂孔前后径、左右径、面积以及周长均显著小于经阴组,BNP、PVA、BND、URA 指标均显著低于经阴组,而经阴组产妇采取积极康复治疗者肛提肌裂孔指标以及盆底功能相关参数较未进行康复治疗产妇明显降低,结果表明经阴道分娩产妇产后盆底功能损伤发生风险更高,并且经会阴盆底三维超声检查能够客观评价不同分娩方式产妇产后盆底功能状态,通过盆底功能相关参数的变化实现病情评估与疗效评价,对指导临床治疗与预后评估具有重要意义。
通过进一步分析认为,产后盆底功能损伤、盆底功能障碍性疾病的发生与分娩方式密切相关,其发生率、发生程度因分娩方式不同而不同,经阴道分娩时整个产程均会对盆底肌肉、韧、筋膜等造成超过生理极限的持续过度拉伸与损伤,从而导致了盆底组织的缺陷重构,这便是盆底功能损伤与盆底功能障碍性疾病发生发展的重要机制。在不同状态下,盆底脏器组织的异常变化会着重表现在某些指标中,如膀胱颈与耻骨下缘的距离,这些均与膀胱颈和尿道解剖位置异常有关[5]。3DUS 作为近年来临床频繁应用的新型超声影像学技术,其具有强大的图像后处理能力,能够实现多平面成像、三维成像、透明成像等功能,具有成像清晰、测量精确、实时多角度观察等优点,临床常用于盆底结构形态学观察与功能测定,既往有学者利用3DUS 探测耻骨直肠肌功能、盆底裂孔面积等实现盆底功能的评估,获得精确的测量结果,表明3DUS 在盆底功能评价中具有重要的应用价值[6]。
肛提肌裂孔指标以及BNP、PVA、BND、URA 指标是反映盆底功能与控尿系统功能的重要指标,其中BNP 为膀胱颈距耻骨联合距离,Valsalva 状态下膀胱颈主要位于耻骨联合水平线以上,如位于耻骨联合下1.0 cm 则表明膀胱轻度脱垂,若位于耻骨联合下1.0 cm及以上者则考虑膀胱明显脱垂,PVA 为膀胱三角区后壁、近端尿段之间的夹角,PVA 过大则表明尿道活动性增大,极易形成尿道内口漏洞,发生盆底功能障碍性疾病,而BNP 则为膀胱下降最大距离,若超过3.0 cm 则提示膀胱移动度过大,URA 是尿道轴线与体轴线构成的倾斜角,若角度增大则表明尿道活动性越严重。而结合本组研究结果分析认为经阴道分娩易对产妇盆底功能产生损伤,表现为尿道活动度的增大、盆腔脏器不同程度的脱垂等[7],而通过3DUS 早期发现产妇盆底功能损伤并予以及时治疗者,能够有效促进盆底功能的恢复并减少盆底功能障碍性疾病的发生,促进产后盆底肌群收缩功能的恢复,3DUS 能够动态评估产妇产后盆底功能及结构变化,对盆底肌肉运动情况进行实时、无创监测,有助于临床及时调整盆底肌肉运动内容,预防治疗盲区的出现[8]。
综上所述,经阴道分娩产妇产后盆底功能损伤程度较剖宫产更为严重,盆底功能障碍性疾病发生风险也更高,通过经会阴盆底三维超声检查能够客观评价不同分娩方式产妇产后盆底功能状态,通过盆底功能相关参数的变化实现病情评估与疗效评价,在产后盆底功能障碍性疾病的早期诊断、盆底功能评估以及疗效评价中均具有重要的临床意义。但本研究也存在一定不足之处,如纳入的产妇患者样本量相对较小,可能对结构结论的客观性产生一定程度的影响,并且本组研究并未结合不同分娩方式、不同产程或合并症患者康复过程中盆底3DUS相关指标的变化进行深入研究,3DUS 在产后不同分娩方式不同产程产妇的盆底康复疗效评估中的作用价值仍需进一步试验证实。

