二甲双胍联合门冬胰岛素治疗对妊娠期糖尿病患者血糖水平、炎症因子及妊娠结局的影响
秦莉莉,郭晶,王文文
(平原县第一人民医院产科,山东平原 253100)
妊娠期糖尿病是指女性于妊娠后首次出现糖代谢异常的情况,病理表现为血糖升高,临床症状以多饮、多尿、多食等为主[1]。研究认为,妊娠期糖尿病的发病因素与糖尿病相似,该病不仅会增加母体发生妊娠期高血压、羊水过多等并发症的风险,还会使胎儿出现低血糖、发育异常等情况,对母婴健康产生严重威胁[2]。目前,临床治疗妊娠期糖尿病以常规控制运动、饮食的基础上联合降糖药物为主,其中门冬胰岛素是首选药物,起效较快,能促进葡萄糖吸收而达到降糖效果。但受到皮下注射操作不便、药物储存不便及胰岛素抵抗等因素的影响,临床应用受限,单一用药常无法达到预期效果[3]。二甲双胍是被广泛用于2 型糖尿病治疗中的药物,其可提高体内葡萄糖的利用率,并减少肠道对葡萄糖的吸收,控糖效果已得到临床证实。基于此,本研究选取2021 年1 月—2022 年9 月于我院进行治疗的72 例妊娠期糖尿病患者为对象,通过分组对照,探讨二甲双胍联合门冬胰岛素的治疗效果。报道如下。
1 资料与方法
1.1 一般资料
选择我院收治的72 例妊娠期糖尿病患者为研究对象。纳入标准:符合《妊娠合并糖尿病诊治指南(2014)》[4]中妊娠期糖尿病的相关诊断标准,且经葡萄糖耐糖试验确诊;入组前1 个月未服用过降糖药物;患者及家属均签署同意书。排除标准:孕前存在糖尿病;伴有卵巢疾病、妊娠期高血压等;对本研究采用药物过敏。本研究经院医学伦理委员会批准。将患者以随机数字表法分为对照组与观察组。对照组36例,年龄22~38 岁,平均年龄(30.48±3.50)岁;孕周21~28 周,平均孕周(25.53±1.19)周;初产妇21 例,经产妇15 例。观察组36 例,年龄22~39 岁,平均年龄(30.86±3.60)岁;孕周22~31 周,平均孕周(25.73±1.22)周;初产妇19 例,经产妇17 例。两组患者的各项一般资料比较,组间差异无统计学意义(P>0.05),具有可比性。
1.2 方法
入组后,给予孕妇常规支持,即根据其妊娠周数、血糖情况科学设置饮食摄入量,为其提供合理饮食,保障孕妇及胎儿需求,并为孕妇合理设置运动方式及强度,定期检测其血糖水平等。
对照组采用门冬胰岛素治疗。给予患者门冬胰岛素注射液(甘李药业股份有限公司,国药准字S20200008,规格:3 mL:300 U),剂量为0.5~1 U/kg,于晚餐前进行皮下注射,1 次/d。用药至分娩前。
观察组在对照组基础上采用二甲双胍治疗。给予患者盐酸二甲双胍片(广东赛康制药厂有限公司,国药准字H20203366,规格:0.85 g/片)口服,初始剂量为0.5 g/次,1 次/d,随晚餐服用;每周剂量增加0.5 g,直至2 g/次,1 次/d。用药至分娩前。
1.3 观察指标
(1)血糖水平:分别于治疗前(即用药前)及治疗后(分娩前1 周)抽取孕妇空腹静脉血4 mL,采用全自动生化分析仪(日本株式会社日立高新技术,国械注准20172221042,型号:LABOSPECT 008 AS)检测空腹血糖(FPG)、餐后2 h 血糖(2 hPG)及糖化血红蛋白(HbA1c)水平。(2)炎症因子水平:治疗前后,抽取孕妇静脉血3 mL,采用酶联免疫吸附法检测白细胞介素-6(IL-6)及肿瘤坏死因子-α(TNF-α)水平。(3)不良妊娠结局:记录羊水过多、胎膜早破、新生儿低血糖、巨大儿等的发生情况。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析。FPG水平等计量资料用()表示,采用t检验;不良妊娠结局发生率等计数资料用[n(%)]表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组血糖水平比较
治疗前,两组的FPG、2 hPG、HbA1c 水平比较,组间差异无统计学意义(P>0.05);治疗后,两组的FPG、2 hPG、HbA1c 水平均较治疗前下降,且观察组各指标水平均低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组妊娠期糖尿病患者血糖水平比较()
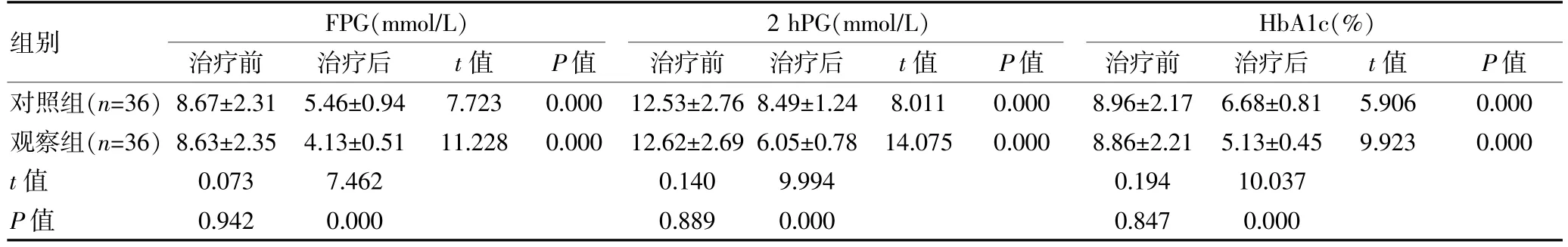
表1 两组妊娠期糖尿病患者血糖水平比较()
2.2 两组炎症因子水平比较
治疗前,两组的IL-6、TNF-α 水平比较,组间差异无统计学意义(P>0.05);治疗后,两组的IL-6、TNFα 水平均较治疗前下降,且观察组各指标水平均低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组妊娠期糖尿病患者炎症因子水平比较[(),ng/L]
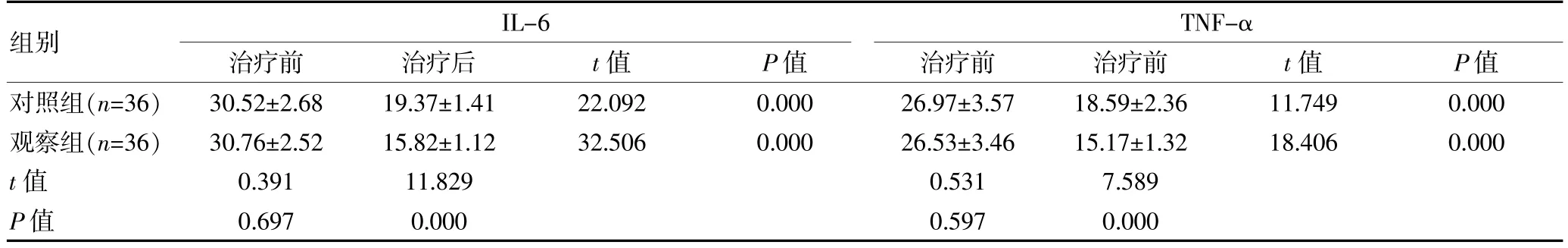
表2 两组妊娠期糖尿病患者炎症因子水平比较[(),ng/L]
2.3 两组不良妊娠结局比较
观察组的不良妊娠结局发生率低于对照组,差异有统计学意义(P<0.05)。见表3。
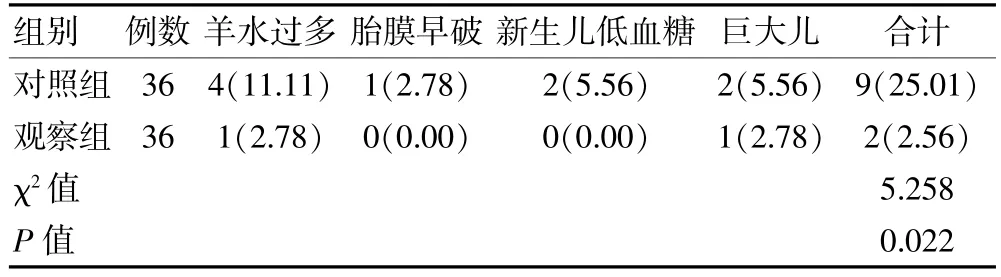
表3 两组妊娠期糖尿病患者不良妊娠结局比较[n(%)]
3 讨论
妊娠期糖尿病多因母体皮质醇、瘦素等胰岛素抵抗物质增加,胰岛β 细胞分泌下降等原因导致胰岛素敏感性降低,继而诱发糖代谢异常,体内血糖利用率降低,最终发病[5]。早期治疗妊娠期糖尿病以调节饮食结构、指导孕妇运动为主,但此种方式起效较慢,需联合药物作进一步干涉。
门冬胰岛素作为人工胰岛素,降糖效果明显,起效快,被注射进人体后可与胰岛素受体特异性结合,促进细胞对葡萄糖的摄入利用,还可阻断糖原分解,以此降低血糖水平[6-7]。但受到孕妇体内胰岛素抵抗、皮下注射受限、储存不便等因素限制,单一使用胰岛素难以取得预期效果。研究显示,炎症反应与糖尿病的发展高度相关,IL-6、TNF-α 均是常见的炎症因子,可在一定程度上影响胰岛素敏感性[8]。本研究结果显示,观察组治疗后的FPG、2 hPG、HbA1c、IL-6、TNF-α 水平及不良妊娠结局发生率均低于对照组,组间差异有统计学意义(P<0.05),表明二甲双胍联合门冬胰岛素具有显著的降糖效果,还可抑制孕妇的炎症反应,降低不良妊娠结局发生率。二甲双胍作为胰岛素增敏剂可提高机体对胰岛素的敏感性,延缓体内对葡萄糖的摄入,从而降低胃肠道对葡萄糖的吸收,促进肌肉中糖代谢,降低孕妇的血糖水平[9]。二甲双胍的主要成分盐酸二甲双胍可抑制肝脏糖异生,减少肝脏葡萄糖的产生,利于提高外周组织的葡萄糖利用率,从而稳定血糖。此外,二甲双胍可活化蛋白激酶,从而刺激抗炎因子的合成,减少炎性细胞对机体的损伤。血糖水平升高会影响肾脏对尿液的重吸收,继而导致胎尿增多,在分娩时表现为羊水过多,而过多的羊水会增强对子宫壁的侧压,易导致胎膜早破。长期处于高血糖环境不仅会影响胎儿的生长发育,还会影响胎儿的胰岛素分泌,从而造成新生儿经分娩后出现低血糖及巨大儿的情况[10]。将二甲双胍与门冬胰岛素联合使用,可降低孕妇血糖水平,纠正糖代谢紊乱现象,从而减少高血糖对母体及胎儿的影响,减少不良妊娠结局的发生。
综上所述,采用二甲双胍联合门冬胰岛素治疗妊娠期糖尿病孕妇,可明显降低血糖,调控炎症因子水平,减少不良妊娠结局,值得临床推广使用。

