希氏束起搏对慢性心力衰竭患者的影响
龙历 文松海 王治忠 李奕斐 曾召平 罗琳璇
慢性心力衰竭属于临床常见疾病的一种,是诸多心脏疾病进展至终末期的表现。该病具有较高的病死率,且好发生于中老年人群中。慢性心力衰竭对患者生活质量的影响严重,临床公认治疗方案即为心脏再同步化治疗。但是慢性心力衰竭患者的心脏激动顺序并非生理性,所以当其接受心脏再同步化治疗期间,电基质的稳定性得不到保证,进而造成心律失常的发生,致使患者的心力衰竭症状加剧,情况严重还会增加疾病的远期病死率[1]。针对此种情况,临床针对与患者生理性相符合的希氏束起搏的研究热度增加。此种治疗形式经证实能够改善患者的左心室射血分数(left ventricular ejection fractions,LVEF),并且还可提高其运动耐力,有助于促进其生活质量水平提升[2-3]。本研究纳入2021年1月—2023年1月收治的60例慢性心力衰竭患者,分析希氏束起搏对其心功能、心律失常、运动能力及生活质量的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2021 年1 月—2023 年1 月黔东南苗族侗族自治州人民医院收治的60例慢性心力衰竭患者。其中男性34例,女性26 例;年龄42 ~76 岁,平均(53.34±3.11)岁。本研究经医院伦理委员会批准。
纳入标准:(1)存在心力衰竭症状,伴有活动后气短、肺部湿啰音、下肢浮肿者。(2)纽约心功能分级为Ⅱ~Ⅲ级者。(3)有永久起搏器植入指征者。(4)知情本研究,签署同意书者。
排除标准:(1)合并严重肝肾功能障碍者。(2)恶性肿瘤晚期者。(3)凝血功能障碍者。(4)有手术禁忌证者。
1.2 方法
行常规消毒铺巾,选择局部麻醉方案,药物应用2%利多卡因(万邦德制药集团有限公司,国药准字H13022621,规格:5 mL:0.1 g)。穿刺左侧或右侧锁骨下静脉。经由X线透视引导,将导丝置入其中。以穿刺点为方向,做1 个长3 ~4 cm 的切口,然后逐层分离,到达胸大肌前筋膜位置。再应用1%的利多卡因进行浸润麻醉。分离起搏囊袋,备用。沿导丝送至C315 专用鞘管(强生Johnson & Johnson,504-616Z),利用导丝指引,在右心室流出道内送至鞘管。室上峭处,将导丝撤出,再撤出鞘管的内芯。经由鞘管,将3830 电极送入,确保电极头端从到鞘管末梢中,但是不超出鞘管,以桥接线为载体,连接电极尾端、多导电生理记录仪(四川锦江电子有限公司,LEAD-EPA)。调整电压、脉宽为10 V、1.0 ms。行连续起搏操作,确保高于患者自身心率的10 ~20 次/min。回撤鞘管、起搏电极,将其撤至希氏束处,与起搏电极腔内电图相结合,分析起搏左、右心室除极电位和时间的变化(QRS wave complex,QRS),图形、自身QRS 图形是否达到靶点。利用起搏分析仪对阈值进行测定。值得注意的是,在测定值符合要求的情况下,对此靶部位进行起搏处理,频率为130 ~150 次/min,观察是否存在文氏现象。将起搏电极位于房室结的情况排除,而不是希氏束位置。若参数不满意,且经由多次的尝试,则可于希氏束附近,开展希氏束旁起搏。然后旋出起搏电极头端,让其处于心肌内。将鞘管回撤,了解是否存在希氏束损伤电流的情况。然后对上述电流进行再次测定。希氏束起搏电极的各参数与要求相符后,根据常规方法,将备用心室电极等置入其中。各参数达标后,经由X 线透视下撤出,切开电极鞘管。处理电极导管方面,以缝扎固定为主。所有患者均随访6 个月。
1.3 观察指标
(1)心功能指标。以彩色多普勒超声诊断仪检验该指标。包括左室收缩末期容积(left ventricular end systolic volume,LVESV)、左室舒张末期容积(left ventricular end-diastolic volume,LVEDV)、LVEF、左室舒张末期内径(left ventricular end-diastolic diameter,LVEDd)、二尖瓣反流面积(mitral regurgitation area,MRA)、左室内压最大变化速率(maximum rate of change of left chamber pressure,LVdp/dt)、左室壁12 节段收缩达峰时间间极差[left ventricular wall 12-segment contraction peak time (TS) range,TsGmaxD]、TS 间的标准差(standard deviation between TS,TsGSD)。观察左房面积(left chamber area,LAA),计算MRA/LAA比值。
(2)心律失常:该指标检验应用12 导联24 h 动态心电图。测定项目包括房性早搏、阵发房速、阵发房颤、室性早搏、阵发室速等。运动能力:以6 min 步行距离进行评估。若患者6 min 内的最大步行距离大于550 m,提示正常。
(3)生活质量:明尼苏达心力衰竭生活质量调查问卷(Minnesota heart failure quality of life questionnaire,MLHFQ)作为该指标的检验工具。涉及维度有体力(0~40分)、社会(0~20 分)、情绪(0~25 分)、经济(0~15 分)等。总分为0 ~100 分,分数值高提示生活质量高。
1.4 统计学方法
采用SPSS 27.0 统计学软件处理相关数据。计量资料以(±s)表示,采用t检验;计数资料以n(%)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 术前、术后心功能指标比较
术前、术后的LVEDV、LVEDd 等指标比较,差异无统计学意义(P>0.05)。术后LVESV、MRA、MRA/LAA、TsGmaxD、TsGSD 等心功能指标低于术前,LVEF、LVdp/dt高于术前,差异有统计学意义(P<0.05)。见表1。
表1 术前、术后心功能指标比较(±s)

表1 术前、术后心功能指标比较(±s)
时间 例数 LVESV(mL) LVEDV(mL) LVEF(%) LVEDd(mm) MRA(cm2)术前 60 137.34±12.03 182.94±11.15 29.10±2.32 60.87±5.15 5.34±1.24术后 60 118.29±10.16 179.05±13.21 36.07±2.25 59.35±4.20 2.65±0.13 t 值 - 9.371 1 1.743 1 16.705 4 1.771 7 16.712 2 P 值 - <0.001 0.083 9 <0.001 0.079 0 <0.001时间 例数 MRA/LAA LVdp/dt(mmHg) TsGmaxD(ms) TsGSD(ms)术前 60 30.67±3.17 604.84±34.51 111.29±12.27 21.77±2.62术后 60 20.12±3.12 1 317.03±46.34 63.87±6.15 15.80±1.23 t 值 - 18.372 9 95.478 7 26.762 4 15.977 1 P 值 - <0.001 <0.001 <0.001 <0.001
2.2 术前、术后心律失常、运动能力比较
术后房性早搏、阵发房速、阵发房颤、阵发室速均比术前低,6 min 步行距离高于术前,差异有统计学意义(P<0.05)。见表2。
表2 术前、术后心律失常、运动能力比较(±s)

表2 术前、术后心律失常、运动能力比较(±s)
时间 例数 房性早搏(个) 阵发房速(次) 阵发房颤(次) 室性早搏(个) 阵发室速(次) 6 min 步行距离(m)术前 60 1 556.56±132.24 15.67±2.17 5.72±0.51 2 417.29±345.27 8.12±1.15 279.95±12.03术后 60 1 369.76±125.13 9.94±1.12 4.03±0.34 2 409.87±345.15 7.01±1.21 386.78±13.45 t 值 - 7.947 7 18.175 5 21.357 1 0.117 7 5.150 6 45.857 6 P 值 - <0.001 <0.001 <0.001 0.906 5 <0.001 <0.001
2.3 术前、术后生活质量评分比较
术后各项生活质量分值均比术前高,差异有统计学意义(P<0.05)。见表3。
表3 术前、术后生活质量评分比较(分,±s)
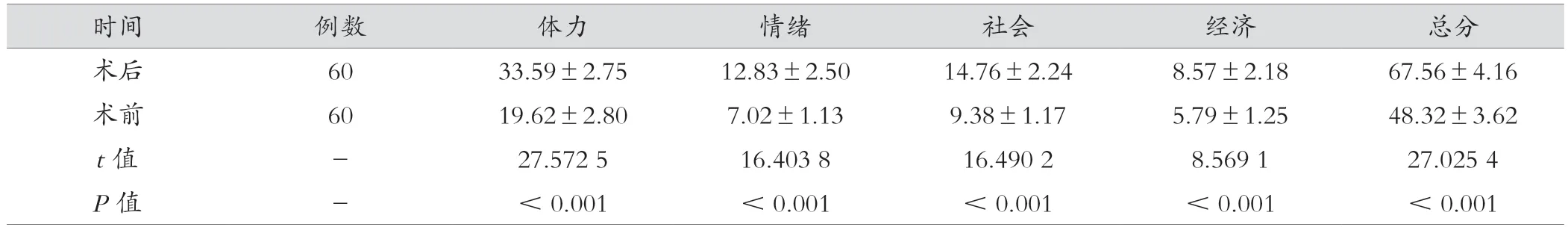
表3 术前、术后生活质量评分比较(分,±s)
时间 例数 体力 情绪 社会 经济 总分术后 60 33.59±2.75 12.83±2.50 14.76±2.24 8.57±2.18 67.56±4.16术前 60 19.62±2.80 7.02±1.13 9.38±1.17 5.79±1.25 48.32±3.62 t 值 - 27.572 5 16.403 8 16.490 2 8.569 1 27.025 4 P 值 - <0.001 <0.001 <0.001 <0.001 <0.001
3 讨论
慢性心力衰竭属于心血管疾病终末阶段的综合征。有关统计显示,近些年我国的心力衰竭患病率显著增高,但是疾病的病死率呈现下降的趋势[4-5]。针对此种情况,应重视采取有效措施改善患者的生活质量。心脏起搏在病态窦房结综合征、房室传导阻滞等多种缓慢性心律失常中得到广泛的应用。但是就传统右心室起搏而言,会造成心室激动顺序等改变,致使心脏收缩同步。在此情况下,患者的心力衰竭症状加重,房颤发生的风险增加。即便通过增加左心室起搏电极、利用双心室起搏等形式开展心脏再同步化治疗,但是仍有部分患者的心功能无法显著改善。究其原因,此种干预形式仅以左、右心室起搏融合为主,没有做到生理性的起搏。随着研究的不断深入,在20 世纪50年代,首次有希氏束在动物实验中被标记出来[6]。希氏束起搏的应用使慢性心力衰竭患者获得有效的治疗,对促进其生活质量的同时意义显著。此种干预形式的原理即为电激动沿着希氏-浦肯野系统,促使心室电激动顺序的带维持。希氏束起搏属于真正的生理性起搏,已经成为心脏起搏研究领域的热点所在。
临床研究发现,希氏束起搏的应用能够直接对希浦系统产生激动作用,可确保心室激动顺序同正常窦性心律相同[7]。从理论上来讲,该种干预形式不会造成左、右心室收缩,心室内收缩不同步的情况。相较于心尖部起搏而言,希氏束起搏的电激动循着心脏正常传导系统开展。在此情况下,心房心室间期可维持相对正常的水平。同时,希氏束起搏的心室电激动顺序、心室收缩具有同步性。在此情况下,心脏正常的电激动顺序能够获得维持,进而促使心室协调收缩、舒张等。在此情况下,左室收缩、舒张功能等均会显著改善。这就使患者的心排血量增多,心功能改善。此外,希氏束起搏的应用在促进患者心脏重构改善,心功能提升方面优势明显。相关研究指出[8],选入63 例慢性心力衰竭患者,有54 例应用希氏束起搏后获得成功,而经由超声心动图诊断,可见患者的LVEDd下降到(51.95±6.34)mm,并且患者的收缩末期内径降为(42.68±8.43)mm,这与本研究结果存在一定的相似性。对于慢性心力衰竭患者而言,采取永久性希氏束起搏干预存在可行性。同时,该种治疗形式能够促使左心室重塑得到逆转。希氏束电极导管头端能够三尖瓣膈瓣进行定位,从而明确该结构上方膜部室间隔的位置。希氏束起搏不会跨越三尖瓣,所以基本不会对三尖瓣结构、功能等产生不良的影响[8]。因希氏束起搏能在改善左心室收缩同步性方面价值显著,所以患者经由干预后,左室收缩、舒张的协调性也会获得有效地调节。值得注意的是,希氏束起搏的应用还可提高心脏电、机械的同步程度。在治疗希氏束以下房室传导阻滞、室内传导阻滞,或者左室不同步的患者期间,将窦房结功能障碍的情况排除,经由希氏束起搏操作,可发现影响患者的QRS 时限无异常,并且传导阻滞消失。本研究结果显示,术后LVESV、MRA、MRA/LAA、TsGmaxD、TsGSD 等心功能指标低于术前,LVEF、LVdp/dt高于术前,差异有统计学意义(P<0.05)。慢性心力衰竭的患者伴有不同程度的左室球状扩张、左室重构。在上述因素的影响下,瓣叶增长,并且二尖瓣还会有环状扩张的表现。同时,此类患者的乳头肌会随着心尖外移。基于此,二尖瓣的跨瓣压力梯度降低,甚至造成二尖瓣关闭不全。而希氏束起搏技术的应用能够协调心室收缩的同步性,有助于逆转或部分逆转左室重构的情况。随着患者的左室扩张、收缩不同步现象的带改善,二尖瓣关闭不全、二尖瓣反流的程度也会减轻[9]。本研究结果显示,术前和术后室性早搏指标比较,差异无统计学意义(P>0.05)。术后房性早搏、阵发房速、阵发房颤、阵发室速均比术前低,6 min 步行距离高于术前,差异有统计学意义(P<0.05)。这说明希氏束起搏的应用可使慢性心力衰竭患者的心律失常症状改善,但是仍不能够完全缓解。同时,此种干预形式在高风险性阵发室速等恶性心律失常治疗中的应用优势明显,有助于降低患者的病死风险,并且还可促进其运动耐力的提升。本研究结果可见,社会、经济、体力等生活质量方面,术后所得分值比术前高,差异有统计学意义(P<0.05)。希氏束起搏能够对希浦系统起到直接的刺激,并且可在电激动正常下传导。观察患者经由干预后的体表心电图信息能够发现,心室等容收缩时间减少,并且左心室电机械有一定的延迟,患者的心室内传导延迟情况减少。需要注意的是,电传导、机械传导应用的主要目的即确保心脏的正常激动顺序得到维护,进而细条心室的收缩与舒张[10-12]。此种干预手段能够有效提高患者的左室收缩、舒张功能,进而增加其心排血量。希氏束起搏与生理符合程度高,不会影响患者的心功能,并且还可提高患者的生活质量。为进一步提高希氏束起搏应用的效果,还需要手术医生掌起搏器知识,并做到合理预后,以免影响患者的整体疗效。文章中体现了《慢性心力衰竭中西医结合诊疗专家共识》[13]的执行标准。
综上所述,希氏束起搏的应用能够有效改善慢性心力衰竭患者的心功能,缓解其心律失常程度,并且还可促进其运动能力、生活质量的提升。

