右旋美托咪定用于术中镇静时脑电分段功率谱的观察及意义
周毛 温婧 严文婵 孟诗雨
手术麻醉中患者的脑功能状态越来越得到临床医师的重视。对麻醉过程中脑电分段功率谱变化及麻醉深度的监测,是实现精准客观定量麻醉的重要依据。麻醉镇静药可诱导出典型的脑电图(EEG)变化,并发现可通过脑电图的改变判断麻醉的深度[1,2]。Narcotrend 是一种客观评估麻醉镇静深度的仪器,已作为目前麻醉中脑电意识深度的监测系统应用于临床[3]。右旋美托咪定具有镇静、镇痛作用的同时无呼吸抑制并易被唤醒而广泛应用于临床麻醉,但对其脑电分段功率谱的研究较少。本研究主要观察右旋美托咪定和丙泊酚在患者术中镇静达到满意效果时,Narcotrend 脑电监测仪所提供的脑电分段功率谱的变化及意义分析,现报告如下。
1 临床资料
1.1 一般资料(1)入选标准:①无高血压、糖尿病和心脏病等基础病;②无对丙泊酚、右旋美托咪定过敏史;③无精神系统疾病;④无哮喘等病史。(2)排除标准:①患者一般情况差,合并严重心血管系统、呼吸系统、肝肾系统、中枢神经系统病史者;②既往有痴呆、精神病、或者其他中枢神经病史者;③正在服用药物、抗抑郁药或激素者、嗜酒或药物依赖者、不能配合者;④身体质量指数(BMI)≥25 kg/m2;⑤研究者认为存在影响受试者参加实验或者结果评价的任何因素者。本研究经中山大学孙逸仙纪念医院伦理委员会的批准,患者知情并签署知情同意书。以2020 年12 月至2022 年6 月符合研究要求的在腰硬联合麻醉下行择期下腹部手术或下肢手术的患者60 例为研究对象,并随机分为右旋美托咪定组(D 组,n=30)和丙泊酚组(P 组,n=30),年龄分别为(41.04±10.12)和(41.43±12.46)岁,BMI 分别为(22.42±1.78)和(21.77±1.82)kg/m2,均无统计学差异(P均>0.05),资料具有可比性。
1.2 方法患者入室后常规监测脉搏氧饱和度(SpO2)、心电图(ECG)、无创血压(NIBP)、心率(HR)和Narcotrend。吸氧后实施腰硬联合麻醉,待麻醉平面稳定且确保麻醉效果后,D 组给予诱导剂量的右旋美托咪定1 μg/kg,10 min 输完,随后以0.5 μg/(kg·h)的速度泵注,直至镇静满意(RSS4-5 分)后停药;P 组给予靶控泵注丙泊酚,靶控起始效应室浓度为0.5 μg/ml,随后以0.5 μg/ml的变化量逐渐递增直至镇静满意后停药。
1.3 观察指标记录基础状态、停药即刻、停药即刻唤醒时、停药5 min、停药10 min、停药15 min五个时刻点的生命体征和Narcotrend 的脑电分段功率谱参数;记录术中发生的不良反应呛咳、恶心、躁动、心动过缓(心率低于基础值30%)、低血压(平均动脉压低于基础值30%)、高血压(平均动脉压高于基础值30%)、低氧血症(SpO2低于90%)、呼吸暂停>20 s、RR<10 次/分及舌根后缀。
1.4 统计学分析采用SPSS19.0 统计软件进行数据处理。计量资料以均数±标准差表示,组内比较计量资料采用配对t检验,构成比资料采用配对秩和检验;组间比较计量资料采用两独立样本t检验和重复测量方差分析,构成比资料采用独立样本秩和检验。P<0.05 有统计学意义。
2 结 果
2.1 两组病例用药后达到满意镇静时两组间的血压、呼吸、心率、PaCO2变化比较见表1。
表1 两组病例镇静满意后生命体征的比较(n=30,±s)
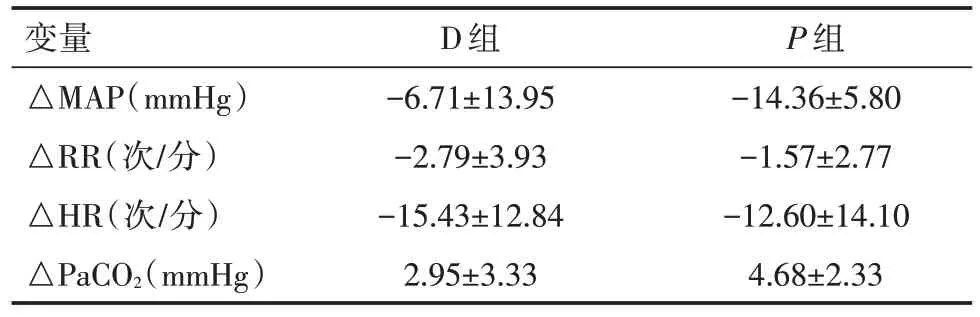
表1 两组病例镇静满意后生命体征的比较(n=30,±s)
变量△MAP(mmHg)△RR(次/分)△HR(次/分)△PaCO2(mmHg)D 组-6.71±13.95-2.79±3.93-15.43±12.84 2.95±3.33 P 组-14.36±5.80-1.57±2.77-12.60±14.10 4.68±2.33
2.2 两组病例基础状态及停药即刻β、α、θ、δ功率百分比两组间变化比较基础状态时两组的β、α、θ、δ 功率百分比无统计学差异(P>0.05)。停药即刻,D 组的α 功率百分比、β 功率百分比均低于P 组,而θ 功率百分比、δ 功率百分比均高于P 组(P均<0.05)见图1。
2.3 两组患者达到镇静满意时唤醒与停药即刻脑电分段功率谱构成比资料比较与停药即刻相比,D 组患者在唤醒时α、β、θ 功率百分比升高,δ功率百分比降低(P均<0.05)。而P 组患者的脑电分段功率谱变化无统计学差异(P>0.05)见表2。
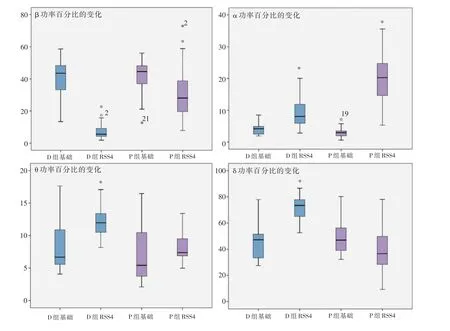
图1 两组病例之间基础及停药即刻脑电分段功率百分比的比较
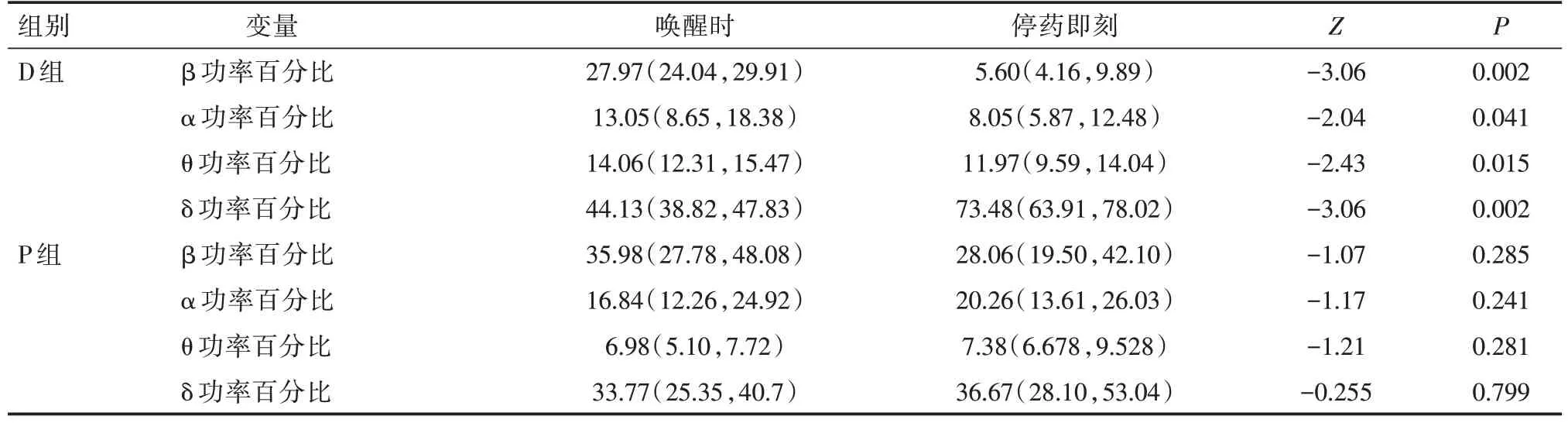
表2 两组病例停药即刻与唤醒时脑电功率构成比比较M(P25,P75)
2.4 两组患者停药即刻NTI两组间比较以及在停药即刻唤醒患者NTI 的变化值的比较 D 组患者的NTI 低于P 组,△NTI 高于P 组(P均<0.05)见图2。
3 讨 论

图2 两组病例之间基础及停药即刻NTI 以及唤醒后△NTI 的比较
3.1 右旋美托咪定和丙泊酚可诱导不同的脑电图模式右旋美托咪定,由于其在产生镇静、镇痛作用的同时无呼吸抑制并容易被唤醒而广泛应用于临床麻醉和重症监护室。与丙泊酚作用机制不同,右旋美托咪定作用于脑桥第四脑室腹外侧的蓝斑核[4],蓝斑核富含高密度的α2 肾上腺素受体[5],而且蓝斑核是前脑去甲肾上腺素能神经支配的主要来源和重要的的睡眠和觉醒调节器官。已经有研究表明右旋美托咪定通过激活内源性睡眠通路产生与自然睡眠非动眼睡眠的N2 时相相似的脑电波[6]。与其它镇静麻醉药不同,在使用右旋美托咪定镇静的患者即使在较深的无意识状态下,也能通过语言或触觉刺激唤醒。其唤醒的难易与自然睡眠相似,而且右旋美托咪定镇静下的心血管和呼吸系统也是模仿自然睡眠,只是其诱导的右旋美托咪定-纺锤波时间稍长于自然睡眠纺锤波[7]。本研究结果显示,患者使用药物后达到满意时,右旋美托咪定呈现以δ 功率百分比为主的脑电波,丙泊酚呈现以α 功率百分比为主;右旋美托咪定组的患者NTI、α、β、θ 功率百分比迅速升高,δ 功率百分比迅速降低,丙泊酚组患者NTI 及脑电分段功率谱无明显改变,提示右旋美托咪定的可唤醒性。
3.2 右旋美托咪定的可唤醒性与其脑电的不稳定性有关本研究发现,在镇静满意时,右旋美托咪定组的NTI 明显低于丙泊酚组。Xu J 等研究发现在RSS 同为4 分或5 分时,右旋美托咪定诱导的BIS 比丙泊酚低[8]。本次研究在镇静满意时,右旋美托咪定组的NTI(49.51±15.95)明显低于丙泊酚组(75.29±13.64)。由数值得出右旋美托咪定组位于一般全身麻醉状态,而丙泊酚组位于浅麻醉状态。结合镇静满意时的临床表现及脑电分段功率谱说明丙泊酚的NTI 更能反映真实的镇静深度,相关性良好。而临床上大部分医师由于丙泊酚的呼吸抑制而限制应用,或许可以根据NTI 及脑电分段功率谱预测呼吸抑制的发生。本研究在镇静满意时丙泊酚组和右旋美托咪定组的PaCO2无统计学差异,或许说明了在丙泊酚在NTI 为(75.29±13.64)时不会出现呼吸抑制。在丙泊酚镇静过程中使用Narcotrend 既可监测镇静深度,也可根据镇静深度预测呼吸抑制。临床上对患者进行镇静深度评估时,常使用的传统镇静评分方法如语言或者行为刺激导致患者苏醒,或许会引起患者不愉快的记忆或躁动[9]。与丙泊酚相比,右旋美托咪定诱导的NTI 降低且由NTI 反映的镇静深度相对较低,而且本研究发现在镇静满意时,与丙泊酚组相比,右旋美托咪定组的ΔNTI 升高,说明了在使用右旋美托咪定镇静过程中使用传统镇静评分方法会导致NTI 较大的变化而稳定性不佳,或许是由右旋美托咪定的可唤醒性导致的。因此Narcotrend 用于评估丙泊酚镇静深度相关性较好,相较于传统的镇静评分,Narcotrend 可提高患者的舒适度及满意度。与丙泊酚相同的RSS 镇静深度时,右旋美托咪定诱导的NTI 更低,且NTI 随唤醒的变化较大而稳定性不佳,不适用于右旋美托咪定镇静下患者的监测。
综上所述,右旋美托咪定在临床应用中相较丙泊酚有可唤醒性,这与右旋美托咪定诱导的较低的α 功率百分比且易阻断的α 波及神经元兴奋性较高的δ 波相关。Narcotrend 用于评估丙泊酚镇静深度相关性较好,相较于传统的镇静评分,Narcotrend 可提高患者的舒适度及满意度。与丙泊酚相同的RSS 镇静深度时,右旋美托咪定诱导的NTI更低,且NTI 随唤醒的变化较大而稳定性不佳,不适用于右旋美托咪定镇静患者的监测。

