超声血流参数与高频超声对甲状腺癌颈部淋巴结转移的临床诊断意义
商红彦


【摘要】 目的 探讨超声血流参数与高频超声诊断甲状腺癌颈部淋巴结转移的临床价值。方法 回顾性分析2021年6月—2022年5月南昌经开区人民医院收治的77例甲状腺癌患者临床资料,将发生颈部淋巴结转移的45例设为观察组,将无颈部淋巴结转移的32例设为对照组。所有患者均行超声血流参数、高频超声检查,比较2组血流分级情况、血流动力学指标,以手术病理结果为金标准,分析高频超声、超声血流参数及联合检查诊断颈部淋巴结转移的临床价值。结果 2组血流分级相比,差异无统计学意义(P>0.05);观察组搏动指数(PI)、阻力指数(RI)及收缩期峰值流速/舒张期流速(S/D)均高于对照组,差异有统计学意义(P<0.05);联合检查灵敏度、准确度均高于高频超声、超声血流参数检查,阴性预测值高于高频超声检查,差异有统计学意义(P<0.05);Kappa检验显示,高频超声与手术病理结果一致性尚可(Kappa值=0.688,P<0.001);超声血流参数与手术病理结果一致性尚可(Kappa值=0.712,P<0.001);联合检查与手术病理结果一致性极好(Kappa值=0.920,P<0.001)。结论 超声血流参数联合高频超声诊断甲状腺癌颈部淋巴结转移临床价值更高,能提高诊断灵敏度、准确度,从而为术中淋巴结清扫方案的制定提供重要指导。
【关键词】 甲状腺癌; 颈部淋巴结转移; 超声血流参数; 高频超声
中图分类号:R445.1 文献标识码:A
文章编号:1672-1721(2023)28-0095-03
DOI:10.19435/j.1672-1721.2023.28.032
甲状腺癌为常见头颈部恶性肿瘤,主要起源于甲状腺滤泡上皮细胞,早期无明显症状,多数患者于体检时发现无痛性肿块,且随着肿瘤体积的增大,可逐渐压迫周围组织,诱发吞咽困难、声音嘶哑、呼吸困难等症状[1-2]。手术是治疗甲状腺癌首选方案,通过切除病灶组织能够迅速抑制肿瘤细胞增殖及扩散,延长生存时间,改善患者预后[3]。但甲状腺癌转移性强,较多患者就诊时已出现颈部淋巴结转移,从而增加临床治疗难度,影响预后。若能于术前明确是否发生颈部淋巴结转移,则有助于临床制定针对性手术方案及确定术中淋巴清扫范围,增强手术效果,降低远期复发风险。高频超声为当前诊断颈部淋巴结转移的重要方式,具有操作简单、图像分辨率高、可重复性强等优势,能够清晰显示颈部淋巴结的结构特点,为临床诊断提供参考信息。超声血流参数是彩色多普勒检查技术,借助血流成像获取颈部淋巴结周围血流动力学参数,便于及时发现血流异常,为疾病诊断提供一定参考数据[4]。鉴于此,本研究分析超声血流参数与高频超声在甲状腺癌颈部淋巴结转移中的诊断价值,报告如下。
1 资料与方法
1.1 一般资料 回顾性分析2021年6月—2022年5月南昌经开区人民醫院收治的77例甲状腺癌患者临床资料,将发生颈部淋巴结转移的45例患者设为观察组,将无颈部淋巴结转移的32例患者设为对照组。观察组男性15例,女性30例;年龄32~69岁,平均年龄(49.85±5.17)岁;体质量指数18.2~27.4 kg/m2,平均(23.37±1.42)kg/m2;病灶直径0.5~4.5 cm,平均(1.68±0.45)cm;肿瘤部位,左侧26例,右侧19例。对照组男性10例,女性22例;年龄31~70岁,平均年龄(49.92±5.21)岁;体质量指数18.4~27.3 kg/m2,平均(23.45±1.39) kg/m2;病灶直径0.5~4.5 cm,平均(1.71±0.43)cm;肿瘤部位,左侧19例,右侧13例。2组一般资料对比,差异无统计学意义(P>0.05)。
1.2 入选标准 纳入标准:均经手术病理证实为甲状腺乳头状癌;均为单侧发病;临床资料完整;精神状态正常;均行高频超声及超声血流参数检查。排除标准:肝肾障碍;凝血系统缺陷;心肺功能欠佳;伴有其他恶性肿瘤;存在急慢性感染;合并甲状腺手术史。
1.3 方法 所有患者均使用日本阿洛卡彩色多普勒超声诊断仪ARIETTA 60检查,先开展高频超声检查,使用高频线阵探头,探头频率为7~12 MHz,患者取仰卧位,将一个软枕垫于颈下,使得颈前部充分暴露,之后将耦合剂均匀涂于探头之上,先行常规横切、纵切二维超扫描,探查颈部甲状腺位置、内部回声、大小、双侧淋巴结有无肿大等信息,若发现可疑淋巴结则对淋巴结形态、大小、有无钙化及内部回声等多方面信息进行探查。之后切换至多普勒血流成像模式,对颈部双侧淋巴结周围及内部血流信号进行检查,包括血流分级及血流动力学参数。其中血流分级可分为3级,1级为内部无血流信号或少量血流信号,周边无血流信号;2级为内部血流较为丰富,周围无血流或少量血流信号;3级为内部及周围均存在丰富血流信号。血流动力学参数为搏动指数(pulsitility index,PI)、阻力指数(resistance index,RI)及收缩期峰值流速/舒张期流速(peak systolic velocity/diastolic velocity,S/D)值,该类参数均重复测量3次,取平均值。高频超声及超声血流参数均由同1名医师操作,数据获得后上传至后台,由2名高年资的影像科医师进行盲法诊断,若出现不一致意见时需共同协商达成一致。以手术病理为判断颈部淋巴结转移的金标准。
1.4 观察指标 (1)血流分级情况。比较2组血流分级情况。(2)血流动力学指标。比较2组患者PI、RI及S/D变化。(3)诊断效能。以手术病理结果为金标准,分析高频超声、超声血流参数及联合检查诊断颈部淋巴结转移的特异度、灵敏度、准确度、阳性预测值及阴性预测值。(4)一致性分析。采用Kappa检验分析高频超声、超声血流参数及联合检查诊断颈部淋巴结转移与手术病理结果的一致性。
1.5 统计学方法 使用SPSS 22.0统计学软件进行数据分析,计数资料以百分比表示,采用χ2检验,计量资料以x±s表示,采用t检验,等级资料用秩和检验;一致性采用Kappa检验(Kappa值>0.75表明一致性极好,0.4~0.75表明一致性尚可,Kappa值<0.4表明一致性差),P<0.05为差异有统计学意义。
2 结果
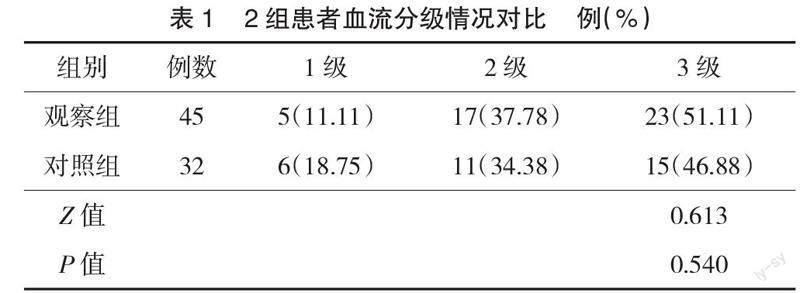
2.1 2组患者血流分级情况对比 2组患者血流分级相比,差异无统计学意义(P>0.05),见表1。
2.2 血流动力学指标 观察组PI、RI、S/D均高于对照组,差异有统计学意义(P<0.05),见表2。
2.3 诊断效能及一致性分析 联合检查灵敏度、准确度均高于高频超声、超声血流参数检查,阴性预测值高于高频超声检查,差异有统计学意义(P<0.05);Kappa检验显示,高频超声与手术病理结果一致性尚可(Kappa值= 0.688,P<0.001);超声血流参数与手术病理结果一致性尚可(Kappa值=0.712,P<0.001);联合检查与手术病理结果一致性极好(Kappa值= 0.920,P<0.001),见表3、表4。
3 讨论
甲状腺癌病因复杂,临床认为与癌基因突变、多肽生长因子刺激等效果有关,以上因素长期作用,可促使甲状腺滤泡细胞恶性增殖,从而形成癌症组织[5-6]。同时,电离辐射、碘摄入也是诱发甲状腺癌的重要因素,长期电离辐射可促使甲状腺细胞核变形,引起甲状腺素合成障碍,增加癌变风险[7-8]。手术为治疗甲状腺癌首选方式,大部分患者经手术治疗后均可获得良好预后。甲状腺癌存在较高颈部淋巴结转移风险,且发病较为隐匿,需尽早明确诊断,为临床手术方式制定及淋巴结清扫范围确定提供指导,改善患者预后。
高频超声为当前诊断颈部淋巴结转移的重要影像学技术,具有操作简单、可重复性强、价格低廉等优势,且超声探头频率更高,可获得比常规超声更为清晰的图像[9-10]。高频超声的超声波进入人体后,可于人体组织内产生反射及折射,将不同组织间的界面反射回探头,并经探头振荡转化为电脉冲,再发送至超声主机,最终处理成数字图像,以清晰展示病灶位置、大小及内部回声等信息。将高频超声应用于颈部淋巴结检查中,已发生转移的颈部淋巴结可明显检出内部回声、淋巴结长短径比异常变化,为临床诊断提供可靠依据。但高频超声无法显示颈部淋巴结周围及内部血流信号,仍存在一定漏诊、误诊风险。甲状腺癌颈部淋巴结转移发生后内部可形成大量新生血管,促使内部血流信号变得丰富,且淋巴结内部多数血管发育不良,存在管腔粗、管壁厚等特点,加之缺乏肌层部分,能够呈现出丰富血流信号[11-12]。肿瘤增长过程中会压迫局部血管,使血管狭窄或闭塞,进而使得RI升高。淋巴结转移后对血流需求不断增加,使得新生血管更为活跃,促使PI升高。超声血流参数借助多普勒血流显像技术检出,能够帮助临床明确颈部淋巴结周围血流分级及血流动力学变化,从而提供更为充足的诊断信息。单独进行血流参数检查无法良好观察颈部淋巴结周围结构及回声信息,存在局限性。
本研究结果显示,观察组PI、RI、S/D高于对照组,联合检查灵敏度、准确度高于高频超声、超声血流参数检查,阴性预测值高于高频超声检查,差异有统计学意义(P<0.05);Kappa检验显示,高频超声与手术病理结果一致性尚可(Kappa值=0.688,P<0.001),超聲血流参数与手术病理结果一致性尚可(Kappa值=0.712,P<0.001),联合检查与手术病理结果一致性极好(Kappa值=0.920,P<0.001)。提示超声血流参数、高频超声联合检查在甲状腺癌颈部淋巴结转移诊断中临床价值高于单一检查,能提高诊断灵敏度、准确度,避免漏诊、误诊发生,以便于临床治疗工作开展。分析原因为高频超声联合超声血流参数可优势互补,既可显示淋巴结形态、回声,又可显示淋巴结血流特点,为临床诊断提供更为全面、可靠的信息,从而提高诊断准确性。
综上所述,超声血流参数联合高频超声可进一步提高甲状腺癌颈部淋巴结转移诊断灵敏度、准确度,便于术前及时明确淋巴结转移情况,以针对性制定手术方案,增强手术效果,进而改善患者预后。
参考文献
[1] LIN Y S,ZHANG X,WANG C,et al.Long-term results of a phase II trial of apatinib for progressive radioiodine refractory differentiated thyroid cancer[J].J Clin Endocri Metab,2021,106(8):e3027-e3036.
[2] CHEN J,LI X L,ZHANG Y F,et al.Ultrasound validation of predictive model for central cervical lymph node metastasis in papillary thyroid cancer on BRAF[J].Future Oncol,2020,16(22):1607-1618.
[3] 陈顺军,宋乐乐,贺军领,等.剪切波弹性成像诊断甲状腺癌术后经131 I治疗后颈部淋巴结良恶性的价值[J].中国医学影像学杂志,2019,27(2):128-130.
[4] 周艳珂,李潜,田婧,等.超声血流参数及高频超声诊断甲状腺癌颈部淋巴结转移的临床价值[J].医学影像学杂志,2020,30(10):1945-1947.
[5] 蒋玉欢,何本超,郑志刚,等.改良Miccoli微创术联合术后DC-CIK治疗甲状腺癌疗效及对患者血清Gal-3、sIL-2R水平的影响[J].陕西医学杂志,2020,49(11):1417-1421.
[6] 孙博,朱海军,张少勇,等.小切口腔镜辅助甲状腺切除术与传统开放手术治疗甲状腺癌的疗效观察[J].中国肿瘤临床与康复,2020,27(12):1428-1431.
[7] FENG J W,QIN A C,YE J,et al.Predictive factors for lateral Lymph Node metastasis and skip metastasis in papillary thyroid carcinoma[J].Endocr Pathol,2020,31(13):67-76.
[8] 張然,罗玲玲,姚晓波,等.超声检查在分化型甲状腺癌术后患者诊断颈部淋巴结转移中的应用[J].中华全科医学,2019,17(2):269-271.
[9] 刘晓芳,徐琨,黄晓春,等.高频超声结合造影特征对甲状腺微小乳头状癌颈部淋巴结转移的预测价值[J].中华全科医师杂志,2020,19(7):612-617.
[10] 宋海国,陆燕飞,苏庚,等.高频超声联合PSV、RI、Adler血流分级在甲状腺良恶性结节中的诊断价值[J].影像科学与光化学,2021,39(2):190-196.
[11] 邵佳娴.术前彩色多普勒超声血流参数对分化型甲状腺癌颈部淋巴结转移的诊断价值[J].中国药物与临床,2019,19(12):1991-1992.
[12] 魏亚丽,陈国萍,曾浪,等.多普勒超声对甲状腺癌患者血流动力学指标评估及与淋巴结转移的相关性分析[J].临床和实验医学杂志,2020,19(16):1779-1782.
(收稿日期:2023-07-02)

