中国≥65 岁老年人牙齿缺失与听力损伤的关联研究
王睿捷,李宏宇,施红
1.100081 北京市,北京大学口腔医学院·口腔医院第一门诊部,国家口腔医学中心,国家口腔疾病临床医学研究中心,口腔生物材料和数字诊疗装备国家工程研究中心
2.100730 北京市,北京医院 国家老年疾病临床医学研究中心办公室 国家老年医学中心 中国医学科学院老年医学研究院
3.100730 北京市,北京医院老年医学科 国家老年医学中心 中国医学科学院老年医学研究院
听力损伤是老年人群中常见的一种感官功能障碍。研究显示,我国≥60 岁老年人的听力损伤发生率约为58.9%[1]。年龄、性别、遗传、慢性病等多种因素均是听力损伤的危险因素[2]。而听力损伤与许多不良健康结局相关,包括社交孤立与孤独、衰弱、抑郁、痴呆、认知功能下降、身体功能下降等[3-7]。随着我国老龄化进程的加快,≥65 岁老年人占所有老年人的比重越来越高[8-9],识别听力损伤的可控因素对于预防及延缓其发生发展、促进健康老龄化具有重要意义。牙齿脱落可以被用来评价人体口腔健康状况[10],调查显示,我国65~74 岁老年人群缺牙率高达81.7%,而其中36.8%的患者未修复缺失牙[11]。牙齿缺失不仅影响咀嚼功能和正常发音,还与心血管疾病的发生、认知功能下降等相关,严重危害老年人身心健康[12-13]。目前,针对牙齿数量与听力损伤之间的研究仍然较少,二者之间的关联尚不明确[14-17]。已有研究发现,在中老年人群中牙齿缺失与听力损伤风险的增加有关联[14-16];但也有研究发现,牙齿缺失与听力损伤无关[17]。目前的研究主要集中在发达国家,针对我国不同年龄水平及义齿使用情况老年人牙齿缺失对听力损伤影响的人群研究仍然有限。本研究利用中国老年健康影响因素跟踪调查(CLHLS)2018 年数据,探讨我国≥65 岁老年人牙齿缺失、义齿使用与听力损伤之间的关系,以了解牙齿缺失与老年人听力功能之间的流行病学关联。
1 资料与方法
1.1 资料来源
CLHLS(https://doi.org/10.18170/DVN/WBO7LK) 是北京大学和中国老龄科学研究中心共同主持的老年人追踪调查,调查范围覆盖全国23 个省(自治区、直辖市),调查对象为≥65 岁老年人和35~64 岁成年子女,调查内容涵盖老年人及家庭的基本状况、社会经济背景及家庭结构、个人健康状况及生活方式等。CLHLS 2018 年数据共计调查15 874 名≥65 岁老年人,研究经北京大学生物医学伦理委员会批准(审批号:IRB00001052-13074),所有调查对象签署知情同意书。本研究于2023 年1 月进行,研究者按照北京大学开放研究数据平台的要求申请CLHLS 2018 年数据的使用权,并获得批准。在剔除713 名<65 岁、牙齿数量和听力损伤信息缺失及突发性听力损伤者后,最终纳入15 161 名研究对象。
1.2 资料分析方法
1.2.1 自变量:口腔状况评估。通过问卷调查中“您还有多少颗自然牙齿(不包括假牙)”获得研究对象的牙齿数量信息,并按照0、1~9、10~19、≥20 颗将老年人分为4 组。
1.2.2 结局变量:听力损伤情况评估。通过问卷调查中“您是否有听力困难”获得研究对象的听力损伤信息,并根据该变量将老年人分为听力正常组和听力损伤组。
1.2.3 协变量:(1)社会人口学信息,如年龄、性别、民族、同住情况、居住地、婚姻状况、有足够日常收入(根据调查问卷中“您所有的生活来源是否够用”判断)、受教育程度;(2)生活方式,如吸烟、饮酒、锻炼、水果摄入、蔬菜摄入、肉类摄入、坚果摄入情况;(3)健康状况,如日常生活自理能力(ADL,反映ADL 的6个项目为洗澡、穿衣、室内活动、上厕所、吃饭、控制大小便,如老年人能够独立完成该6 项活动,则为ADL正常,否则为ADL 受损)、自评健康状况、高血压[定义为收缩压>140 mmHg(1 mmHg=0.133 kPa)或舒张压>90 mmHg,或自我报告有高血压且正在服药[18]]、糖尿病(因调查问卷中没有血糖测量值,故本研究将患者自我报告已确诊为糖尿病且正在服药者划定为糖尿病患者)、抑郁[采用简版流调中心抑郁量表(CES-D10)进行评估,以得分≥10 分为存在抑郁症状[19]]、认知功能障碍[采用中文版简易精神状态评价量表(MMSE)进行评估,以得分<24 分为存在认知功能障碍[20]]、BMI( 分为<18.5、18.5~23.9、24.0~27.9、≥28.0 kg/m24 组[21])、义齿使用情况。协变量信息均通过标准化、结构化问卷进行收集[22]。
1.3 统计学方法
采用SAS 9.4 软件进行统计分析。计数资料以相对数表示,采用χ2检验比较听力正常组和听力损伤组老年人的基本特征差异,以及不同年龄、性别、ADL、义齿使用情况老年人的牙齿数量差异。采用多因素Logistic回归分析探讨牙齿数量与听力损失之间的关系,共设置3 个模型:模型1 仅校正年龄和性别;模型2 在模型1 的基础上进一步校正其他社会人口学信息和生活方式信息,包括民族、同住情况、居住地、婚姻状况、有足够日常收入、受教育程度、吸烟、饮酒、锻炼、水果摄入、蔬菜摄入、肉类摄入、坚果摄入情况;模型3 在模型2 的基础上进一步校正健康状况信息,包括ADL、自评健康状况、高血压、糖尿病、BMI、义齿使用情况。同时,对年龄、性别、ADL、义齿使用情况进行分层分析。在模型3 的基础上,分别加入各交互项,以检验交互作用。此外,还进行了敏感性分析,将抑郁和认知功能障碍纳入调整变量进行分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 基本情况
15 161 名老年人中,65~79 岁和≥80 岁者分别有5 149 名(33.96%)和10 012 名(66.04%),女8 551名(56.40%)、男6 610 名(43.60%),听力正常者9 013 名(59.45%)、听力损伤者6 148 名(40.55%)。听力正常组和听力损伤组老年人的居住地分布比较,差异无统计学意义(P>0.05);其他社会人口学、生活方式、健康状况信息比较,差异有统计学意义(P<0.05),见表1。
2.2 不同特征≥65 岁老年人的牙齿数量比较
不同年龄、性别、ADL 及义齿使用情况老年人的牙齿数量比较,差异有统计学意义(P<0.05),见表2。
2.3 ≥65 岁老年人牙齿缺失对听力损伤影响的多因素Logistic 回归分析
以牙齿数量为自变量,以听力损伤情况(赋值:听力正常=0,听力损伤=1)为因变量,进行多因素Logistic 回归分析。模型3 结果显示,在调整了相关混杂因素后,与牙齿数量≥20 颗者相比,牙齿数量为10~19、1~9、0 颗者容易发生听力损伤,OR(95%CI)分 别 为1.31(1.08~1.58)、1.57(1.32~1.86)、1.97(1.65~2.36)。敏感性分析结果显示,对抑郁和认知功能障碍情况进行额外调整后,结果较为稳健,见表3。
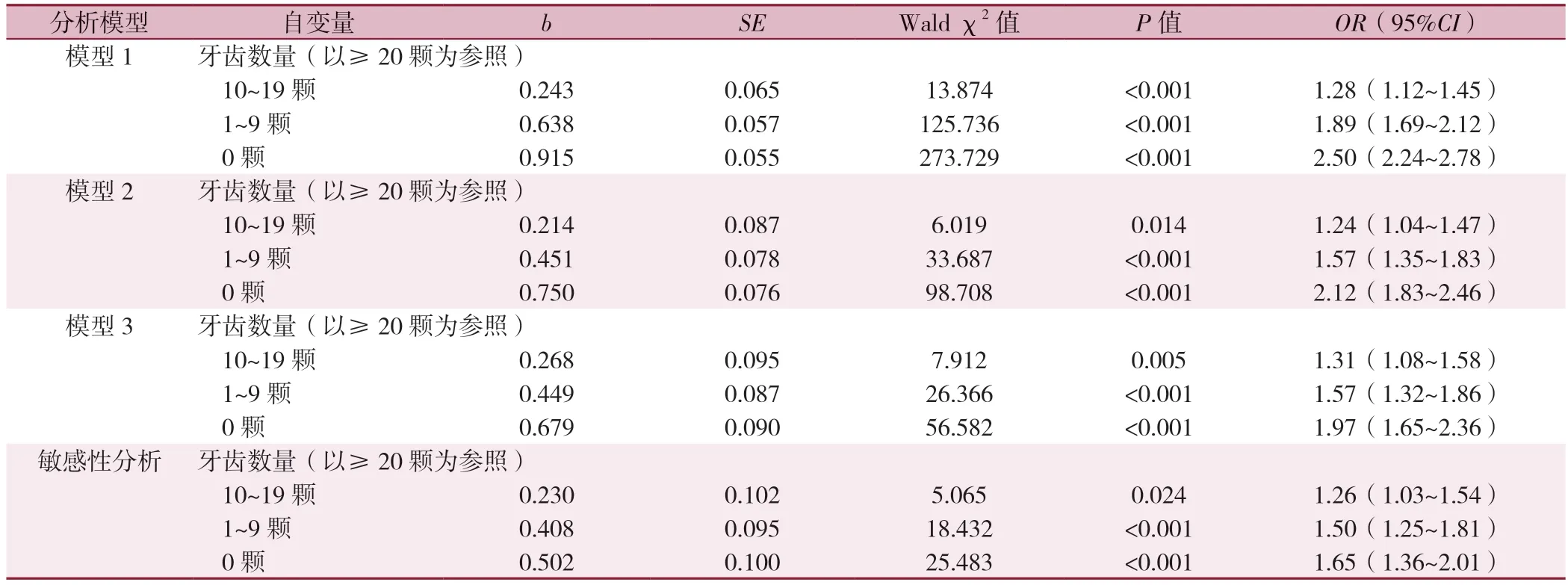
表3 ≥65 岁老年人牙齿缺失对听力损伤影响的多因素Logistic 回归分析Table 3 Multivariate Logistic regression analysis of the effect of tooth loss on hearing impairment in Chinese older adults aged 65 years and above
2.4 不同特征≥65 岁老年人牙齿缺失对听力损伤影响的多因素Logistic 回归分层分析
进一步分亚组进行分析发现:与65~79 岁者相比,≥80 岁者牙齿数量为10~19 颗[OR(95%CI)=1.50(1.17~1.93)]、1~9 颗[OR(95%CI)=1.97(1.58~2.46)]、0 颗[OR(95%CI)=2.47(1.98~3.09)]的老年人与听力损伤的关联更强(P交互<0.05);与使用义齿者相比,未使用义齿者牙齿数量为10~19 颗[OR(95%CI)=1.47(1.18~1.83)]、1~9 颗[OR(95%CI)=2.02(1.62~2.49)]、0 颗[OR(95%CI)=2.63(2.09~3.31)]与听力损伤的关联更强(P交互<0.05),见表4。
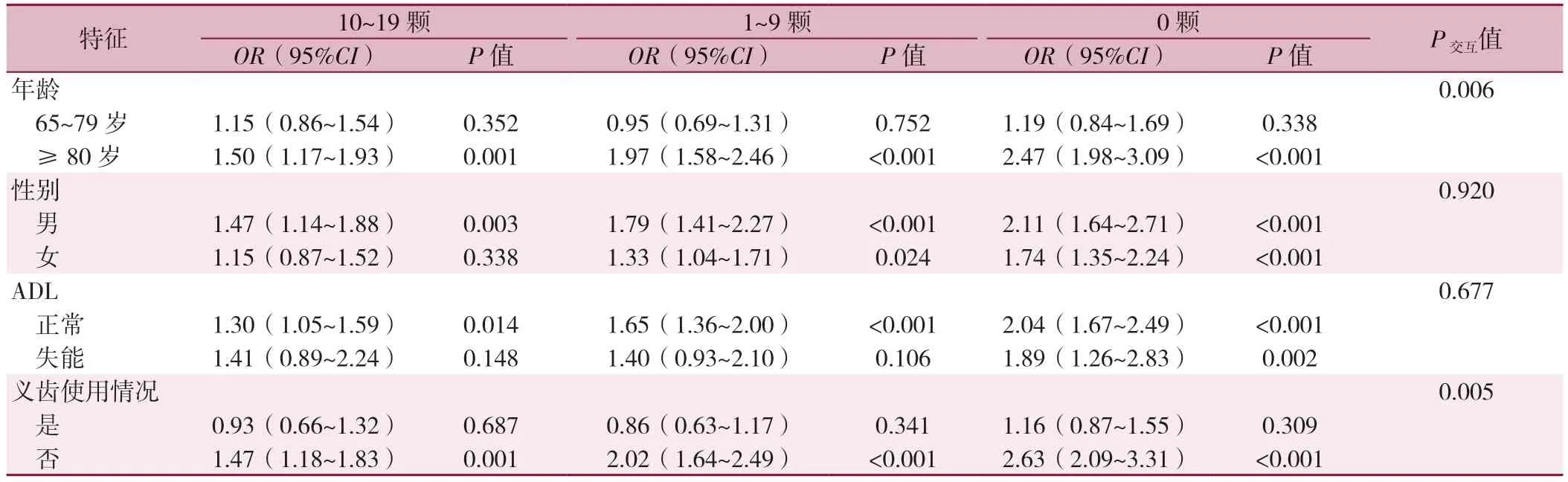
表4 不同特征≥65 岁老年人牙齿缺失对听力损伤影响的多因素Logistic 回归分层分析Table 4 Multivariate Logistic regression stratified analysis of the effect of tooth loss on hearing impairment in the older adults aged 65 years and above with different characteristics
3 讨论
本研究探讨了在中国老年人群中牙齿缺失与听力损伤的关系,结果显示在我国≥65 岁老年人中,牙齿数量为0 颗(牙列缺失)和1~9 颗均与听力功能受损风险增加存在关联。牙齿缺失与听力损伤之间的关联在不同年龄和是否使用义齿的老年人中强度不同,相对于65~79岁和使用义齿的老年人,高龄老年人(≥80 岁)和没有使用义齿者的牙齿缺失与听力损伤的关联更为显著。
随着牙齿数量的减少,老年人听力损伤的风险增加,在牙齿数量为0 颗的老年人群中,听力损伤的风险最高。该研究结果与既往已有的少数人群研究结果相似[14-16]。日本一项针对1 004 名36~84 岁人群的横断面调查结果表明,与牙齿数量为28 颗的人群相比,牙齿数量<22 颗的人群发生听力损伤的风险更高,OR(95%CI)为1.96(1.18~3.30)[14]。美国一项对1 156 名美国退伍军人进行为期20 年的前瞻性随访研究发现,与牙齿状况没有变化的研究对象相比,牙齿数量由≥17 颗变为<17 颗的受试者发生听力损伤的风险增加1.60 倍(95%CI=1.24~2.17),此外在将其他基线及随时间变化的协变量纳入分析后发现,自基线以来每脱落1 颗牙齿,听力下降的风险增加1.04 倍(95%CI=1.02~1.06)[15]。同样,比利时一项针对48 名平均年龄64.7 岁人群的横断面研究结果显示,与牙齿数量≥17 颗的人群相比,牙齿数量<17 颗的患者听力损伤风险明显更高[16]。
根据年龄和义齿使用情况等不同特征进行分层后,本研究结果显示,牙齿缺失对听力损伤的影响主要存在于≥80 岁的高龄老年人和未使用义齿的老年人群中,在年龄较低组(65~79 岁)和使用义齿的老年人群中,牙齿数量与听力损伤的发生风险无统计学意义上的关联;此外,根据性别分层后还发现,牙齿数量对听力损伤的影响主要集中在男性人群中。由此可见,在牙齿缺失的人群中,使用义齿可有效降低因牙齿脱落对听力损伤带来的不利影响。
牙齿缺失与听力损伤之间关联的潜在生物学机制仍不清楚,有研究提出了部分假说。口颌系统的传入神经阻滞(dental deafferentation,DD)定义为与口腔及咀嚼器官相关的外周传入神经信号的减少或消除。牙齿脱落、牙周疾病或不当的修复治疗可能会导致DD 的产生,从而使大脑的感觉和运动皮层产生重组,影响大脑多感觉神经中枢,最终产生或加重神经退行性病变。听力损伤是一类神经退行性疾病,DD 可通过上述机制损害人体听力功能,并导致记忆和认知障碍。牙齿缺失和咀嚼功能障碍属于可改变和预防的风险因素之一,所以保留更多的健康牙齿、保持良好的口腔健康可有效减少DD 的发生,从而降低神经退行性疾病的发生率[23]。
本研究存在一定的局限性:首先,由于观察性研究的性质,本研究无法获得牙齿数量与听力损伤的因果关联推断;其次,研究中的牙齿健康检查数据没有关于牙齿脱落的原因、时间、具体牙位及义齿修复的效果及评价,因此无法结合相关信息进一步评估缺失牙齿的位置对结果的影响;再次,牙齿数量和听力损伤均为调查对象自报,且无法排除因中耳炎等器质性疾病引起的听力损伤,可能存在信息偏倚。
总之,本研究结果表明,在中国老年人群中,牙齿缺失与听力损伤的发生风险增加相关,这种关联在高龄老年人和未使用义齿的老年人群中更为明显。以上结果提示,保留足够数量的牙齿对维持老年人的听力功能健康十分重要,而对于存在牙齿缺失的老年人群,义齿修复可以减轻因牙齿脱落(特别是牙齿数量=0 颗者)对听力功能带来的不利影响。因此,应重视老年人的牙齿健康状况,定期进行口腔检查及治疗,对牙齿脱落的人群可采取适当的措施及时修复缺失牙。此外,未来应开展相关的前瞻性队列研究,以进一步分析牙齿脱落具体位置和义齿修复类型对听力功能的影响。
作者贡献:王睿捷提出主要研究目标,负责文献/资料的收集,撰写论文;王睿捷、李宏宇进行数据的收集与整理、统计学处理,负责表格的绘制与展示;施红进行论文的修订,为研究提供资源和监督指导;李宏宇负责文章的质量控制与审查,对文章整体负责,监督管理。
本文无利益冲突。

