冠心病病人共病负担现状及与冠状动脉狭窄的关系
王钰碧,于龄华,刘安祥,李 彤,鹿小燕
共病(comorbidity)是指患有某种索引疾病的人同时存在1种及以上其他慢性健康问题的现象,索引疾病与其共存慢性健康问题之间可能有病理生理的相关性,也可能无相关性[1]。随着人口老龄化的加快和生存率的提高,共病的发生率不断上升,给全球范围内的卫生保健系统带来了巨大的负担。冠心病(coronary heart disease,CHD)作为最常见的慢性病之一,其共病现象十分普遍。一项关于我国冠心病病人的多中心研究发现,75.7%的病人除CHD外至少有1种合并症,老年人群则高达90%,>33.33%的病人有3种或更多的合并症[2]。共存的疾病可能会改变治疗的效果和原发病的病程,增加临床决策和护理的复杂性,影响病人的预期寿命和生活质量[3]。在真实世界临床实践方面,传统的以单一疾病为导向的精准治疗模式也渐显不足,不同疾病的治疗建议可能会互相冲突,增加了多重用药的不良反应风险,遵循几种疾病指南而产生的治疗负担也大大降低了病人的用药依从性。因此,共病对CHD病人长期预后的影响变得越来越重要。近年来,关于CHD共病的研究越来越多地出现在国际视野,但这些研究中大多只侧重某一种共病或共病模式,较少评估CHD病人的整体共病负担,且目前关于CHD群体共病负担与斑块负荷相关性的研究较少。因此,本研究通过对CHD病人的共病现状进行全面分析,探究其与冠状动脉狭窄程度的关系,以增加对CHD病人共病情况的认识,帮助识别需要共病综合管理的病人,为后续研究提供医学证据。
1 资料与方法
1.1 研究对象
选取2018年1月—2019年12月于中日友好医院中西医结合心脏内科就诊的CHD病人359例作为研究对象,年龄(60.1±10.6)岁,其中,男253例(70.5%)。根据Elixhauser共病指数(EI)评分(Elixhauser Comorbidity Score,ECS)分为≤0分组(133例),1~5分组(111例),6~13分组(80例),≥14分组(35例)。多次入院者,只纳入第1次入院时数据。由于数据分析时已对病人的信息进行了匿名和去识别,因此未获得病人知情同意。本研究按照加强流行病学中观察性研究报告(STROBE)声明进行。
1.2 诊断、纳入与排除标准
诊断标准:早发冠心病(PCHD),冠心病中非ST段抬高型心肌梗死(NSTEMI)、ST段抬高型心肌梗死(STEMI)、不稳定心绞痛(UA)、稳定型心绞痛(SA)符合各指南的相应诊断标准[4-7]。纳入标准:冠状动脉造影结果显示至少1条冠状动脉狭窄≥50%。排除标准:既往行冠状动脉旁路移植术和经皮冠状动脉介入术;本研究所需临床数据缺失;拒绝血运重建者。
1.3 研究方法
1.3.1 资料采集
1)通过医院信息系统采集病人年龄、性别、身高、体重、体质指数(BMI)、近期吸烟状态、心血管病家族史、入院日期、CHD分型诊断、日常生活能力量表(ADL)评分等一般资料。2)实验室指标,包括总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)。3)近期吸烟状态:当前吸烟或确诊患病前3个月内吸烟判定为吸烟,当前不吸烟或患病前3个月已戒烟的判定为不吸烟。4)早发心血管病家族史:一级男性亲属发病时<55岁,一级女性亲属发病时<65岁。
1.3.2 EI
EI是最常用和最有效的共病指数之一,原始EI包括30种疾病,根据合并症的数量,可分为0、1、2、≥3种合并症4类[8]。Van Walraven等[9]提出的ECS通过对各个疾病进行加权,计算总和得出加权共病评分,将ECS分为≤0分、1~5分、6~13分、≥14分4个等级。ECS在探索个体共病状态方面优于原始版本[10]。根据病例系统首页国际疾病分类(ICD-10)诊断编码收集病人的共病资料,并筛查病人此次检验检查资料,补全首页未录入的合并症,未报告则定义为阴性,计算EI及ECS。
1.3.3 结局指标
从手术记录中获得关于冠状动脉造影及经皮冠状动脉介入治疗信息。使用Gensini评分系统对CHD病人每支血管病变程度进行定量评分[11],该评分标准由两部分组成:1)根据冠状动脉狭窄程度确定基本评分,无异常者为0分,狭窄程度≤25%为1分,26%~50%为2分,51%~75%为4分,76%~90%为8分,91%~99%为16分,完全闭塞为32分,并对接受侧支循环的完全闭塞或狭窄99%的病变得分进行调整。2)根据冠状动脉病变部位确定评分系数,左主干(LM)病变为5;前降支(LAD)近段病变系数为2.5,中段病变系数为1.5,远段病变系数为1;回旋支(LCX)近段病变系数为2.5,中段、远段病变系数均为1;右冠状动脉近段、中段和远段病变系数均为1;第一对角支(D1)、钝缘支(OM)、后降支(PDA)病变系数均为1,第二对角支(D2)、左室后支(PLB)病变系数均为0.5。每支血管狭窄程度所获得的基本得分与该病变部位病变系数的乘积即为该处病变的评分。Gensini积分为各处病变的评分累计总和。根据Gensini积分分为轻度(<41分)、中度(41~63分)、重度(≥64分)3个等级。记录病人的冠状动脉病变支数及Gensini积分。
1.4 统计学处理
2 结 果
2.1 一般资料比较
4组年龄、ADL评分、CHD分型方面比较,差异均有统计学意义(P<0.05)。ECS得分越高,病人的年龄越大,日常生活能力越差。详见表1。

表1 不同ECS分组的CHD病人一般资料比较
2.2 共病现状
96.4%的病人除CHD外至少有1种合并疾病,接近三分之二的病例有3种或更多的合并疾病(见图1)。其中,合并高血压255例(71.03%),周围血管病205例(57.10%),糖尿病154例(42.90%),肥胖96例(26.74%),心律失常82例(22.84%)及心力衰竭71例(19.78%)。详见图2。37.05%的病人ECS≤0,30.9%的病人ECS得分为1~5分,9.7%的病人ECS得分≥14分,详见表1。
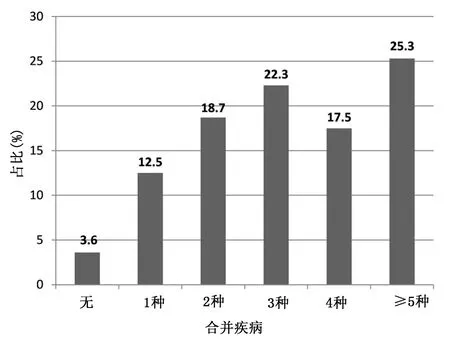
图1 EI指数评估的CHD病人共病现状
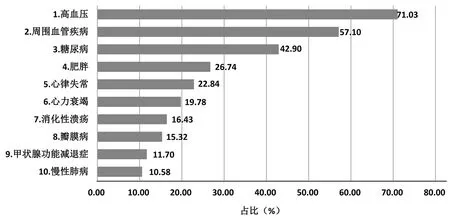
图2 纳入研究的CHD病人中9种最常见的共病
2.3 ECS与冠状动脉病变程度的关系
不同ECS分组Gensini评分、冠状动脉狭窄程度、冠状动脉病变支数比较,差异有统计学意义(P<0.05)。详见表2。
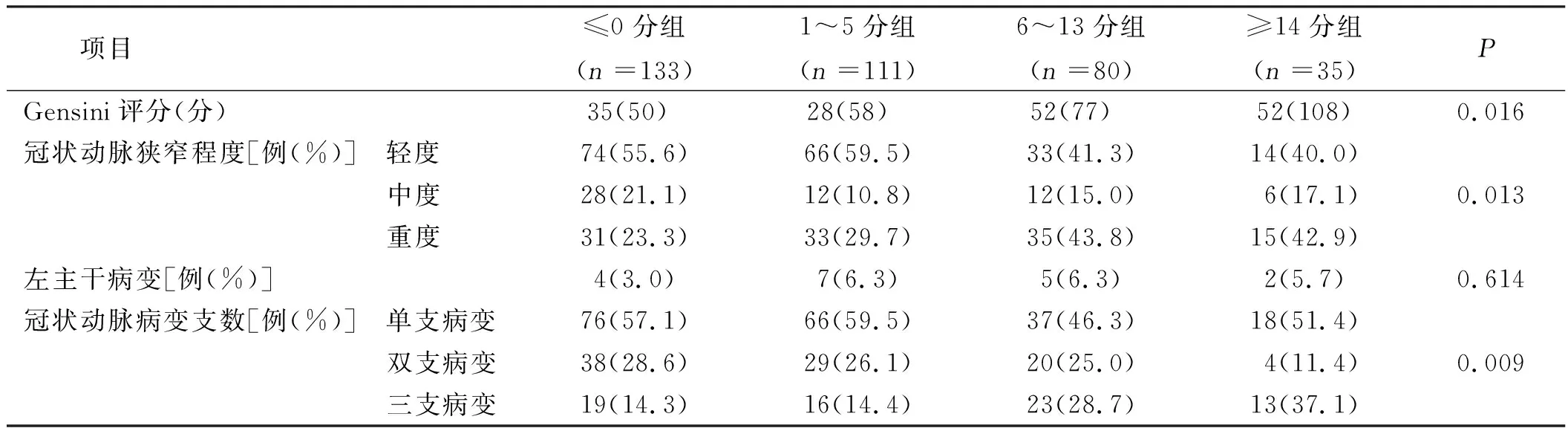
表2 不同ECS分组冠状动脉病变程度比较
2.4 Gensini评分的影响因素分析
以Gensini评分为因变量(≥38分=1,<38分=0),以ESC≤5分作为参考类别,纳入年龄、性别、BMI、家族史、近期吸烟状态、TC、TG、LDL-C、HDL-C、ECS分组构建单因素及多因素Logistic回归模型,结果显示,性别、近期吸烟状态、ECS是Gensini评分的影响因素(P<0.05)。详见表3、表4。
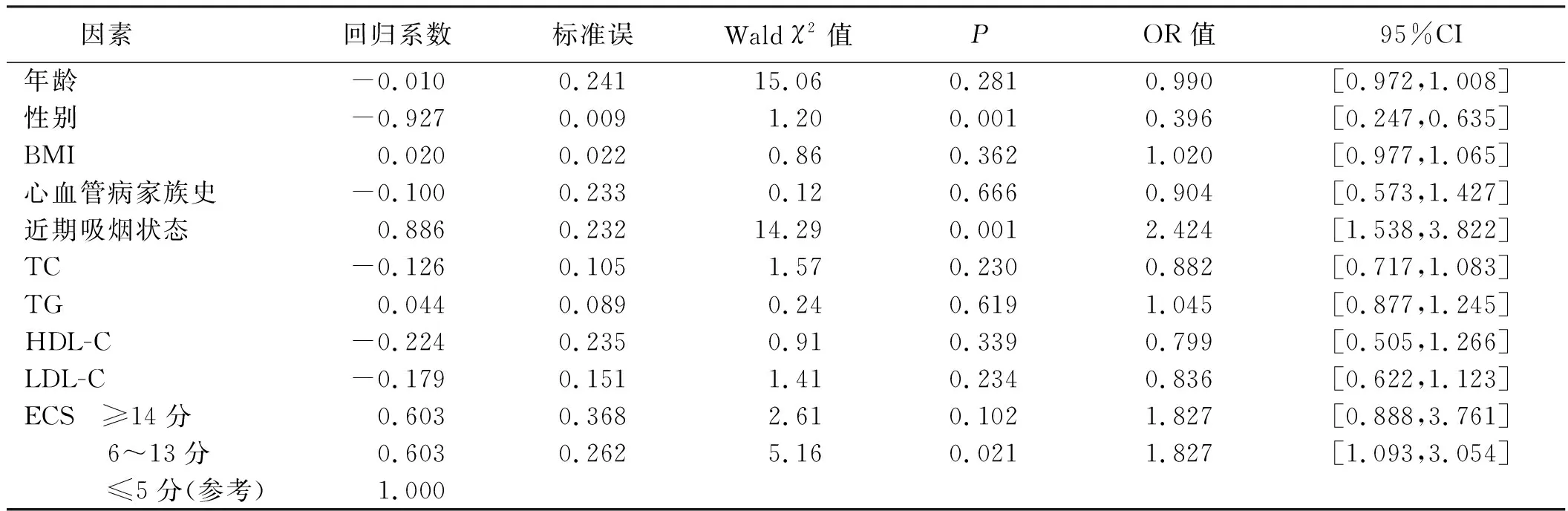
表3 Gensini评分影响因素的单因素Logistic回归分析结果

表4 Gensini评分影响因素的多因素Logistic回归分析结果影响
3 讨 论
本研究使用EI及ECS对359例CHD病人的共病负担进行评价,结果表明,共病负担与冠状动脉狭窄严重程度相关,与研究假设一致。CHD相关共病大致可被分为3类,第1类为传统心血管危险因素,如高血压、糖尿病、肥胖,在本研究中依次位列于CHD共病的第1位、第3位、第4位。2019年美国心脏学会心血管疾病一级预防指南中提出的动脉粥样硬化性心血管疾病风险增强因子——慢性肾病、类风湿性关节炎位列第11位、第15位[12]。第2类为其他心血管疾病,包括周围血管病、心律失常、心力衰竭、心脏瓣膜病等,其余疾病则统称为非心血管疾病共病。既往研究显示,>70%的成年人在70岁时诊断心血管疾病,其中>66.67%的人最终合并非心血管疾病共病[13]。目前,CHD相关研究大都集中于传统心血管风险因素上,较少考虑非心血管疾病共病或进行更全面的共病负担评价。研究显示,非心血管疾病共病与死亡率增加相关,患有多种非心血管疾病共病的心肌梗死病人住院时间更长[13]。
在本研究中,消化性溃疡、甲状腺功能减退、慢性肺病是最常见的非心血管共病,且均与CHD发病密切相关。研究发现,心脏和甲状腺在个体发育过程中来自相同的胚胎学起源,甲状腺激素对心血管系统具有调节作用,例如甲状腺功能减退会引起血脂异常,导致动脉粥样硬化、内皮功能障碍、炎症和氧化应激,从而发展为CHD[14]。也有研究表明,甲状腺功能减退对内皮功能产生的不良影响可能不依赖于其他传统的粥样硬化危险因素[15]。许多慢性肺病则与CHD有相同的危险因素,因此常互为共病,COPD病人体内的促炎环境可导致内皮功能受损、动脉硬化,并促进动脉粥样硬化斑块形成和血小板活化,加速斑块的脱落和最终破裂[16]。COPD的严重程度与冠状动脉狭窄程度和钙化冠状动脉斑块的数量相关,且合并COPD的CHD病人预后更差[16]。消化性溃疡的主要病因幽门螺杆菌感染可促进泡沫细胞的形成进而增加动脉粥样硬化斑块的生长和不稳定性,在CHD发病过程中发挥一定的作用[17]。除发病机制外,此3种疾病均可能出现CHD相关症状,从而增加了临床鉴别诊断的难度。另一方面,中医学认为心脾两脏存在“母子相及”的关系,并认为心、脾两脏相互为病,是胸痹心痛的内在病机之一。熊为锋等[18]认为在胸痹病中,肺应当是与心具有相当地位的发病部位之一。
共病负担不仅影响CHD的严重程度及治疗,还与其远期预后相关。研究显示,ECS得分与接受经皮冠状动脉介入(PCI)治疗病人住院死亡率、手术并发症风险独立相关[19]。
心脏康复是改善CHD病人远期预后和长期生活质量的重点策略,是目前CHD研究的热点。日常生活能力是其中一项重要的评估指标,本研究发现,合并症指数高的病人ADL评分更低,在生活质量方面有更大的功能限制和损伤。已有研究证实,对于CHD病人,无论共病负担如何,都受益于心脏康复,但许多高共病负担的病人,由于日常生活能力受限或一般状况较差,其康复意愿并不强烈,参与度不高,从而影响其远期预后[20]。
4 小 结
基于本研究结果,在真实世界中CHD共病情况并不少见,在管理CHD个体的临床决策过程中,共病负担是需要考虑的一个重要因素。将共病负担测量添加到风险分层评估模型中,可为临床决策提供一个额外的维度,且有助于解释介入治疗手术的风险。在诊疗中,应结合CHD病人共病的特点,在病程早期进行干预,特别是对可预防和可改变的因素,实施以多发病为导向的管理策略,制定精准、个体化的治疗方案,提高疗效,有效改善病人预后,提高生活质量。以病人为中心,而不仅仅是单一疾病,这是国家医学发展的趋势,也符合中医学“整体观念、辨证论治”的核心思想。
本研究是一项回顾性研究,一些关于共病的信息可能没有记录或记录不正确。不可避免地会低估CHD病人的共病负担及差异。若设计前瞻性试验收集共病信息,预计ECS与冠状动脉狭窄程度之间的相关性会更大。本研究中使用的EI及ECS虽然是一种可靠且准确的共病负担评价工具,但其在CHD病人中使用的经验有限,仅考虑了共病数量,未能评价其严重程度,且不同疾病的加权指数不完全适用于CHD,已知的与CHD有关的高尿酸血症也未包含在内,故其临床实用性有待完善,后续有必要开发CHD特异性的共病评价工具。

