基于简化流程图的O-RADS分类系统诊断附件肿瘤良恶性的应用价值*
李琴,赵薇,向秀艳,唐柳林
(桂林医学院附属医院 1.超声医学科,2 妇科,广西 桂林 541001)
卵巢癌作为第8大常见女性恶性肿瘤,约占所有新发癌症的1%[1],约1.1%女性一生中可能会被诊断患有卵巢癌,且病死率比诊断率高2倍,约占所有癌症死亡人数的2.1%[1],由于卵巢癌早期临床症状不明显且目前尚无特异性的筛查手段,被发现时通常已到了晚期,而卵巢癌晚期治疗效果及预后极差,5年生存率仅为49.7%[1],故术前鉴别附件肿瘤良恶性,有助于制订后续诊疗方案,并直接关系到疾病的预后;另一方面,附件肿瘤是较常见的女性盆腔病变,无论附件肿瘤的良恶性,一生中约有10%的女性患者可能需进行附件肿瘤的手术治疗[2],这比卵巢癌的发病率高出10倍多,若能将良性附件肿瘤且无临床症状的患者与恶性高风险附件肿瘤患者进行有效区分,可能会减少附件良性肿瘤患者不必要的外科手术,仅需随访观察,也可节省患者诊疗时间、检查治疗费用,并缓解其焦虑。而由北美放射学会2020年提出的卵巢-附件影像报告与数据系统(Ovarian Adnexal Reporting and Data System,ORADS)[3]超声分类系统不仅有统一的描述语,可规范超声报告并对附件肿瘤的恶性风险进行初步评估,而且包含了所有风险的类别,并为每种风险类别提供相应的管理建议,有助于超声医师间及与临床医师间的相互沟通和对报告统一解读。同时基于O-RADS超声风险分层和管理系统的简化卵巢病变处理的流程图来进行分类[4],可能有助于超声医师在亚项较多的O-RADS分类系统中能较快速、准确地评判附件肿瘤分类。故本研究对基于简化流程图的O-RADS分类系统诊断附件肿瘤良恶性的应用价值进行探讨,现报道如下。
1 资料与方法
1.1 一般资料
选取2021年1月—2022年12月在桂林医学院附属医院因附件肿瘤行手术切除的患者100例,术前均行妇科超声检查,年龄9~72岁,平均(43.30±14.04)岁。纳入标准:①术前1周行妇科超声检查,超声图像留存清晰完整;②术后有组织病理学检查结果,其中交界性肿瘤归类为恶性。排除标准:①未行手术治疗;②术前进行放化疗或已行手术治疗;③超声图像信息不足;④妊娠期女性;⑤超声检查附件正常。
1.2 仪器与方法
采用深圳迈瑞生物医疗公司生产的Mindray Resona 8S、Resona 8EXP、DC-6彩色多普勒超声诊断仪,探头频率3.5~7.5 MHz。常规首选阴道超声检查,患者检查前排空膀胱,取膀胱截石位;腹部检查者检查前适当充盈膀胱,取平卧位。对较大肿瘤患者行经阴道联合腹部超声检查。
1.3 评价指标
根据O-RADS超声评估系统分类和管理建议中超声关键词汇,着重观察附件肿瘤声像图中肿块的最大直径、形态、边缘、内部回声、囊壁厚薄、分隔厚度、乳头状突起物、实性成分区域、有无血流及血流分布、腹水等。根据O-RADS分类系统附件肿瘤可分为6类。0类:不完整的评估;1类:生理性类别;2类:几乎肯定是良性类别(<1%的恶性肿瘤风险);3类:具有低恶性风险的病变(1%~< 10%);4类:具有中等恶性风险的病变(10%~< 50%);5类:具有高恶性风险(≥50%)[3]。本研究基于O-RADS超声风险分层和管理系统的简化卵巢病变处理的流程图进行快速分类[4]。0类因信息不完整不予纳入;1类为正常附件不予纳入;若双侧附件均存在病变或多发病灶者则以O-RADS分类级别最高者为研究对象。
在无临床相关资料的提示下,总结所有入组患者超声特征,并由一位具有10年妇科超声诊断工作经验的副主任医师甲对附件肿瘤进行基于简化流程图的O-RADS分类并记录分类用时,以病理结果为金标准,分别计算O-RADS-A和O-RADS-B的诊断效能。以O-RADS 2、3类归为良性肿瘤,O-RADS 4、5类归为恶性肿瘤,称之为O-RADS-A;以ORADS 2~4类归为良性肿瘤,O-RADS 5类归为恶性肿瘤,称之为O-RADS-B。同时再由一位具有半年超声工作经验的专硕住培医师乙对附件肿瘤进行基于简化流程图的O-RADS分类。评价医师甲与医师乙对附件肿瘤良恶性判断结果的一致性。医师甲间隔30 d以消除其对上述病例图像的印象后,使用颜色编码记分表格再对上述病例进行O-RADS分类并记录分类用时。2位超声医师对附件肿瘤进行O-RADS分类前,均对O-RADS超声风险分层和管理建议的相关指南及本研究所使用的O-RADS快速分类简化流程图进行详细学习培训。
1.4 统计学方法
数据分析采用SPSS 20.0统计软件。计数资料以构成比或率(%)表示,比较用χ2检验或Fisher确切概率法,影响因素的分析用多因素一般Logistic回归模型,绘制受试者工作特征(receiver operating characteristic,ROC)曲线,对两位医师的评判结果一致性行Kappa检验。P<0.05为差异有统计学意义。
2 结果
2.1 100例卵巢-附件肿瘤组织病理学检查结果
良性卵巢-附件肿瘤66例,恶性卵巢-附件肿瘤(交界性肿瘤亦归类为恶性肿瘤)34例。根据组织病理学特征分为53例上皮细胞肿瘤:良性23例,恶性30例。15例生殖细胞肿瘤:良性12例,恶性3例。5例性索-间质肿瘤:良性4例,恶性1例。卵巢瘤样及其他病变为良性共27例。其中,上皮细胞肿瘤占比最多,占53%(53/100),性索-间质肿瘤占比最少,占5%(5/100)。
2.2 卵巢-附件肿瘤12项超声特征征象肿瘤恶性率的比较
是否病变最大直径≥ 10 cm、形态不规则、边缘不光滑、内部回声不均匀、壁厚≥ 3 mm、分隔光带厚或不均、乳头状突起、病变以实性为主、血流分级≥2级(2~4级分别为少量、中量、丰富血流)、合并腹水、非经典良性病变特征患者的肿瘤恶性率比较,经χ2检验Fisher确切概率法,差异均有统计学意义(P<0.05);病变最大直径≥10 cm、形态不规则、边缘不光滑、内部回声不均匀、壁厚≥ 3 mm、分隔光带厚或不均、存在乳头状突起、病变以实性为主、血流分级≥ 2级、合并腹水、非经典良性病变特征患者的恶性率较高。是否为多房性患者的肿瘤恶性率比较,经χ2检验,差异无统计学意义(P>0.05)。见表1。

表1 不同超声特征患者的肿瘤恶性率比较 例
2.3 超声特征诊断恶性卵巢-附件肿瘤的多因素分析
以病理结果作为因变量,病变最大直径≥ 10 cm,形态、边缘、内部回声、壁厚≥ 3 mm、分隔光带厚或不均、乳头状突起、病变以囊性或实性为主、血流分级、腹水、多房性、非经典良性病变特征为自变量,进行多因素一般Logistic回归分析(α入=0.05,α出=0.10),结果显示:非经典良性病变特征[=0.006(95% CI:0.000,0.370)]、病变最大直径≥ 10 cm[=16.268(95% CI:1.125,235.219)]、边缘不光滑[=0.025(95% CI:0.001,0.653)]、内部回声不均匀 [=0.044(95% CI:0.003,0.765)]、乳头状突起[=0.032(95% CI:0.002,0.440)]、病变以实性为主[=45.180(95% CI:1.391,146.784)]、血流分级≥ 2级[=0.007(95% CI:0.000,0.330)]共7个超声特征为恶性卵巢-附件肿瘤的危险因素(P<0.05)。见表2、3。

表2 赋值表

表3 超声特征诊断恶性附件肿瘤的多因素一般Logistic回归分析参数
2.4 O-RADS-A和O-RADS-B的诊断效能
O-RADS-A分类方式,即O-RADS 2、3类视为良性,O-RADS 4、5类视为恶性,其诊断附件肿瘤良恶性的敏感性为97.06%(95% CI:0.829,0.998),特异性为71.20%(95% CI:0.586,0.814),阳性预测值为63.50%(95% CI:0.489,0.760),阴性预测值为97.90%(95% CI:0.875,0.999)。见表4。

表4 O-RADS-A分类方式诊断附件肿瘤良恶性 例
O-RADS-B分类方式,即O-RADS 2~4类视为良性,O-RADS 5类视为恶性,其诊断附件肿瘤良恶性的敏感性为38.24%(95% CI:0.227,0.564),特异性为96.97%(95% CI:0.885,0.995),阳性预测值为86.67%(95% CI:0.584,0.977),阴性预测值为75.29%(95% CI:0.645,0.837)。见表5。

表5 O-RADS-B分类方式诊断附件肿瘤良恶性 例
运用O-RADS-A预测附件肿瘤良恶性的ROC曲线下面积为0.841(95% CI:0.763,0.919),约登指数为0.683;运用O-RADS-B预测附件肿瘤良恶性的ROC曲线下面积为0.676(95% CI:0.556,0.796),约登指数为0.352。见图1。

图1 O-RADS-A、O-RADS-B预测附件肿瘤良恶性的ROC曲线
2.5 典型病例
66岁女性患者,超声检查:左附件区见大小为44 mm×33 mm的无回声区,边界清晰,壁薄,内部回声均匀,透声好,彩色多普勒超声(color doppler flow imaging,CDFI):无回声区未见明显血流信号。超声诊断考虑左附件囊肿,O-RADS分类为2类;术后病理:左侧输卵管系膜胚胎残余囊肿形成。见图2。
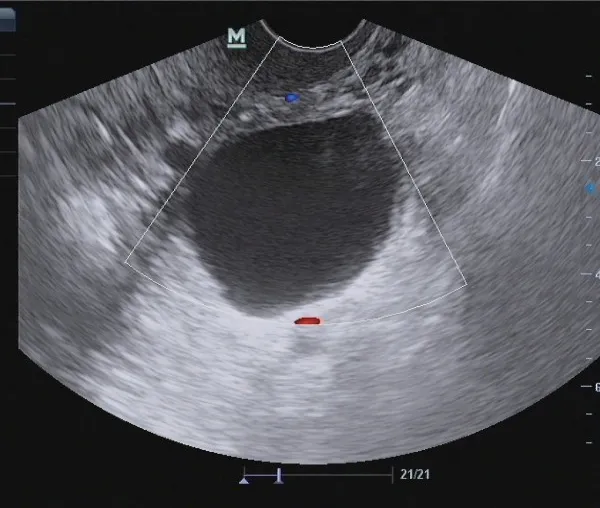
图2 典型病例1
49岁女性患者,超声检查:左附件区见大小为99 mm×78 mm的无回声区,边界清晰,壁薄,内部回声均匀,透声好,内部可见多条分隔光带,CDFI:无回声区未见明显血流信号。超声诊断考虑左附件囊肿(可疑黏液性囊腺瘤),O-RADS分类为3类;术后病理:左附件卵巢黏液性囊腺瘤。见图3。

图3 典型病例2
47岁女性患者,超声检查:右附件区见大小为98 mm×77 mm的无回声区,边界清晰,内可见厚薄不均的分隔,CDFI:无回声区周边及分隔光带上可见血流信号。超声诊断右附件囊实性肿块,ORADS分类为4类;术后病理:右附件输卵管扩张伴管壁化脓性炎及脓肿形成。见图4。
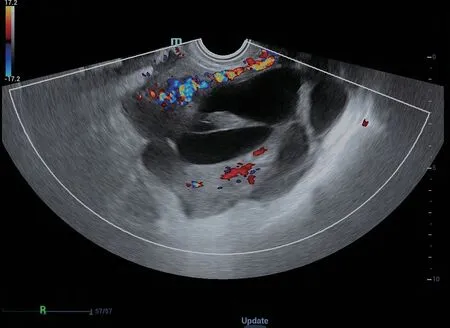
图4 典型病例3
51岁女性患者,超声检查:盆腔内见大小为147 mm×77 mm的混合性回声,边界欠清晰,形态不规则,内部回声不均,内以低回声为主,可见不规则无回声区,CDFI:混合性回声周边及内部可见较多血流信号。超声诊断盆腔囊实性占位性病变(可疑卵巢癌),O-RADS分类为5类;术后病理:双侧卵巢高级别浆液性腺癌。见图5。
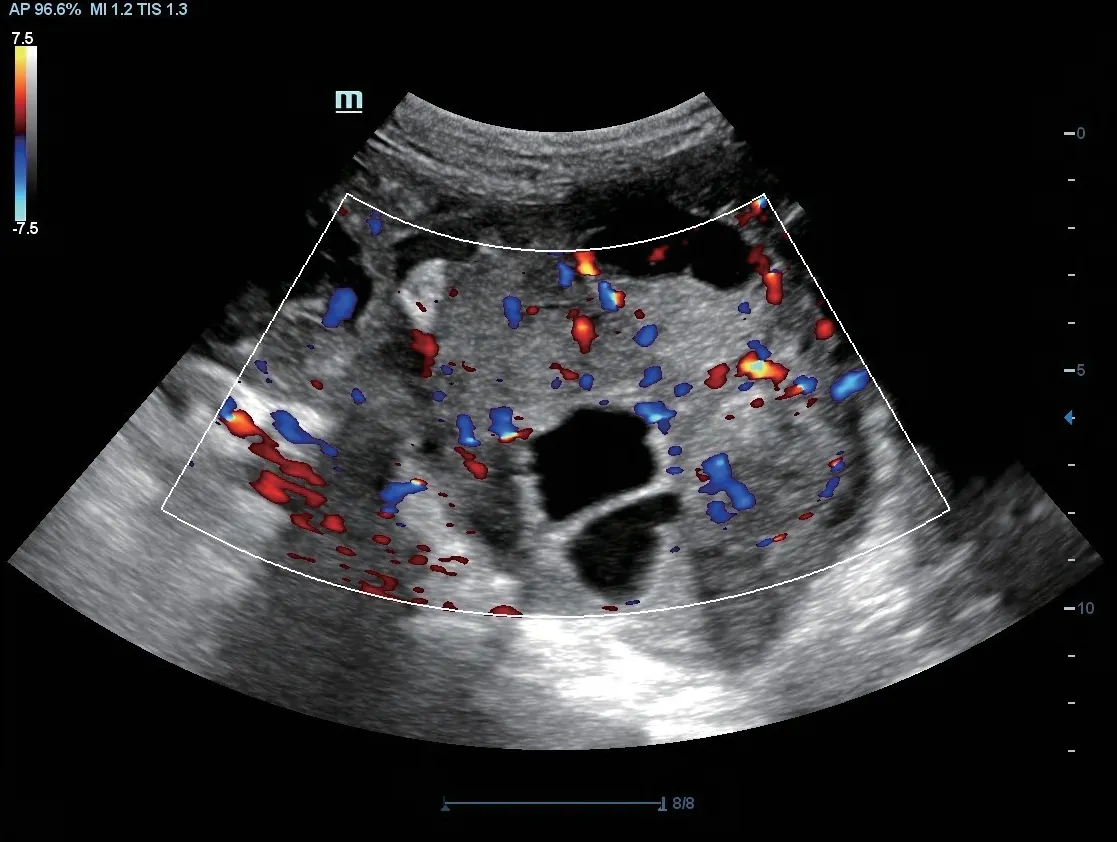
图5 典型病例4
2.6 不同年资超声医师O-RADS分类判断附件肿瘤良恶性的一致性
医师甲O-RADS分类为2、3类患者48例,4、5类52例;医师乙O-RADS分类为2、3类患者50例,4、5类50例。2位医师运用O-RADS分类诊断的一致性好(P<0.05)。见表6。

表6 不同年资超声医师附件肿瘤O-RADS分类结果的一致性检验 (例)
2.7 不同时期应用O-RADS分类判断附件肿瘤良恶性的一致性
超声医师甲分别运用基于简化流程图、颜色编码记分表格的O-RADS分类系统对附件肿瘤分进行类,2次分类间隔时间30 d,基于简化流程图的ORADS分类为2、3类患者48例,4、5类52例,用时43 min 51 s;运用颜色编码记分表格的O-RADS分类为2、3类患者48例,4、5类52例,用时55 min 24 s。同一位超声医师不同时期重复运用O-RADS分类诊断附件肿瘤的一致性好(P<0.05)。基于简化流程图的O-RADS分类较运用颜色编码记分表格的ORADS分类用时更少。见表7。

表7 不同时期附件肿瘤O-RADS分类结果的一致性检验(例)
3 讨论
卵巢癌的病死率排女性妇科肿瘤的第1位,且复发率高[5]。经阴道或腹部超声检查是美国放射学会推荐的评估卵巢-附件肿瘤的首选影像学检查方法[6]。卵巢-附件肿瘤组织病理类型大致可分为上皮细胞肿瘤、生殖细胞肿瘤、性索-间质细胞肿瘤、转移瘤等。本研究中,上皮细胞来源的肿瘤占比最高,达53%,而性索-间质细胞来源者最少,占5%,与卵巢肿瘤各病理类型的发病率相同[7]。超声特征往往依赖于超声医师的个人经验进行判断,这使甄别卵巢-附件肿瘤良恶性存在困难或差异[8]。术前判断附件肿瘤的良恶性有助于制订后续个体化诊疗方案,得到最佳的治疗效果[9]。有学者提出运用O-RADS鉴别上皮-间叶肿瘤良恶性,其敏感性高达97.25%,而鉴别生殖细胞肿瘤的敏感性较上皮-间叶肿瘤低,为90.00%,不同病理类型的卵巢肿瘤,运用O-RADS分类的诊断效能也有所不同[10]。
O-RADS超声分类系统有标准化词典,可统一超声报告术语,有利于不同超声医师之间及临床医师之间解读报告[11]。本研究结果表明,O-RADS 4、5类较O-RADS 5类预测附件恶性肿瘤的诊断效能更好。与CAO等[12]、李欢等[13]结果类似。另外本研究中O-RADS-A的阴性预测值也较高,达97.90%,可认为当附件肿瘤被归为O-RADS 2类时,其恶性肿瘤发生的风险较低,临床医师及患者可以不必担忧该类肿瘤存在恶变的风险,从而降低患者的焦虑和不必要的诊疗费用。而本研究中,采用O-RADS-B的方式分类时,其敏感性较低,仅为38.24%。这在很大程度上会漏诊真正的附件恶性肿瘤,而附件恶性肿瘤尤其卵巢癌病死率很高,如果漏诊该部分患者,使其未能得到及时治疗,将会增加病死率。有学者还提出联合其他超声诊断方法或模型有助于鉴别卵巢-附件肿瘤良恶性,例如超声造影结合ORADS分类系统可提高O-RADS 4、5类附件肿瘤良恶性的准确度[14],而O-RADS联合CA125则可明显提高特异性,由89.6%提升至96.7%,有助于提高卵巢肿瘤良恶性的诊断效能[15]。
O-RADS超声风险分层和管理建议的指南通过颜色编码记分卡表格形式进行填涂判断附加肿瘤的级别类型,但在实际解读操作中,指南以风险分层为导向设计卡片,卡片表格中内容较多。这对于刚接触O-RADS分类系统的超声医师在解读或寻找相应的分类类别时可能存在困难。故本研究使用MOHAMADIAN等[4]提出的以病变为导向,基于ORADS超声风险分层和管理系统的简化卵巢病变处理的流程图进行O-RADS分类,该流程图总结了指南中的分类,超声医师按照其流程图所示,能够快速地进行O-RADS分类,易于掌握。本研究结果显示,同一位超声医师不同时间段运用O-RADS分类的一致性好,且基于简化流程图的O-RADS分类较颜色编码记分表格的O-RADS分类用时更短,更易于掌握。不同年资超声医师之间运用O-RADS简化流程图分类,一致性好,这与KATLARIWALA等[16]的研究结果相似。本研究中,经验不足的低年资超声医师会将一部分潜在恶性病变的患者误判为较低级别的良性肿瘤。低年资超声医师未能全面观察病变中包含有实性病变成分,而将该附件肿瘤误判为典型畸胎瘤声像并归类为O-RADS 2类;而高年资医师则观察到该患者存在实性成分而将其归类为O-RADS 4类,故运用O-RADS分类前,应进行系统的培训,尤其是经验不足的超声医师,强化其对微小病变的观察,有意识地对整体病变进行全面仔细观察后再进行评估非常必要。WU等[17]认为有经验的超声医师较低年资超声医师对O-RADS分类一致性更好,亦建议经验不足的年轻医师在运用ORADS分类系统前进行系统培训以提高准确性。
综上所述,O-RADS简化流程图评价卵巢-附件肿瘤良恶性的敏感性高,O-RADS-A分类将ORADS 2、3类视为良性病变,O-RADS 4、5类视为恶性病变,其预测附件肿瘤良恶性的诊断效能较高。由于O-RADS-A分类特异性一般,故在应用时,尤其是归类为O-RADS 4类者可结合临床及实验室检查等进行综合判断。不同年资超声医师运用ORADAS分类系统对附件肿瘤进行分类一致性好,且基于简化流程图的O-RADS分类较传统颜色编码记分表格分类用时更短,易于掌握。

