慢性乙型肝炎肝硬化患者继发肝性脑病风险预测模型的构建与验证
张家齐 王再超 杨家耀 王晓梦 赵玉
肝硬化是临床常见的慢性进行性肝病,80%以上的肝硬化患者由慢性乙型肝炎(chronic hepatitis B,CHB)发展而来[1]。肝性脑病(hepatic encephalopathy,HE)为肝硬化的常见并发症,是一种以代谢紊乱为病理基础的神经精神异常综合征[2,3]。文献报道,失代偿期肝硬化患者HE的发生率高达30%,肝功能损伤越严重HE的发生风险越高[4,5]。HE 是CHB肝硬化患者死亡的主要原因之一,早期识别、及时治疗是改善CHB肝硬化患者预后、降低病死率的关键[6]。本研究探讨CHB肝硬化患者继发HE的危险因素,并构建与验证风险预测模型,为临床CHB肝硬化患者继发HE的预防提供参考。
资料与方法
一、研究对象
回顾性分析2021年1月至2022年6月武汉市某三甲医院收治的202例CHB肝硬化患者的临床资料。纳入标准:①符合肝硬化的诊断标准[7];②CHB引起的肝硬化;③患者病历资料齐全,自愿参与研究。排除标准:①其他病因导致的肝硬化,如酒精性肝硬化、胆汁淤积性肝硬化、自身免疫性肝硬化等;②其他代谢性疾病引起的脑功能异常;③其他神经系统疾病;④中毒性脑病;⑤颅内感染;⑥精神病;⑦阿尔茨海默病。根据CHB肝硬化患者是否继发HE分为HE组59例和非HE组143例。HE诊断标准参考2018年中华医学会《肝硬化肝性脑病诊疗指南》[8]。
二、资料收集
入院时收集患者①人口学资料:性别、年龄、文化程度。②既往慢病史:是否有高血压、糖尿病。③血清肝功能指标:前白蛋白、白蛋白、总胆红素、直接胆红素、天冬氨酸转氨酶(aspartate aminotransferase,AST)、丙氨酸转氨酶(alanine aminotransferase,ALT)、碱性磷酸酶(alkaline phosphatase,ALP)。前白蛋白、白蛋白、总胆红素、直接胆红素采用比色法检测,试剂盒购自法国生物梅里埃公司。AST、ALT、ALP采用酶法检测,试剂盒购自罗氏诊断产品(上海)有限公司。检测仪器为罗氏Modular P800全自动生化分析仪。④合并症:合并自发性门体分流、腹腔感染、上消化道出血、重度腹水、电解质酸碱平衡紊乱、肝肾综合征、便秘。⑤治疗措施:住院期间是否接受经颈内静脉肝内门体分流术,是否大量放腹水,是否高蛋白饮食,是否应用利尿剂,是否应用镇静麻醉剂。采用统一的调查表,数据来源于问询患者、查阅医院病历、实验室检查单、临床诊疗记录等。
三、统计学方法

结 果
一、CHB肝硬化患者继发HE的单因素分析
HE组与非HE组年龄、前白蛋白、白蛋白、总胆红素、直接胆红素、是否经颈内静脉肝内门体分流术、是否合并腹腔感染、是否合并上消化道出血、是否合并电解质酸碱平衡紊乱、是否合并肝肾综合征、是否便秘等比较,差异有统计学意义(P<0.05);HE组的年龄大于非HE组(P<0.05),血清前白蛋白、白蛋白水平低于非HE组(P<0.05),血清总胆红素、直接胆红素水平高于非HE组(P<0.05);HE组接受经颈内静脉肝内门体分流术的比例、合并腹腔感染、上消化道出血、电解质酸碱平衡紊乱、肝肾综合征、便秘的比例均高于非HE组(P<0.05)。HE组与非HE组在性别、文化程度、是否高血压、是否糖尿病、AST、ALT、ALP、是否合并自发性门体分流、是否合并重度腹水、是否大量放腹水、是否高蛋白饮食、是否应用利尿剂、是否应用镇静麻醉剂上,差异无统计学意义(P>0.05)。见表1。
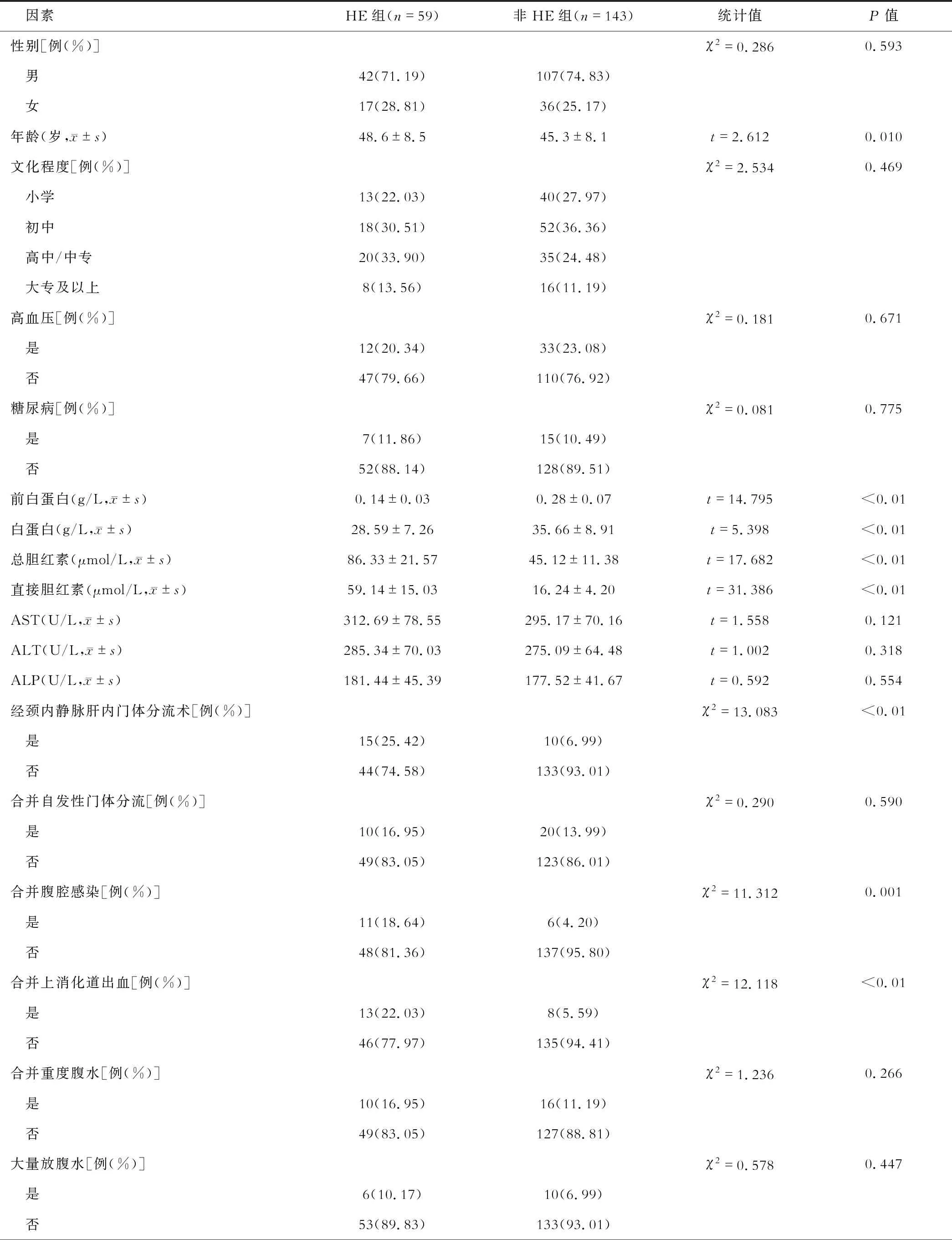
表1 CHB肝硬化患者继发HE的单因素分析
二、CHB肝硬化患者继发HE的多因素logistic回归分析
以CHB肝硬化患者是否继发HE为因变量,以年龄、前白蛋白、白蛋白、总胆红素、直接胆红素、是否经颈内静脉肝内门体分流术、是否合并腹腔感染、是否合并上消化道出血、是否合并电解质酸碱平衡紊乱、是否合并肝肾综合征、是否便秘为自变量,进行多因素logistic回归分析。变量赋值:是否继发HE:是=1,否=0;是否经颈内静脉肝内门体分流术:是=1,否=0;是否合并腹腔感染:是=1,否=0;是否合并上消化道出血:是=1,否=0;是否合并电解质酸碱平衡紊乱:是=1,否=0;是否合并肝肾综合征:是=1,否=0;是否便秘:是=1,否=0;年龄、前白蛋白、白蛋白、总胆红素、直接胆红素以原始值代入。logistic回归分析结果显示,接受经颈内静脉肝内门体分流术、合并上消化道出血、合并电解质酸碱平衡紊乱、合并肝肾综合征、合并便秘是CHB肝硬化患者继发HE的危险因素(P<0.05)。见表2。

表2 CHB肝硬化患者继发HE的多因素logistic回归分析
三、CHB肝硬化患者继发HE风险预测模型
建立CHB肝硬化患者继发HE的风险预测模型:P=ex/(1+ex),其中e为自然对数,X=-2.375+1.113×经颈内静脉肝内门体分流术+1.388×上消化道出血+0.876×电解质酸碱平衡紊乱+1.513×肝肾综合征+1.043×便秘。采用ROC曲线验证此风险预测模型,见图1,ROC曲线下面积为0.841(95%CI=0.772,P<0.01),取最佳临界值时的灵敏度为80.36%,特异度为80.00%,约登指数为0.604。根据本预测模型验证202例CHB肝硬化患者中可能发生HE的人数为49例,实际发生HE的人数为59例,正确率为83.05%,提示本预测模型的临床应用效果良好。
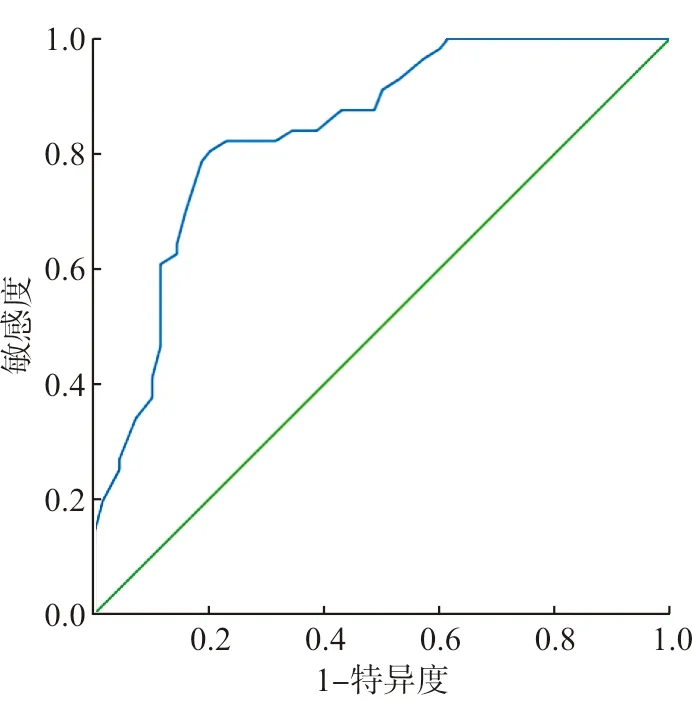
图1 CHB肝硬化患者继发HE的风险预测模型ROC曲线
讨论
本研究结果显示,接受经颈内静脉肝内门体分流术、上消化道出血、电解质酸碱平衡紊乱、肝肾综合征、便秘是CHB肝硬化患者继发HE的危险因素。经颈内静脉肝内门体分流术是肝硬化患者继发HE的危险因素,且术后半年内为高发期。其原因为:第一,门静脉与肝静脉存在异常相通的通道,门静脉的部分血液未经肝脏解毒直接流入体循环,血氨水平增加,经血脑屏障进入中枢神经系统引起HE;第二,门静脉-体循环分流异常的患者常伴有肝功能障碍,这是因为分流术后进入肝脏的血流减少,肝脏缺血缺氧加重,肝脏代谢功能减弱[9-13]。上消化道出血是引起HE的主要诱因,这是因为上消化道出血使大量血红蛋白进入肠道,经肠道细菌分解产生氨气,氨气吸收进入血液,血氨水平升高,经血脑屏障进入中枢神经系统引起HE;另外,肝硬化患者发生上消化道出血的主要病理机制是门静脉高压,门静脉高压会引起门静脉侧支循环,使消化道回流肝脏的血液未经过肝脏代谢,同样使得血氨水平升高引起HE[14,15]。电解质酸碱平衡紊乱与HE密切相关,尤其是低钾血症、低钾性碱中毒能使血氨增加,诱发HE,HE也会加重电解质酸碱平衡紊乱,造成机体代谢异常[16]。肝肾综合征表现为少尿或无尿、低钠血症、氮质血症,常发生于肝硬化失代偿期,肝功能严重损伤,血液中的代谢废物无法排出体外,血氨水平升高诱发肝性脑病[17]。便秘与肝硬化HE的发生密切相关,含有氨的代谢废物经过大肠重新吸收进入血液,引起血氨升高[18]。
一项单中心对照研究显示,血清总胆红素水平高、血白蛋白水平低、合并消化道出血比例高、继发感染比例高与肝硬化继发HE相关[19]。本研究单因素分析中也发现年龄、前白蛋白、白蛋白、总胆红素、直接胆红素、腹腔感染与HE的发生有一定关联。年龄越大的CHB肝硬化患者免疫力较弱,基础代谢弱,肝脏解毒功能减弱,有害物质经大肠重吸收增加,易诱发HE。血清前白蛋白、白蛋白水平低,血清总胆红素、直接胆红素水平高,说明患者肝脏功能下降,易诱发HE。有文献报道,腹腔感染是HE的影响因素,这是因为CHB肝硬化患者合并腹腔感染会加重细菌和其他毒素侵入肝脏,肝脏解毒功能减弱,同时也会促进血氨水平升高,诱发HE[20]。上述指标未进入模型的原因可能与个体差异、研究设计、统计偏倚等因素有关。本研究建立的CHB肝硬化患者继发HE的风险预测模型,预测效能较好,需要评估的资料临床上容易获取,应用简单方便。
综上所述,CHB肝硬化患者HE预测模型能够较好地预测HE的发生风险,临床可根据该模型评估CHB肝硬化患者,采取针对性措施预防HE的发生。
利益冲突声明:所有作者均声明不存在利益冲突。