以干咳为唯一症状的原发性肺黏膜相关淋巴组织淋巴瘤1例并文献复习
杨 巍,何晨冬
(1.南京中医药大学附属医院 江苏省中医院 放射科,江苏 南京 210029;2.蚌埠医学院第一附属医院 放射科,安徽 蚌埠 233004)
原发性肺淋巴瘤是相对少见的肺恶性肿瘤,其中最常见的亚型为肺黏膜相关淋巴组织(MALT)淋巴瘤。肺MALT淋巴瘤患者往往没有特异的临床症状及体征,且影像上较难与肺部炎症及其他类型的肿瘤相鉴别。本文报道一例以干咳为唯一首发症状的肺MALT淋巴瘤,并对其诊治经过以及误诊原因进行分析,并进行相关文献复习。
1 临床资料
患者女,48岁,因“干咳8个月于2020年9月4日”就诊。患者于2020年1月无明显诱因下出现咳嗽,初为干咳,后出现咳痰,略感胸闷,无咳血、胸痛,无恶寒发热,无乏力盗汗。于当地医院就诊,查血常规未见异常;胸部CT检查示:两上肺陈旧性病变;予“头孢克肟胶囊、肺力咳合剂”治疗后,患者自觉症状有所好转。2020年4月患者于当地医院查胸部CT示:右肺中下叶斑片状高密度影;因症状不明显,患者未予以重视,未行系统治疗。2020年9月,患者无明显诱因下再次出现晨起干咳,无咳痰咳血,无胸闷胸痛,无恶寒发热,无恶心呕吐,无腹痛腹泻,近期体重无明显增减。为求进一步诊治,入住江苏省中医院。既往史:患者既往有慢性乙肝病史20年,未予正规治疗;否认结核等传染病史;否认食物及药物过敏史;否认家族性遗传病病史。临床查体:胸廓无畸形,无皮下捻发感,语颤对称,叩诊清音,两肺呼吸音清,未闻及干湿啰音。辅助检查:血沉23 mm/h ↑;血细胞分析:白细胞计数4.3×109/L,红细胞计数4.13×1012/L,血红蛋白126 g/L,中性粒细胞百分比77.0% ↑,淋巴细胞百分比15.4%↓,淋巴细胞绝对值0.70×109/L↓;痰涂片抗酸染色、曲霉菌免疫学试验及隐球菌荚膜抗原试验均为阴性。肿瘤标志物均为阴性:细胞角蛋白19片段(CY211)2.2 μg/L、神经特异性烯醇化酶(NSE)3.58 μg/L,癌胚抗原(CEA)1.4 μg/L,糖类抗原199 5.81 U/ml,铁蛋白83μg/L,糖类抗原153 6 U/ml,糖类抗原125 12.1 U/ml,甲胎蛋白1.7 μg/L。影像学检查:体表超声显示双侧颈部淋巴结肿大,考虑反应性增生可能,双侧锁骨上窝未见明显增大淋巴结。胸部CT显示(图1a~d):左肺上叶纵隔旁见团片状软组织样密度影,边界尚清,范围约5.7 cm×2.4 cm,边缘及内部见充气支气管穿行,病灶与纵隔胸膜分界不清;另两肺见多发磨玻璃样结节影,形态不规则,较大者位于右肺中叶,范围约3.2 cm×2.3 cm,边界欠清,内见轻度扩张支气管穿行,局部叶间胸膜牵拉凹陷。纵隔内各组织间隙未见肿大淋巴结;双侧胸膜未见增厚,胸腔内未见积液。胸廓未见明显骨质破坏征象。考虑炎性肉芽肿,多中心肺癌待排除。胸部(纵隔)MRI平扫+增强检查显示(图1e~h):左肺上叶纵隔旁见团片状影,边界尚清,范围约5.7 cm×2.4 cm,T2WI及DWI均呈等、稍高信号,ADC呈低信号,增强扫描病灶周边呈斑片状明显强化,中央强化程度较低,病灶与纵隔胸膜分界不清;余两肺散在多发斑片状影,T2 压脂呈较高信号,内见充气支气管影,较大者位于右肺中叶,DWI呈较高信号,ADC呈低信号。纵隔内未见肿大淋巴结;双侧胸膜未见增厚,胸腔内未见积液。考虑多中心起源肺腺癌可能,炎性肉芽肿待排,建议穿刺活检。
排除相关禁忌后行CT引导下经皮肺穿刺术。病理结果显示肺穿刺组织淋巴细胞高度增生(图2a);免疫组化显示(图2b~c):肿瘤细胞表达CD20(+),Bcl-2(+),Bcl-6散在(+),CD5(-),CD10(-),c-myc(-),CyclinD1(-),CD138(-),CD3(-),CD30(-),CD43灶(+),CD38(-),Kappa(局部+),Lambda(-),Pax-5(+),SOX11(-),Mum-1(-),Ki67(约1%+),IgG(散在+),IgG4(-),CK-P(-);CD21、CD23显示滤泡树突网。最终结果为黏膜相关淋巴组织结外边缘区B细胞淋巴瘤(MALT淋巴瘤)。病人确诊后要求出院,后续情况不详。
2 讨 论
结外淋巴瘤多见于胃肠道,也可以发生在唾液腺、头颈部、眼眶、皮肤、甲状腺等部位[1]。原发性肺淋巴瘤是一种少见的肿瘤,占所有原发性肺部恶性肿瘤的0.5%[2]。肺MALT淋巴瘤是原发性肺淋巴瘤最常见的亚型,占80%以上。原发性肺MALT淋巴瘤的诊断标准为:①经病理和免疫细胞化学证实的MALT淋巴瘤;②病变仅限于累及肺、肺叶或主支气管,有或无纵隔受累;③诊断后3个月内无胸外淋巴瘤的证据[2-3]。
2.1临床特点及致病因素 肺MALT淋巴瘤病程缓慢,1/3~1/2的患者通常没有症状。最常见的症状是咳嗽、胸痛、轻度呼吸困难,部分患者会出现疲劳、体重减轻、发烧和盗汗[4]。原发性肺淋巴瘤通常发生在中老年人(60~70岁),无性别差异。研究表明与慢性抗原刺激有关的疾病,如自身免疫性疾病包括干燥综合征、系统性红斑狼疮、Sjögren综合征、自身免疫性甲状腺炎等都是公认的肺MALT淋巴瘤的危险因素[4]。也有研究表明衣原体感染、木糖嗜铬杆菌感染可能与肺MALT淋巴瘤发病有关。
2.2影像学表现 肺MALT淋巴瘤的影像表现多种多样,胸部CT是首选的检查方法,大多数肺MALT淋巴瘤影像表现为双肺多发病变,可分布在双肺的任何部位[1]。最常见的病变类型是实变、结节和肿块[5],大部分病变都有清晰的边界,85%的病变内部有含气的支气管影,这是MALT淋巴瘤的特征性表现[3];增强扫描病变内可见强化的血管影[3,6]。小结节、磨玻璃影是相对少见的表现形式,孤立性肺结节也较为少见;更罕见的是囊性病变或空洞性病变,空洞性病变提示较高级别的淋巴瘤。30%的患者也可有肺门或纵隔小淋巴结显示[7-8],10%的病例伴有少量胸腔积液[2]。MRI在肺MALT淋巴瘤诊断方面的应用还较少;本病例术前进行了MRI检查,笔者认为DWI高信号、ADC低信号能够在一定程度上提示淋巴瘤的诊断,至少在鉴别炎性肉芽肿方面有一定作用。
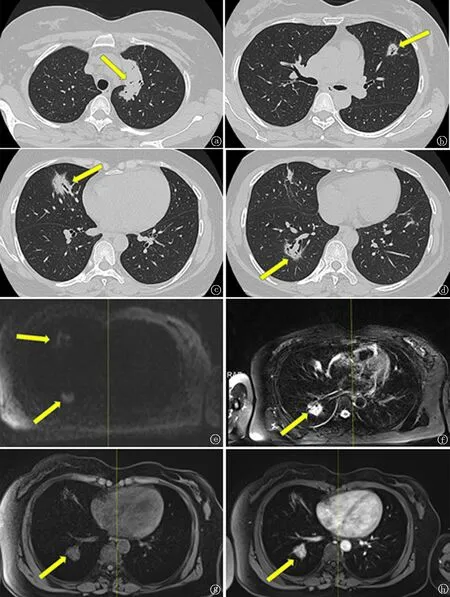
图1 患者胸部CT及MRI影像学表现 a~d.胸部CT显示两肺多发斑片状高密度影,边界尚清,形态不规则,病灶内部可见充气支气管影;e.DWI显示右肺病灶呈高信号;f.T2WI显示病灶呈高信号;g.T1WI显示病灶呈等低信号;h.T1WI增强扫描病灶呈明显强化。Fig.1 Chest CT and MRI findings of the patient a-d.Chest CT showed multiple patchy high-density shadows with a clear boundary and irregular shape in both lungs,air bronchograms were noted;e.DWI showed high signal in the right lung lesion;f.T2WI showed hyperintense areas;g.T1WI showed isointense and hypointense areas;h.T1WI enhanced scanning showed obvious enhancement
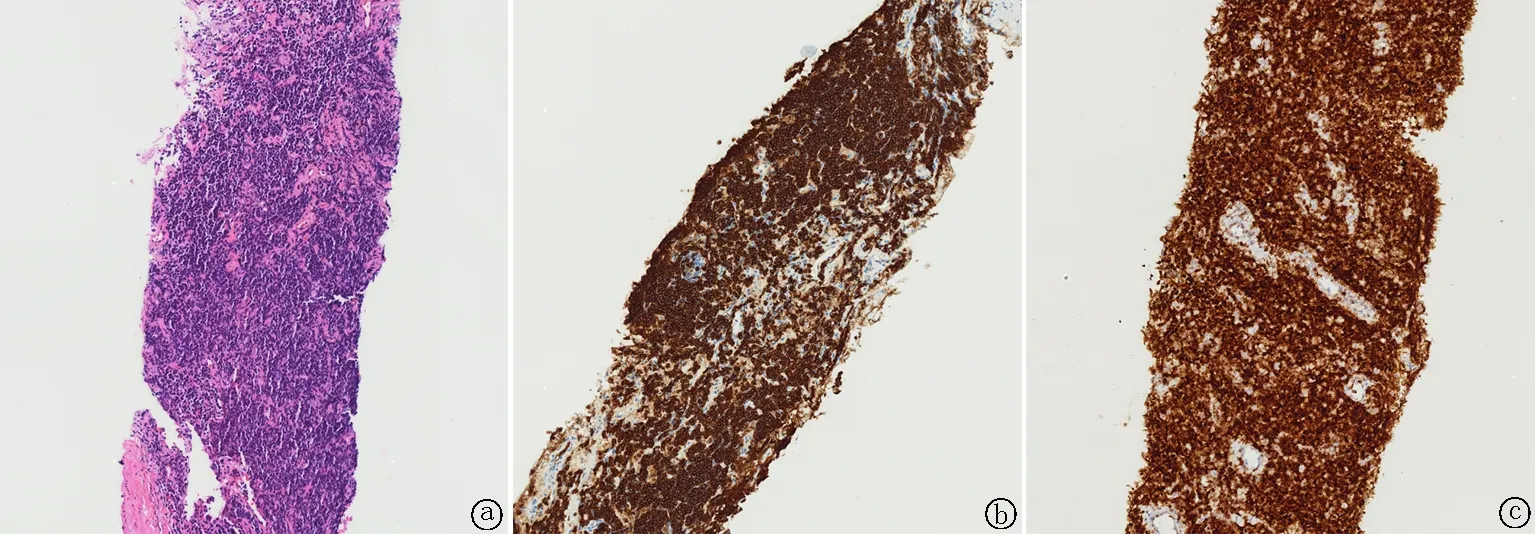
图2 肺部病变病理学表现 a.肺活检组织中淋巴细胞增生(苏木精-伊红染色,×40);b.CD20阳性(×20);c.bcl-2阳性(×20)Fig.2 Pathological finding of the lung a.Lymphocyte proliferation in lung biopsy tissue (hematoxylin-eosin staining,×40);b.CD20 positive (×20);c.bcl-2 positive (×20)
2.3病理学表现 MALT淋巴瘤的组织学特征是小淋巴细胞弥漫浸润增生导致边缘区扩张,包括小圆形淋巴细胞、中心细胞样细胞、单核细胞样细胞、浆细胞等,肿瘤细胞渗入细支气管或肺泡上皮,形成淋巴上皮病变[9-10]。淋巴上皮病变被认为是MALT淋巴瘤的标志,但不是诊断的先决条件[11-12]。MALT淋巴瘤的浸润性常导致肺泡壁增宽,并使残留的肺泡腔塌陷,肿瘤沿支气管黏膜下上皮侵袭,进展缓慢,而支气管壁不受侵犯,支气管腔保持畅通,这对应于CT扫描上观察到的“充气支气管征”[10,12-14]。免疫组织化学分析肿瘤细胞表达包括CD19、CD20、CD79a和Bcl-2在内的B细胞抗原,而不表达CD5、CD10 、CyclinD1;CD21、CD23残留滤泡树突状细胞染色突出[10,14]。Ki-67通常很低,表明肿瘤预后良好[15]。形态和免疫组织化学可以排除套细胞、滤泡性、淋巴浆细胞性或淋巴细胞性淋巴瘤。
2.4治疗和预后 MALT淋巴瘤是一种相对惰性的恶性肿瘤,预后良好,5年总生存率高达90%[14,16]。通常没有外周血或骨髓受累。放射治疗是MALT淋巴瘤最主要的治疗方法,目前还没有普遍接受的剂量标准,推荐的最小靶剂量为25戈瑞[14]。对于多发病灶或多器官受累患者,临床多采用R-CHOP 治疗方案[17]。研究表明,对于老年患者或有严重基础疾病、无痛或无症状疾病的患者,可以在不影响生活质量的情况下定期随访观察,无需采取治疗[14]。外科手术主要局限于组织病理学诊断、治疗并发症的处理,或不适合其他治疗的患者。目前指南推荐的随访策略是前5年每半年随访1次,此后每年随访1次,建议进行体检、功能状态评估、血液学和生化检查,影像学检查推荐增强CT扫描[14]。
2.5鉴别诊断及误诊分析 肺MALT淋巴瘤鉴别诊断包括细支气管肺泡癌、隐源性机化性肺炎、嗜酸性粒细胞性肺炎、多灶性腺癌、淋巴细胞性间质性肺炎等等。细支气管肺泡癌通常沿肺泡壁贴壁生长,肺组织结构无破坏,肿瘤分泌的黏液阻塞肺泡,常可见支气管充气征和空泡征,磨玻璃影也十分常见[18-19]。虽然肺MALT淋巴瘤支气管充气征也十分常见,但是空泡征、磨玻璃征却较为少见。机化性肺炎和(或)非特异性间质性肺炎与MALT淋巴瘤的鉴别依赖于组织病理学特征[20]。MALT淋巴瘤的特征为大量小B细胞浸润延伸到反应性淋巴滤泡,沿支气管血管束和小叶间隔浸润。我们报道的病例其影像特征是双侧多发肺实变影,内可见充气支气管征,最初诊断为炎性病变或多中心腺癌,通过活检病理确定了肺MALT淋巴瘤的诊断。对避免误诊的几点思考:①原发性肺MALT淋巴瘤是一种少见的肺恶性肿瘤,但是在原发性肺淋巴瘤中是最常见的类型,临床及影像医师应该加深对本病的认识,了解其影像及病理特点;②应全面结合各项检查,包括常规实验室检查,痰涂片、脱落细胞检查等,有利于排除部分病变;影像学检查首先胸部CT增强检查,并且应重视MRI及PET-CT等在MALT淋巴瘤诊断中的作用;③常规检查无法明确时应尽早做病理学检查和免疫组织化学分析,推荐的方式有纤支镜活检和经CT、超声引导的针吸活检,单次活检阴性时应重复活检。
综上所述,原发性肺MALT淋巴瘤是一种少见的恶性病变,但病程进展缓慢。通常没有特殊的临床表现和影像表现,很容易被误诊为感染性病变或肺癌,诊断依赖于病理学。当患者出现两肺实变伴空气支气管征,缺乏肺癌常见的临床表现或经过抗感染治疗无效的时候,应考虑到原发性肺MALT淋巴瘤的诊断。

