多模态超声在高血压患者大脑中动脉狭窄筛查中的临床价值
李志勇,李 星
(景德镇市第二人民医院 超声科,江西 景德镇 333000)
近年来,伴随着社会经济的发展,脑卒中的患病率、发病率、死亡率呈现逐年上升的趋势,已成为全球第二大死亡原因、第三大致残原因[1-2]。脑卒中可分为缺血性脑卒中、出血性脑卒中,其中前者较为常见,占比约80%[3]。研究表明,高血压、颅内外动脉粥样硬化狭窄,尤其是大脑中动脉,与缺血性脑卒中的发生密切相关[4-7]。目前,经颅多普勒超声(transcranial Doppler,TCD)和经颅彩色多普勒超声(transcranial color Doppler,TCCD)是评估大脑中动脉狭窄的常用影像学方法,但未广泛开展,且无法显示颅外段颈动脉病变,评估不全面。多模态超声是指联合应用2种或2种以上超声检查方法,进行多维度的分析,从而提高诊断能力。有研究显示经颅多普勒超声联合颈部血管彩超对缺血性脑卒中、颅内动脉狭窄诊断效能更高[8-9]。基于此,本研究采用回顾性方法,通过分析高血压患者颈动脉超声结构形态学和血流动力学变化,以及TCCD诊断大脑中动脉狭窄与数字减影血管造影(digital subtraction angiography,DSA)的一致性,旨在探讨多模态超声,即颈动脉超声联合TCCD在高血压患者大脑中动脉狭窄筛查中的临床价值,现报道如下。
1 资料与方法
1.1一般资料 选取我院2022年11月-2023年04月收治的高血压患者60例,以大脑中动脉DSA结果分为试验组(狭窄组)30例,年龄37~73岁,平均(64.10±8.33)岁,其中男性20例,女性10例;对照组(正常组)30例,年龄37~74岁,平均(62.76±9.87)岁,其中男性20例,女性10例,2组年龄和性别构成比较差异无统计学意义(P>0.05)。纳入标准:①符合《中国高血压防治指南2018年修订版》原发性高血压诊断标准者[10];②具有头晕、头昏等疑似短暂性脑缺血发作病史者;③颞窗透声佳,大脑中动脉显示清晰者;④检查时,血压降至正常者,即血压<140/90 mmHg(1 mmHg=0.133 kPa);⑤病史资料完整者。排除标准:①颈内动脉颅内段狭窄或闭塞者;②甲状腺功能异常者;③严重的心肺功能不全者。本研究经医院伦理委员会审核批准,所有患者及家属均对本研究知情同意。
1.2仪器及方法
1.2.1仪器 ①超声检查采用Siemens ACUSON SC2000、GE Vivid 7彩色多普勒超声诊断仪,配备线阵探头、凸阵探头、相控阵探头。检查时,一名超声医师使用同一台彩色多普勒超声诊断仪按先后顺序完成颈动脉超声、TCCD检查。②DSA采用GE Innova 2100数字平板血管造影系统。
1.2.2方法 ①颈动脉超声检查:患者充分暴露颈部,取仰卧位,头稍偏向待检查的对侧,对颈动脉进行多切面、全方位的扫查,灰阶超声观察颈动脉结构形态学,包括内中膜厚度度(intima-media thickness,IMT) 、斑块及颈动脉狭窄情况。IMT的测量选取颈动脉最厚处,测量其后壁内膜上缘至外膜上缘的垂直距离。斑块大小以长度×厚度描述,斑块长度指斑块上下端之间的水平距离,斑块厚度是指斑块表面最高点至血管壁外膜上缘的垂直距离;多普勒超声观察颈内动脉血流动力学参数,测量时调整声束,使其与血流之间的角度≤60°。②经颅彩色多普勒超声:患者取仰卧位,头稍偏向待检查的对侧,采用相控阵探头(频率2 Mhz)于颞窗扫查,显示清晰的中线结构及“蝴蝶”型中脑结构后,启动CDFI模式,获取大脑中动脉血流后测量血流动力学参数,测量时调整声束,使其与血流之间的角度≤60°。③DSA:采用经桡动脉或股动脉途径:患者取仰卧位,常规消毒铺单,局部麻醉穿刺成功后,选择猪尾巴及造影导管分别行主动脉弓及颅内血管造影。
1.3观察指标及其判断标准 ①颈动脉超声形态学指标:颈动脉IMT、斑块、狭窄情况,其中斑块定义为IMT≥1.5 mm,凸出于血管腔内或局限性增厚,并高于周边IMT的50%。对于斑块,详细记录回声、大小、位置、数目。按照颈动脉解剖结构,即颈总动脉、颈内动脉、颈外动脉记录斑块累及血管数。②颈内动脉、大脑中动脉血流动力学参数:收缩期峰值流速(peak systolic velocity,PSV)、舒张末期血流速度(end diastolic velocity,EDV)、阻力指数(resistance index,RI)。测量及判断标准参照国家卫生计生委脑卒中防治工程委员会发布的《中国脑卒中血管超声检查指导规范》[11],见表1~2。此外,对于长节段狭窄或极重度狭窄病变,以及颈总动脉狭窄采用直径狭窄率评估,即狭窄管腔的残余内径占远端接近正常段的内径的比率。
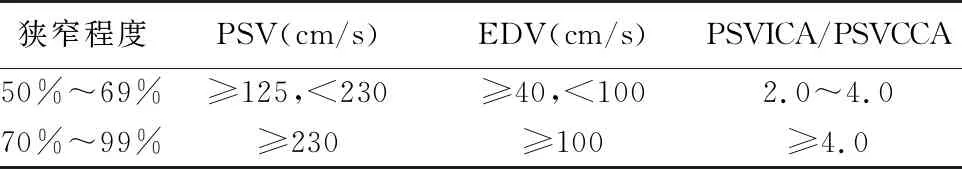
表1 颈内动脉狭窄的血流动力学标准Tab.1 Hemodynamic criteria for internal carotid artery stenosis
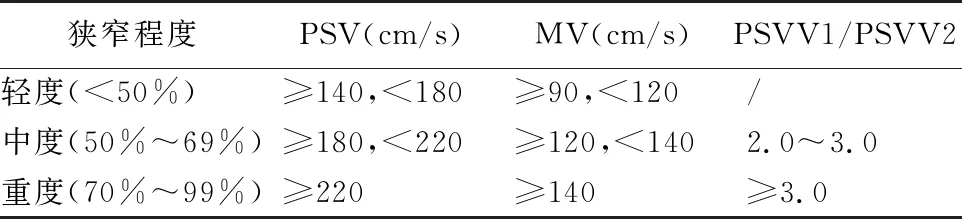
表2 大脑中动脉狭窄的血流动力学标准Tab.2 Hemodynamic criteria for middle cerebral artery stenosis

2 结 果
2.12组颈动脉超声形态学比较 2组颈动脉内中膜厚度、斑块发生率比较,差异无统计学意义(P>0.05);试验组斑块累及血管数目,颈总动脉、颈内动脉狭窄发生率大于对照组,2组比较差异有统计学意义(P<0.05),见表3。

表3 2组颈动脉超声形态学比较Tab.3 Comparison of carotid artery ultrasound morphology of patients between two groups
2.22组患侧颈内动脉超声血流动力学参数比较 2组患侧颈内动脉PSV比较,差异无统计学意义
(P>0.05);试验组患侧颈内动脉EDV低于对照组,RI高于对照组,2组比较差异有统计学意义(P<0.05),见表4、图1。
表4 2组患侧颈内动脉超声血流动力学参数比较Tab.4 Comparison of ultrasound hemodynamic parameters of the affected internal carotid artery of patients between two
2.3患侧颈内动脉超声血流动力学参数与大脑中动脉狭窄相关性分析 Pearson相关性分析显示,患侧颈内动脉EDV与大脑中动脉狭窄呈负相关,RI与大脑中动脉狭窄呈正相关(P<0.05),见表5。

表5 患侧颈内动脉血流动力学参数与大脑中动脉存在狭窄相关性分析Tab.5 Correlation analysis between hemodynamic parameters of the affected internal carotid artery and stenosis of the middle cerebral artery
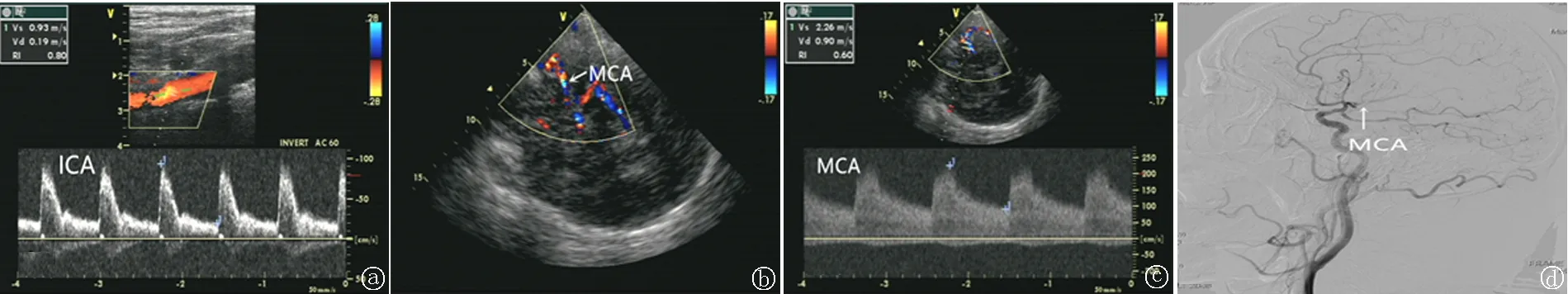
图1 典型病例(ICA 颈内动脉;MCA 大脑中动脉) a.颈动脉超声示右侧颈内动脉血流动力学参数PSV:0.93 m/s,EDV:0.19 m/s,RI:0.80;b.TCCD示右侧大脑中动脉M1段呈“束腰征”(箭头示);c.TCCD示右侧大脑中动脉M1段血流动力学参数PSV:2.26 m/s,EDV:0.90 m/s,RI:0.60;d.DSA示右侧大脑中动脉M1段狭窄(箭头示)Fig.1 Typical cases(ICA internal carotid artery;MCA middle cerebral artery) a.Carotid artery ultrasound shows hemodynamic parameters of the right inte rnal carotid artery:PSV:0.93m/s,EDV:0.19 m/s RI:0.80;b.TCCD shows that the Ml segment of the right middle cerebral arte ry presents a “waist band sign”(arrow);c.TCCD shows the hemodynamic parameters of the M1 segment of the right mid dle cerebral artery,PSV:2.26 m/s,EDV:0.90 m/s RI:0.60;d.DSA shows stenosis of the Ml segment of the right middle cerebral artery(arrow)
2.4TCCD诊断大脑中动脉狭窄程度与DSA的一致性分析 TCCD诊断诊断大脑中动脉狭窄程度与DSA的Kappa值为0.895(95%CI:0.756~1.034),诊断符合率为93.3%,见表6。
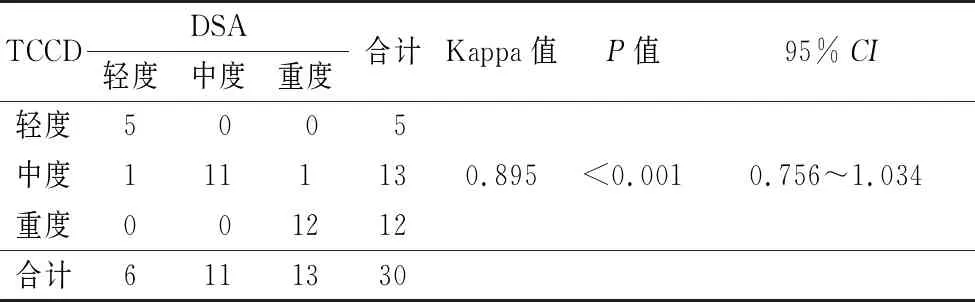
表6 TCCD诊断大脑中动脉狭窄程度与DSA的一致性分析Tab.6 Consistency analysis between TCCD diagnosis of middle cerebral artery stenosis and DSA
3 讨 论
缺血性脑卒中是指因脑部血液循环障碍,进而出现脑组织缺氧缺血性坏死的一种具有高死亡率、高致残率的综合征,其中头颈部动脉粥样硬化狭窄是主要原因,尤其是大脑中动脉狭窄[12]。《中国脑卒中防治报告2020》指出,在高危人群中进行早期筛查对脑卒中的防治具有重要意义[13]。众所周知,高血压是脑卒中的较为常见的危险因素[14-15]。因此,对高血压患者进行大脑中动脉狭窄筛查具有一定临床意义。
目前,对高血压患者进行颈动脉超声筛查已常规开展,但局限于评估颈动脉,缺乏运用多模态超声,即颈脑动脉一体化超声评估经验。TCD被认为是大脑中动脉狭窄首选的筛查手段,但其多设置在神经内科、需要专门仪器,加之多数超声医师对其缺乏认识,故其无法完成大规模筛查。TCCD是在TCD基础上发展而来的一项新技术,具有准确定位颅内血管、角度校正准确获取血流动力学参数等优势,可提高50%~99%大脑中动脉狭窄的诊断准确度[16]。此外,TCCD无需额外购置仪器,仅需配置相控阵探头的彩色多普勒超声诊断仪,故开展颈动脉超声联合TCCD对颈脑动脉一体化超声评估较易实现。研究表明,颈内动脉颅外段血流动力学变化可预测颅内段病变程度[17]。基于此,本研究通过分析颈动脉超声结构形态学和血流动力学改变,以期提高这些改变对大脑中动脉狭窄的预测评估价值,并联合TCCD评估狭窄程度,旨在探讨两者联合运用在高血压患者大脑中动脉狭窄筛查中的临床价值。
本研究结果显示,2组颈动脉内中膜厚度、斑块发生率比较,差异无统计学意义(P>0.05)。这与以往的研究有所不同[18],分析原因,我们认为与对照组选择的人群有关,其选择的是健康人群,而本研究纳入人群为高血压患者,2组均为动脉粥样硬化高危人群[19]。试验组斑块累及血管数目、颈总动脉狭窄、颈内动脉狭窄发生率大于对照组,2组比较差异有统计学意义(P<0.05)。动脉粥样硬化是一种全身性疾病,可累及多处血管,颅内外动脉同时受累的情况并不少见,比例可高达77.6%[20]。颈动脉斑块可引起血流动力学改变,如血流加快、湍流、斑块下游区域回流等。斑块越多,这种改变越明显,使得斑块更易生长,进而导致动脉狭窄,增大心脑血管疾病发生率、病死率[21]。本研究对患侧颈内动脉血流动力学参数分析后表明,试验组患侧颈内动脉EDV低于对照组,RI高于对照组,2组比较差异有统计学意义(P<0.05),进一步行Pearson相关性分析显示患侧颈内动脉EDV与大脑中动脉存在狭窄呈负相关,RI与大脑中动脉存在狭窄呈正相关(P<0.05),即EDV越低、RI越高,大脑中动脉存在狭窄的可能性越大。EDV、RI可反映动脉血流阻力的变化,当动脉EDV减低,RI增高,提示管腔变小,血管很可能发生了阻塞或狭窄[22-23],但仅能作为间接征象提示存在狭窄可能,无法确定狭窄与否,更无法评估狭窄程度。因此,本研究联合TCCD以明确大脑中动脉病变程度,结果显示TCCD诊断符合率为93.3%,且与DSA具有较高的一致性。TCCD是二维超声,能够完整地显示大脑中动脉解剖走行,可以直观地显示大脑中动脉血流充盈情况,血流动力学参数评估时可以进行角度校正,纠正角度问题带来的误差,故测量更为准确、评估更为精准。本研究不足之处是纳入的样本量较小,缺乏分析颈动脉超声表现与大脑中动脉狭窄程度的相关性。同时,由于未运用超微血流显像技术、超声造影等新技术,故未对颈动脉斑块的易损性进行评估,后续可扩大样本量,运用超声新技术进行更深入研究。
综上所述,颈动脉超声结构形态学和血流动力学与大脑中动脉狭窄存在一定的相关性,具有一定的预警价值,联合TCCD可明确病变程度,且与DSA一致性较高,可作为高血压患者大脑中动脉狭窄筛查的首选手段。

