血清炎性细胞因子和人血管生成素受体酪氨酸激酶2水平与首发精神分裂症患者临床症状的相关性
王安珍,张许来,严凡凡,孟小靖,程夏龙
精神分裂症是一种常见的、病因不明的重型精神障碍,影响着约1%的世界人口[1]。精神分裂症通常起病于青壮年人群,其症状特点是思维混乱、情感平淡、动机缺乏和认知障碍[2]。炎症假说有助于解释炎症在精神分裂症发病中的关键作用,应激可能增加促炎细胞因子的表达,从而导致精神分裂症患者的临床症状的加重[3]。
研究证据表明,白细胞介素(interleukin,IL)-1、IL-2、IL-4、IL-6、IL-8、IL-10和肿瘤坏死因子(tumor necrosis factor-α,TNF-α)等血清炎性因子在精神分裂症患者外周血中水平会发生变化[4]。人血管生成素受体酪氨酸激-2(tyrosine kinase with immunoglobulin and epidermal growth factor homology domains-2,Tie-2)在炎症相关的病理性血管生成和炎症过程中也起着关键作用[5]。该研究旨在研究首发精神分裂症患者与健康人群血清炎性细胞因子和Tie-2水平的差异性,并探讨血清炎性细胞因子和Tie-2水平与患者临床症状之间的相关性,以期为首发精神分裂症患者的临床干预和治疗预后提供新的思路。
1 材料与方法
1.1 病例资料
1.1.1患者组 选取2019年1月—2022年6月在安徽省精神卫生中心(合肥市第四人民医院)住院部住院治疗的首次发作精神分裂症患者,共有符合纳入标准和排除标准的86例首发精神分裂症患者入组本研究。所有入组的患者均接受MINI 6.0.0[6]的筛选,以确认首次精神状态的临床诊断。本研究在通过合肥市第四人民医院伦理委员会审查及备案(编号:chiCTR1800019343)。
纳入标准:① 年龄18~65岁;② 由3名独立的临床经验丰富的精神科主治医师参与诊断评估,诊断标准依据《精神障碍诊断和统计手册》第五版(DSM-5)[7]中关于首发精神分裂症的诊断标准;③ 入院前1个月内无急性传染病或创伤性疾病,未使用皮质固醇类药物。
排除标准:① 两系三代近亲属有精神异常史;② 合并有其他精神障碍史,如双相情感障碍和重度抑郁症等;③ 患有严重颅脑或者躯体疾病的患者;④ 有精神活性物质依赖史;⑤ 孕妇或哺乳期妇女。
1.1.2对照组 共82例健康志愿者,来自社会招募。均符合以下入组标准:① 既往无精神疾病病史;② 身体状况良好,无严重颅脑及躯体疾病病史;③ 近3个月内没有服用免疫抑制剂或抗炎药;④ 本人对该研究知情同意,并签署知情同意书。
1.2 方法
1.2.1社会人口学资料 患者的社会人口学数据,如性别、年龄和体质量指数(body mass index,BMI),从住院患者电子病历系统中收集。由受过培训的医疗卫生工作者进行面对面访谈,收集受试人群的社会人口学信息,包括:年龄、性别、身高和体质量等。
1.2.2临床症状评定工具 阳性和阴性症状量表(positive and negative symptom scale,PANSS)广泛用于测量成人精神分裂症患者的临床症状的严重程度。PANSS由30个项目组成,分为3个独立的子量表,得分范围为30~210分。阳性、阴性和一般精神病理学分量表呈正态分布,相互独立,每个项目的得分根据临床症状的严重程度逐渐增加,从1~7分不等。PANSS和子量表得分越高,表明临床症状越严重[8]。简明精神病评定量表(brief psychiatric rating scale,BPRS)是一个18个项目的评定量表,包括5个子量表:焦虑忧郁、思维障碍、缺乏活力、敌对猜疑、激活性。总分反映了疾病的严重程度,得分越高表示疾病的严重程度越高。因子得分反映了疾病的临床特征。总分表示临床症状的总体水平,通常用于评估精神分裂症患者的心理病理变化[9]。入组患者的症状评定均由精神科主治医师完成,共3名主治医师,3名主治医师均通过PANSS量表与BPRS量表的一致性培训和一致性评估测试,被试随机匹配测试,属于双盲测评,控制偏倚。
1.2.3血清炎性细胞因子的测定方法 在患者入院后和健康人群隔夜禁食后的第2天上午7:00—8:00采集静脉血样。由值班护士采集静脉血样(约5 ml)。每个样本在室温下储存30 min,送往实验室,并在3 000 r/min下离心5 min。分析前,将血清样本储存并冷冻在-80 ℃,通过冷链物流方式将血液标本寄至第三方检测实验室(上海优宁维有限公司),使用超敏感电化学发光检测技术(Meso scale discovery,MSD)测量炎症生物标记物(IL-1β、IL-4、IL-6、IL-10、TNF-α和Tie-2)的多重水平。
1.2.4超敏感电化学发光检测技术(MSD)方法的优势 MSD灵敏度可达0.05 pg/ml,有效线性范围可达6 log,而传统ELISA方法的常规线性范围只能达到10~1 000 pg/ml。生物学实验应考虑兼顾考虑患者组和对照组的样本,而待测蛋白在样品中的浓度分布一般在十分之几到几千pg之间。ELISA试剂盒的线性范围不能同时考虑检测高和低蛋白丰度,需要进行大量的预实验来探索稀释度,这既耗时又费力。MSD提供了从亚皮克到数万皮克浓度的广泛线性范围,有效地将所有样品置于最佳线性范围内,并实现精确测定[10]。对于某些疾病样本中待检测蛋白质浓度下调的当前研究项目,MSD检测方法可以同时检测高分子量和低分子量形式。因此,具有较高的临床应用价值[11]。
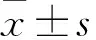
2 结果
2.1 患者组与对照组的社会人口统计学信息和临床特征本研究共纳入168例参与者,包括86例首发精神分裂症患者(40例男性和46例女性)和82例健康人群(34例男性和48例女性)。在性别、年龄和体质量指数方面,各组之间没有发现统计学上的显著差异。所有患者都接受了严格的PANSS和BPRS评估。见表1。
表1 两组间人口学及临床资料比较
2.2 患者组与对照组的血清炎性细胞因子水平MSD方法用于测量患者组和对照组的血清炎性细胞因子水平。如表2所示,患者组的血清IL-1β和IL-4水平高于对照组(P<0.05),而患者组的Tie-2水平低于对照组(P<0.05)。此外,两组间IL-6、IL-10或TNF-α水平差异无统计学意义(P>0.05)。这些结果表明,首发精神分裂症患者与健康人群相比,首发精神分裂症患者的部分血清炎性细胞因子水平可能更高。见表2。
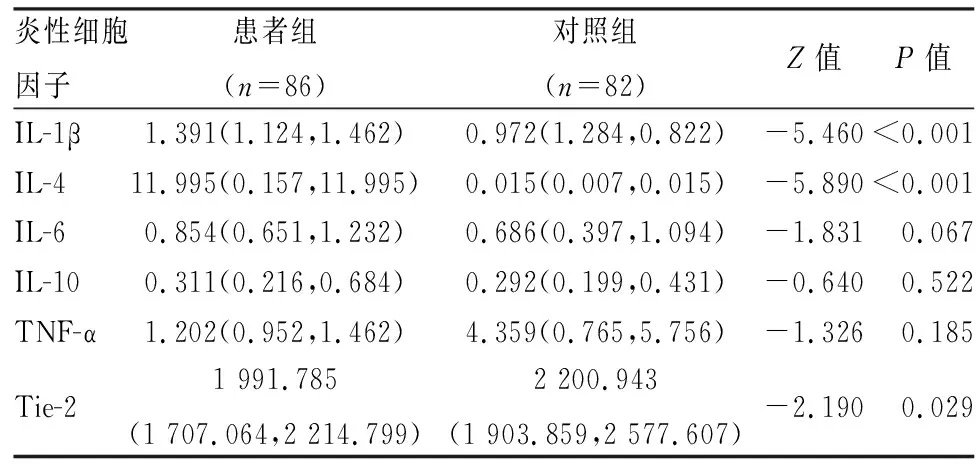
表2 两组基线血清炎性细胞因子水平差异分析[pg/ml,M(P25,P75)]
2.3 患者组IL-1β、IL-4及Tie-2与临床症状的相关性分析如表2所示,患者组的IL-1β水平与BPRS总分、敌对猜疑因子分和PANSS阳性分呈正相关(P<0.05)。这表明,随着IL-1β浓度的增加,患者组的临床症状可能出现加重。见表3。
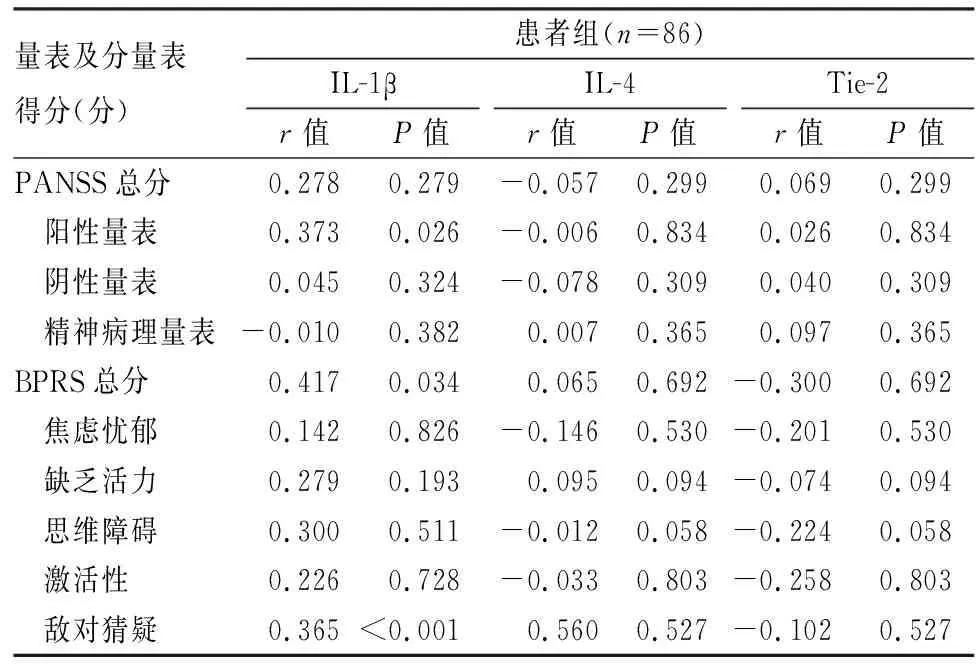
表3 患者组IL-1β、IL-4及Tie-2与临床症状的相关性分析
2.4 患者组临床症状严重程度预测影响因子的逐步回归分析和ROC曲线分析逐步回归分析模型(表4)表明,患者组PANSS阳性分和BPRS总分对IL-1β水平均有正性影响(P<0.05)。患者组PANSS阴性量表因子分、一般精神病理量表因子分、PANSS总分对Tie-2水平也均有正性影响(P<0.05)。用ROC曲线进一步评估IL-1β和Tie-2水平在首发精神分裂症患者临床症状严重程度预测方面的有效性和灵敏性,IL-1β可以在1.181 pg/L的临界水平上有效预测首发精神分裂症患者临床症状的严重程度,其特异性为0.850,敏感性为0.972(图1A)。Tie-2可以在2 127.076 pg/L的临界水平上有效预测首发精神分裂症患者临床症状的严重程度,其特异性为0.675,敏感性为0.639(图1B)。IL-1β和Tie-2的AUC分别为0.836 1和0.646 2。这些结果表明,IL-1β和Tie-2可能是预测首发精神分裂症患者临床症状严重程度的重要影响因子。见表4和图1A、B。
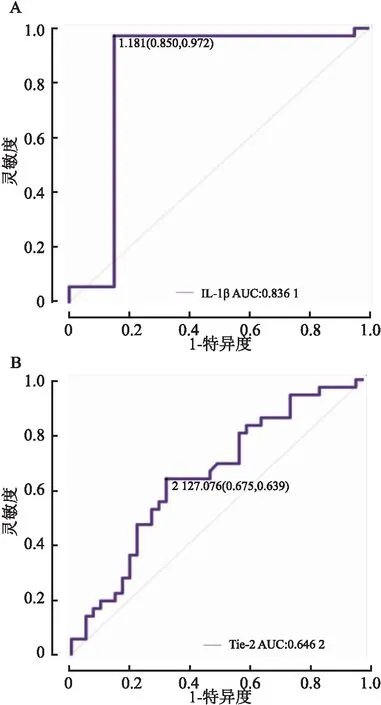
图1 患者组与对照组IL-1β(图1A)和Tie-2(图1B)的ROC曲线分析
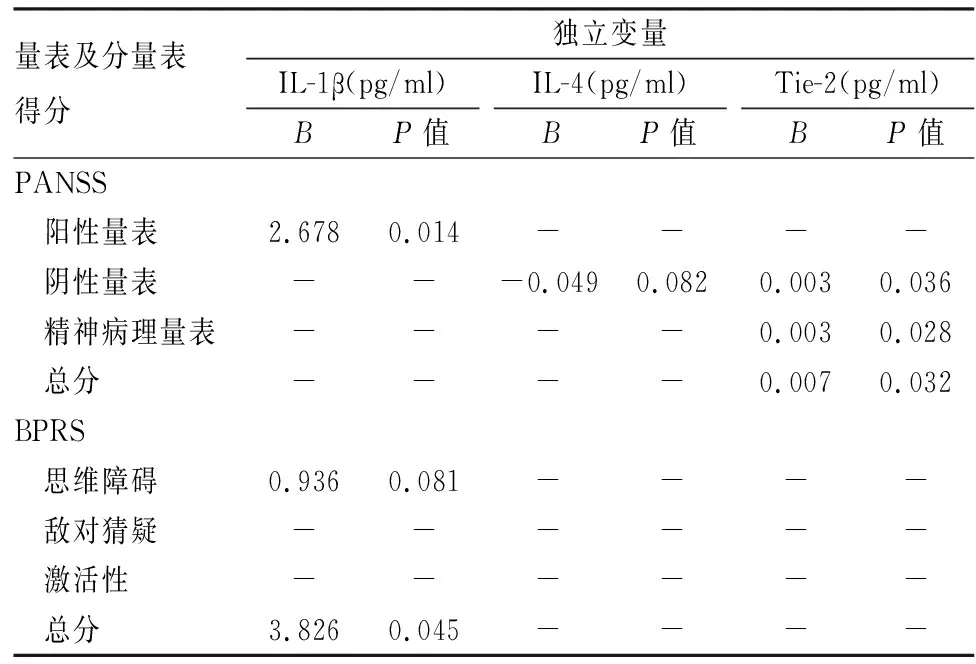
表4 患者组临床症状严重程度预测影响因子的逐步回归分析
3 讨论
本研究结果显示,IL-1β和IL-4水平在首发精神病患者中显著升高。这一结果与之前的研究[12]一致,但与其他研究[13]不一致。患者组和对照组之间IL-6、IL-10和TNF-α水平的统计显著差异,类似于一些已发表的研究结果[13-14]。这些研究结果不一致可能与入组标准、药物干预等因素有关。
本研究显示BPRS总分、敌对猜疑因子分、PANSS阳性分与IL-1β水平呈正相关;这些发现与之前的研究结果一致[15]。进一步的逐步线性回归分析也表明,患者组PANSS阳性分和BPRS总分对IL-1β水平均有正性影响。然而,仍然需要纵向研究来评估这一假设。研究[16]表明,精神分裂症的阳性症状主要与中边缘系统多巴胺能神经元的过度激活有关。促炎细胞因子对精神分裂症的神经递质系统、神经发生和神经发育有重要影响。结合这些发现及本研究表明,IL-1β可能参与导致首次发作精神分裂症的病理生理变化,并且IL-1β的基线水平可作为评估首次发作精神分裂症患者阳性症状治疗效果的生物标志物。
逐步线性回归模型分析也表明,患者组PANSS阴性量表因子分、一般精神病理量表因子分、PANSS总分对Tie-2水平也均有正性影响。Tie-2是血管生成素-1和-2(Ang1和Ang2)的同源受体,是一种跨膜酪氨酸激酶受体,主要在血管内皮细胞中表达,并控制血管生成和血管重塑[17]。除了血管功能外,Tie-2,尤其是Tie-2/Ang信号轴,在炎症过程中也起着重要作用。本研究结果显示,与健康对照组相比,首次发作精神分裂症患者的Tie-2表达降低。Tie-2在体内的表达取决于流量。炎症过程中发生的血管扩张与内皮切应力的降低有关,从而降低了Tie-2的表达;然而,炎症的调节机制仍有待研究。以上研究表明精神分裂症与慢性低程度炎症相关。
该研究有以下局限性:首先,本研究的横断面设计限制了关于炎性细胞因子和Tie-2在首发精神分裂症中作用的因果推断;需要进行前瞻性纵向研究,以获得关于疾病风险预测因子的更准确的因果信息。其次,临床研究样本量相对较小,没有评估抗精神病药物的疗效;因此,需要对抗精神病药物剂量进行进一步的定量研究,以便从第一次发作的精神分裂症患者中获得更多的结果。未来的研究应旨在将这些发现复制到首发和药物依赖性精神病患者的样本中。最后,该研究没有评估年龄、饮食、心理压力和生活方式等可能影响免疫系统和炎症反应的混杂因素。
综上所述,该研究表明,首次发作的精神分裂症患者血清中具有促炎和血管炎症反应,表现出轻度炎症。Tie-2和IL-1β可能是精神分裂症患者炎症和血管功能障碍之间的重要介质。未来的前瞻性纵向研究应进一步探讨Tie-2和炎性细胞因子在精神分裂症血管炎症过程中的作用。减少炎症和适宜的干预措施可能有助于精神分裂症患者更好地康复。

