脑卒中肩手综合征患者ADL 评分与血脂水平的相关性分析*
黄馨莹 肖燕平 温优良 陈小波#
(1 赣南医学院第一附属医院康复科 江西赣州 341000;2 赣南医学院康复学院 江西赣州 341000)
肩手综合征(Shoulder-Hand Ayndrome,SHS)在临床上又称为反射性交感神经营养不良(Reflex Sympathetic Dystrophy,RSD),多发生在脑卒中发病后1~3 个月内,是一种由肩、手关节及其周围组织的慢性非特异性炎症介导的综合征,具体表现为肩关节活动受限、肩部疼痛、手部疼痛与肿胀,甚至出现手指挛缩等临床表现,为脑卒中患者常见的并发症及后遗症[1]。其发病机制主要是由于脑卒中后患者交感神经系统功能障碍,出现患肢皮温升高、痛觉敏感、肢体水肿等表现,晚期肩手综合征患者可出现肩、手关节挛缩畸形,遗留上肢肢体运动功能障碍及日常生活活动能力障碍。据有关研究统计,脑卒中并发肩手综合征的发病率约为12.5%~70.0%[2]。在社区延续性康复及患者随访、复检中发现,脑卒中合并肩手综合征患者的血脂水平常较无合并肩手综合征患者高,因此推断分析其日常生活的活动能力(Activity of Daily Living,ADL)与血脂水平可能具有相关性。本研究对ADL 评分与血脂水平的内在联系进一步探讨。现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2016 年8 月至2018年2 月医院收治的脑卒中伴有肩手综合征患者为SHS 研究组,共116 例,其中男77 例,女39 例;年龄45~84 岁,平均(58.8±1.7)岁;住院时间13~19 d,平均住院时间(15.3±0.5)d。脑卒中不伴有肩手综合征患者为无SHS 对照组,共58 例,其中男39 例,女19 例;年龄46~87 岁,平均(57.9±1.6)岁;住院时间11~20 d,平均住院时间(15.4±0.6)d。出院时两组患者的血脂基线无差异,且两组脑卒中患者的一般资料皆具有可比性(P>0.05)。见表1。本研究经医院医学伦理委员会审核批准通过(伦理号:GY201706034)。
表1 两组一般资料比较(±s)
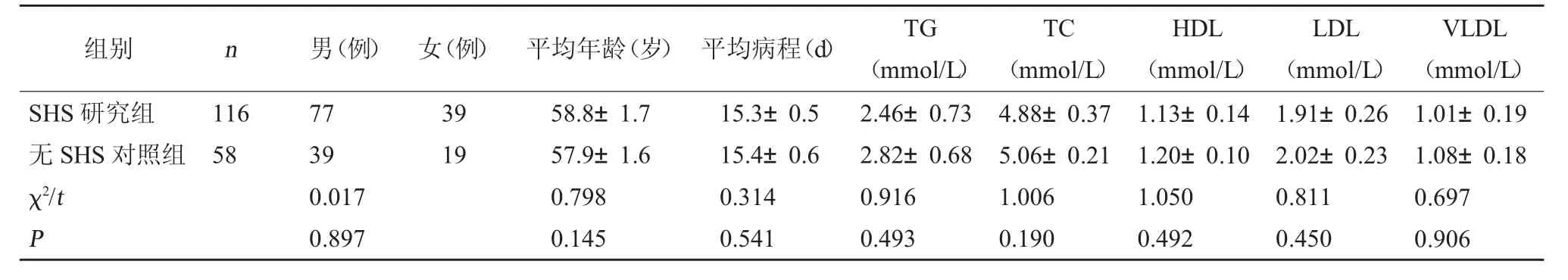
表1 两组一般资料比较(±s)
?
1.2 诊断标准 脑卒中的诊断标准根据十二五规划教材《神经病学》[3]中关于脑卒中的诊断,包含缺血性脑卒中及出血性脑卒中两类,所有病例均需要有CT 或MRI 结果辅助诊断。肩手综合征的诊断标准参照《中国脑卒中康复治疗指南(2011 完全版)》[4]:具体表现为患侧肩手部疼痛明显,局部皮温升高,皮肤潮红,肩手屈伸活动明显受限。
1.3 纳入与排除标准 纳入标准:(1)满足上述诊断标准,且近1 周内没有服用过其他降血脂药物治疗或者使用过相关治疗方法;(2)生命体征平稳,神志清楚,具有一定的沟通表达能力;(3)患者及家属均愿意接受检测,配合相关评定,并签订知情同意书;(4)脑卒中后肩手综合征患者的日常活动量减少明显,且已显著影响其日常工作生活活动能力。排除标准:(1)患者有着严重心、肝、肾、肺功能障碍;(2)患者的认知能力明显异常或者伴有精神症状,不能配合评定;(3)伴有其他运动系统疾病:如肢体残缺、严重关节疾患,严重影响日常工作生活活动能力。
1.4 研究方法 两组患者在出院后继续接受《中国急性缺血性脑卒中诊治指南2018》[5](以下简称指南)制定的脑血管病二级预防规范中降脂治疗,包括低盐低脂饮食、口服他汀类药物降血脂及预防斑块形成药物治疗。口服阿托伐他汀钙片(国药准字H20051407)10 mg,1 次/d,每4 周依照患者病情进行剂量调整;口服阿司匹林肠溶片(国药准字HJ20160685)100 mg,1 次/d,长期服用。在出院时及出院后6 个月这2 个时间点对两组患者进行上肢ADL 的评定,所有患者由同一高年资康复医师进行评分。根据上述指南推荐,ADL 评分采用Barthel 指数评测表,Barthel 指数包括与日常生活活动密切相关的10 项内容,取与上肢相关的4 项内容,即进食(0~2~5~8~10 分)、洗澡(0~1~3~4~5 分)、修饰(0~1~3~4~5 分)、穿衣(0~2~5~8~10 分)。每项内容根据以下五个功能等级划分,即完全依赖—大部分活动过程需要协助—仅部分活动过程需要协助—可独立完成但需要他人监督—可独立完成且不需要监督,功能等级越高,分数越高,总分为30 分,得分越高表示患者上肢功能越好,其日常生活独立性越强,依赖性越小。在出院后6 个月时采两组患者空腹静脉血,检测血清三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)和极低密度脂蛋白(VLDL)水平,比较两组患者上述指标。并将ADL 评分与TG、TC、HDL、LDL 和VLDL 水平进行关联分析。
1.5 统计学方法 采用SPSS20.0 统计学软件进行统计学分析。计量资料用(±s)表示,采用t检验,单因素相关分析选择Spearman 相关分析,多因素分析采用多元Logistic 回归分析。P<0.05 为差异有统计学意义。
2 结果
2.1 出院时与出院后6 个月两组ADL 评分比较出院后6 个月时SHS 研究组上肢ADL 评分低于无SHS 对照组,差异有统计学意义(P<0.05);出院时两组上肢ADL 评分比较,差异无统计学意义(P>0.05)。见表2。
表2 两组上肢功能ADL 评分比较(分,±s)
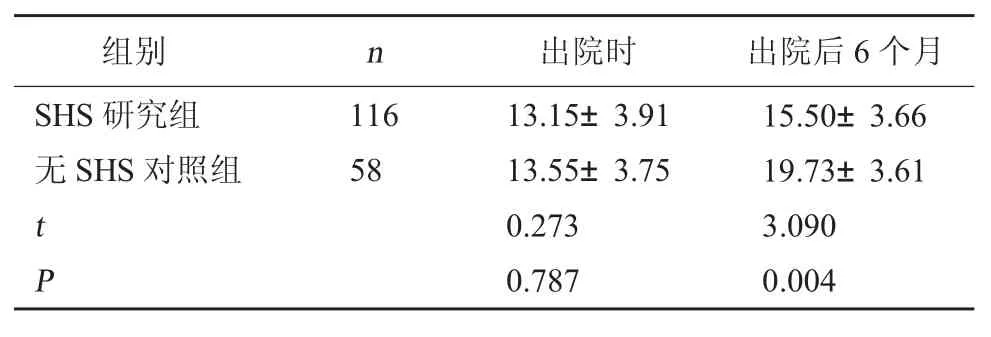
表2 两组上肢功能ADL 评分比较(分,±s)
?
2.2 出院后6 个月两组各项血脂指标比较 出院后6 个月两组TC、HDL、LDL 水平比较,差异无统计学意义(P>0.05);SHS 研究组TG、VLDL 水平高于无SHS 对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者各项血脂指标比较(mmol/L,±s)
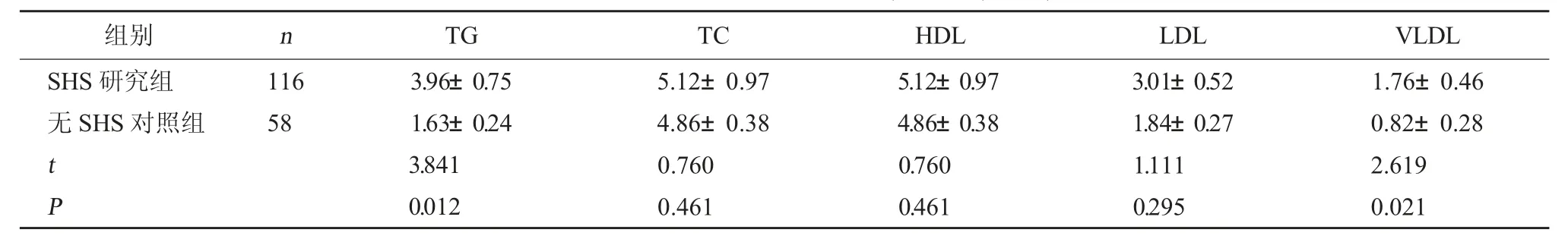
表3 两组患者各项血脂指标比较(mmol/L,±s)
?
2.3 ADL 评分单因素相关分析 进行ADL 评分的单因素分析,将上肢ADL 评分与患者年龄、性别、住院时长、TG、TC、HDL、LDL、VLDL、是否有糖尿病及是否有高血压进行Spearman 相关分析。通过Spearman 相关分析可知,以下5 项血脂指标可能与ADL 评分高低相关:TG、TC、HDL、LDL、VLDL,差异有统计学意义(P<0.05)。而年龄、性别、住院时长、是否有糖尿病及是否有高血压等其余5 项因素无统计学意义(P>0.05)。见表4。
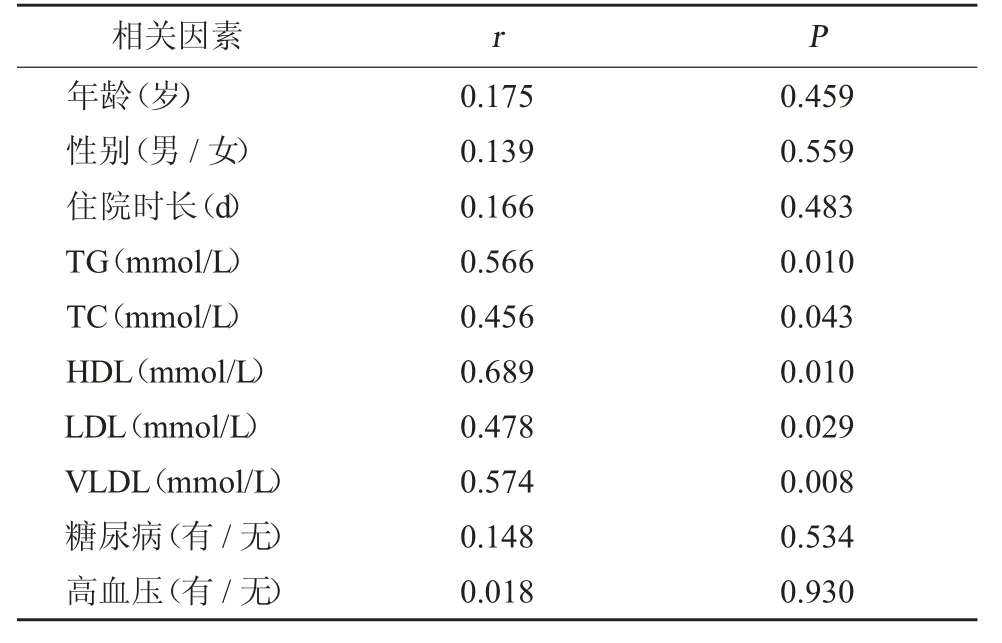
表4 ADL 评分Spearman 相关分析
2.4 ADL 评分多元Logistic 回归分析 根据Spearman 分析结果,将有统计意义的变量纳入多因素回归模型,以ADL 评分作为因变量,将TG、TC、HDL、LDL、VLDL 水平作为自变量,将本研究各个变量进行赋值,做多元Logistic 回归分析。见表5。常数项、TG、VLDL 水平进入模型(P<0.05),ADL 评分与TG、VLDL 水平具有相关性,ADL 评分可能是高TG、VLDL 水平的影响因素。见表6。

表5 本研究相关变量赋值情况

表6 ADL 评分多元Logistic 回归分析
3 讨论
SHS 是脑卒中患者的后遗症之一,其病理进展是一个缓慢且持久的过程,治疗和功能恢复的时间长,预后较差,患者常遗留上肢运动功能障碍,特别是手功能障碍、手畸形挛缩,可严重影响患者的日常生活活动能力。目前,对脑卒中后SHS 患者的康复治疗还没有特别有效的措施,根据指南推荐可口服或外用非甾体类抗炎药、类固醇制剂、中医中药治疗、物理疗法、运动治疗、局部封闭治疗、针灸等综合康复治疗手段进行治疗[5~7]。在社区延续性康复及家庭康复中也较为重视下肢功能的训练,但对于上肢手功能训练往往容易忽略,患者的日常生活也偏向于依赖家属照料,进一步恶化患者上肢功能。
本研究结果显示,出院后6 个月研究组患者上肢ADL 评分显著低于对照组,表明在社区和家庭环境中,脑卒中合并SHS 患者的ADL 恢复不理想,分析其ADL 评分低与肩手综合征患者上肢运动功能障碍,特别是手功能差有关。本研究出院后6 个月研究组TG 水平、VLDL 水平高于对照组,差异有统计学意义(P<0.05)。可以推测合并SHS 患者较无SHS 患者血脂水平控制不理想。有研究表明,LDL升高增加急性缺血性脑卒中发生的风险,其机制是LDL 作为运送内源性胆固醇的主要脂蛋白颗粒,当血浆LDL 的清除能力降低时,会导致过量的胆固醇聚集与动脉血管壁内,从而引起动脉内膜中粥样斑块形成[8]。也有研究指出,高三酰甘油血症可增加缺血性脑卒中再发的风险,且TG 作为独立于血脂异常的其他3 个组分,在80 岁以下人群和女性群体中表现更为显著[9]。TG 在血管内皮下核心脂质的形成过程中起着十分重要的作用,它可以通过影响HDL或LDL 构型,从而促进动脉粥样硬化斑块的形成,进而导致脑血管病的发生。VLDL 是脑血管病一、二级预防中降脂治疗的重要对象,也有部分指南建议将其列为调脂治疗的主要目标[10]。作为参与胆固醇逆转运过程的主要物质,HDL 有着较好的抗氧化、抗炎、改善血管内皮功能等作用,它可对抗胆固醇在血管壁的沉积,抗血栓形成,逆转粥样硬化。相关研究表明HDL 数值的大小与脑卒中的发病风险有着显著的负相关性,由此可将低HDL 水平作为动脉粥样硬化性脑卒中患者预后差的评估因素[11~12]。
本研究结果显示,ADL 评分相关因素多重线性回归分析显示常数项、TG、VLDL 水平进入模型(P<0.05),OR 值<1,由此可表明低水平的ADL 评分在某种程度上会受到高水平TG 及VLDL 的影响,即ADL 评分与TG、VLDL 水平具有负相关性。由于日常生活中大量活动与手功能密切相关,如进食、洗澡、修饰、穿衣等,而脑卒中后SHS 患者手功能差,日常生活活动能力低下。虽然日常生活活动代谢当量(Metabolic Equivalent, MET)多在1~5 MET值之间,但日常生活活动时间长、次数多,对于一般无职业活动消耗和较少运动消耗的脑卒中后遗症期患者而言,其消耗MET 值占总消耗能量的比例仍然较大。因而推断,脑卒中后SHS 患者ADL 低下导致患者日常生活中基础能量消耗减少,进而对血脂水平产生影响。TG、LDL、VLDL 水平对脑卒中的发病风险有独立预测意义,更是脑卒中后遗症患者二级预防的主要监测指标[13~15]。作为一种由多因素影响的血管性疾病,脑卒中的预防以及治疗需要全面评估其风险因素[16]。根据流行病学研究表明,脑卒中后再发脑卒中的发生率很高,13.4%的脑卒中患者在1 年内再发,而有26.8%脑卒中后遗症期患者在2 年内再发脑卒中,70%~80%脑卒中后遗症期患者因再发脑卒中导致严重的致残甚至导致死亡[17~18]。
综上所述,本研究结果显示脑卒中后ADL 的评分与TG、VLDL 水平具有负相关性,ADL 低下对于患者身体机能及各个指标都有影响,特别是对血脂水平的影响是显著的。明确脑卒中后ADL 的评分与各项血脂指标高低之间的确切联系,还需要通过大规模的前瞻性队列研究以及分子机制的研究来进一步验证。脑血管病的二级预防要求纠正所有可干预的危险因素,以达到预防脑血管病再发的目的。本研究结果提示,在脑卒中后SHS 患者社区康复及家庭康复中,应注意ADL 提升训练,重视上肢及手部功能康复,提高患者日常生活能力,减少患者依赖性。且ADL 评分低与脑卒中SHS 患者血脂水平控制不理想有密切关系,通过恢复脑卒中后SHS 患者的ADL,增强患者身体机能及日常生活能力的独立性,增大每日活动能量消耗,有利于调节患者的血脂水平。

