瑞马唑仑复合芬太尼在无痛胃镜检查中的应用效果
刘汗亲, 彭 蕊, 王茂华, 张建友, 郭 淼, 朱 越, 陈茂桂
(1. 扬州大学附属医院 麻醉科, 江苏 扬州, 225000; 2. 扬州大学医学院, 江苏 扬州, 225009;3. 江苏省扬州市中医院 麻醉科, 江苏 扬州, 225012)

1 资料与方法
1.1 一般资料

按随机数字表法将200例患者分成4组: R1组(0.05 mg芬太尼复合瑞马唑仑0.20 mg/kg组)、R2组(0.05 mg芬太尼复合瑞马唑仑0.30 mg/kg组)、R3组(0.05 mg芬太尼复合瑞马唑仑0.40 mg/kg组)和C组(0.05 mg芬太尼复合丙泊酚2.00 mg/kg, 对照组),每组50例。
1.2 方法
所有患者常规禁食、禁饮,检查前5 min含服达克罗宁胶浆10 mL进行表面麻醉,入室后建立静脉通路,鼻导管吸氧5 L/min, 连续监测平均动脉压(MAP)、心率(HR)、心电图(ECG)、血氧饱和度(SpO2)。R1组、R2组、R3组均静脉注射0.05 mg枸橼酸芬太尼注射液(人福医药集团股份公司生产,批号01D06081)行镇痛预处理后,分别经静脉注射苯磺酸瑞马唑仑(恒瑞医药有限责任公司生产,批号 2019S00728) 0.20、0.30、0.40 mg/kg, C组经静脉给予2.00 mg/kg丙泊酚 (阿斯利康制药有限公司生产,批号 X19134A)。患者若出现呼吸抑制(即SpO2<90%)时托下颌或面罩加压给氧辅助呼吸。若HR<50次/min, 给予阿托品0.5 mg; 若HR>100次/min, 可视情况加深麻醉或给予艾司洛尔; 维持血压在基础值20%以内,血压降低幅度超过基线的20%时给予麻黄碱6.0 mg。进镜过程中视患者体动、呛咳情况追加丙泊酚30.0~50.0 mg维持镇静效果,追加丙泊酚补救的患者则认定为镇静失败,不良反应同样纳入统计分析。
1.3 观察指标
记录患者检查前(T0)、进镜时(T1)、进镜后2 min(T2)、进镜后4 min(T3)的血流动力学变化,记录患者检查中低氧血症、低血压、体动、呛咳、呃逆、注射痛等不良反应的发生情况。若给药后及操作期间保持改良警觉/镇静(MOAA/S)评分[6](MOAA/S评分 5分: 完全清醒,对正常呼名的反应正常; 4分: 对正常呼名的反应迟钝; 3分: 仅对大声和/或反复呼名有反应; 2分: 仅对轻微推动或轻微晃动身体有反应; 1分: 仅对疼痛刺激有反应为; 0分: 对疼痛刺激无反应)<2分则记录为镇静成功,其余则记录为镇静失败,通过追加30.0~50.0 mg丙泊酚补救以完成检查。记录胃镜检查时间(入镜到出镜)、苏醒时间(最后一次给药结束到呼之睁眼时间)、离院时间(最后一次给药到患者离院时间)。
1.4 统计学分析
2 结 果
2.1 4组患者一般资料
4组患者性别、年龄、BMI比较,差异无统计学意义(P>0.05); 与C组比较, R1组检查时间延长,苏醒时间缩短, R3组苏醒与离院时间延长,差异有统计学意义(P<0.05); 与R1组比较, R2组与R3组检查时间缩短,苏醒时间延长,差异有统计学意义(P<0.05); 与R3组比较, R2组苏醒与离院时间缩短,差异有统计学意义(P<0.05), 见表1。
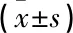
表1 4组患者一般资料比较
2.2 4组患者不同时间点的血流动力学变化
与C组比较, R1组、R2组、R3组在T1时的HR、MAP升高,差异有统计学意义(P<0.05); 与R1组比较, R2组、R3组在T1时的HR、MAP降低,差异有统计学意义(P<0.05); 组内比较时, R1组T1时的MAP、HR高于其他时点, C组T1时的MAP低于其他时点,差异有统计学意义(P<0.05), 见表2。
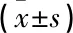
表2 4组患者不同时间点的血流动力学变化
2.3 4组患者镇静成功率与不良反应发生率
R1组、R2组、R3组和C组镇静成功率分别为50.0%、88.0%、94.5%、92.0%。R1组的镇静成功率低于C组、R2组与R3组,差异有统计学意义(P<0.05)。与C组比较, R1组低氧血症、低血压、注射痛发生率降低,体动、呛咳发生率升高, R2组、R3组低血压、低氧血症与注射痛发生率降低,且R3组呃逆发生率升高,差异有统计学意义(P<0.05); 与R1组比较, R2组、R3组体动、呛咳发生率降低,差异有统计学意义(P<0.05), 见表3-1, 3-2。

表3-1 4组患者不良反应发生率比较[n(%)]

表3-2 4组患者不良反应发生率比较[n(%)]
3 讨 论
消化内窥镜可帮助早期诊断与治疗消化道疾病,无痛麻醉技术可消除患者内窥镜检查与治疗过程中的身体不适与恐惧感,提高胃镜检查的准确性,需要无痛麻醉技术的不断提高与完善。瑞马唑仑是麻醉领域的一项新药创新,其结合了咪达唑仑和瑞芬太尼的优点,起效快、代谢快,用于门诊胃镜检查的安全性较高[7-9]。无痛胃镜检查中复合阿片类药物不仅可减少使用镇静剂,还能降低术中不良反应的发生率。芬太尼作为强效的阿片类药物,可减弱胃镜置入的伤害性刺激,较好地抑制心血管反应[10]。
瑞马唑仑复合阿片类药物使用,可降低瑞马唑仑使用剂量,预实验提示在0.20、0.30、0.40 mg/kg剂量时的苏醒时间与离院时间最短,效果最佳。但如果初始入镜时镇静失败,即便追加瑞马唑仑,患者的体动和呛咳情况也不会有显著改善[11],故本研究使用了丙泊酚作为补救措施,丙泊酚的呼吸循环抑制与体质量给药方式相关,补救剂量的丙泊酚并不会导致呼吸循环的明显抑制[9],统计补救患者不良反应的发生情况要远少于对照组,证实了这一点。
本研究提示,与C组比较, 0.2 mg/kg的瑞马唑仑的镇静成功率低,在进镜时的HR与MAP显著上升,体动与呛咳的发生率也更高,这说明0.2 mg/kg的瑞马唑仑药物剂量过低,无法达到检查所需的镇静深度。进镜后的HR与MAP与其他组别比较无明显变化,可能是因为使用了丙泊酚补救的缘故,丙泊酚补救等待时间延长了胃镜检查时间,降低了内镜中心周转效率, 0.2 mg/kg的瑞马唑仑并不适用于无痛胃镜检查术。随着剂量上升, 0.3 mg/kg的瑞马唑仑与0.4 mg/kg的瑞马唑仑镇静成功率与丙泊酚比较无显著差异,但在给药完成后的血流动力学比C组更加稳定,且术中低氧血症、低血压、注射痛的发生率显著降低,这证实了瑞马唑仑对呼吸循环影响小的特点。使用0.3 mg/kg瑞马唑仑比使用0.4 mg/kg瑞马唑仑的呃逆发生率有所降低,且苏醒时间、离院时间更短。研究[12]指出,瑞马唑仑有轻度升高HR作用,但本研究结果显示,在镇静深度相同的情况下,各时间点HR无显著差异,分析原因可能与样本量偏小有关,仍需进一步临床研究。
综上所述, 0.30 mg/kg的瑞马唑仑复合0.05 mg芬太尼镇静成功率高,术中不良反应发生少,对呼吸循环影响小,更适用于门诊无痛胃镜检查术。

