改良微创前内侧入路空心加压螺钉治疗内踝骨折的临床研究
武超涵,秦颖达,王昕辉,张 弢
(河北医科大学第三医院创伤急救一病区,河北 石家庄 050051)
内踝骨折可以单独存在,也可以是踝关节损伤的一部分,是临床常见的损伤之一,其复位及固定效果将直接影响踝关节功能的恢复[1-2]。对于移位的踝关节骨折,通过手术切开复位内固定重建踝穴(anklemortise),是目前广泛认可的标准治疗方法[3]。然而踝关节周围软组织薄弱,损伤暴力及骨折端刺激常导致严重的软组织损伤。加之手术对软组织的刺激,造成踝关节周围手术的切口相关并发症增多,成为临床的棘手问题。为了降低切口相关并发症的发病率。微创治疗已经成为踝关节损伤治疗的趋势和要求[4-5]。针对内踝的微创技术目前应用较为广泛的的是经皮透视下复位空心钉固定技术(percutaneous screw fixation,PSF)[2,6-7]。该技术无需切开显露骨折端,仅在透视下闭合复位骨折经皮固定,最大限度的减少了对踝关节周围软组织的刺激,有效的减少了踝关节手术切口相关并发症的风险。然而由于该技术无法直视骨折端,仅通过术中透视复位骨折,难以保证内踝关节的复位质量[8]。为了在微创的前提下,确保内踝骨折的解剖复位和有效固定,本研究在传统前内侧入路基础上进行了改良,设计了改良微创前内侧入路。该入路最大限度的减少了软组织刺激,同时可直视下复位关节面并进行固定,广泛适用于旋前外旋、旋后外旋等机制造成的内踝横行或斜形骨折骨折。为了验证该微创入路的疗效,我们设计并实施了本研究。
1 资料与方法
1.1一般资料 回顾性分析2020年5月—2020年12月就诊于河北医科大学第三医院并接受手术治疗踝关节骨折病例39例。其中男性21例(53.8%),女性18例(46.2%),年龄19~62岁,平均(43.9±11.0)岁。左侧24例(61.5%),右侧15例(38.5%)。致伤因素:运动损伤26例(66.7%),坠落伤8例(20.5%),交通事故5例(12.8%)。依据Herscovici分型,B型19例(48.7%),C型20例(51.3%)。
1.2纳入标准和排除标准 纳入标准:①患者18~65周岁;②移位的内踝骨折伴或不伴有外踝或后踝骨折;③非手术治疗无法复位。排除标准:①开放性踝关节骨折;②伴有同侧下肢其他骨折或严重损伤的;③Herscovici内踝分型A型;④ Herscovici 内踝分型D型,⑤伴有严重内科疾病或其他不适合手术的患者。所有入组患者均采用改良微创前内侧入路并使用空心加压螺钉固定治疗内踝骨折。
患者均签署手术知情同意书,本研究经过医院伦理委员会批准实施。
1.3手术技术 患者均采用腰麻,麻醉成功后患者取平卧位于手术台上,使用碘酒酒精消毒,铺无菌单。外踝、后踝及下胫腓关节固定方法不再累述。本部分仅就改良微创前内侧入路入路治疗内踝骨折的介绍如下。
1.3.1皮肤切口 改良微创前内侧入路的皮肤切口定位:皮肤切口起自胫骨前肌肌腱和踝关节交叉点,终于内踝尖(图1)。

图1 改良微创前内侧入路皮肤切口示意图
1.3.2显露及复位技巧 切开皮肤皮下组织,轻柔分离,显露并适度游离隐神经及大隐静脉,此时由大隐静脉为分界线将入路分为前后2个窗口。首先:向前方牵开大隐静脉及隐神经,通过后窗剥离显露骨折端,清理卷入的骨膜及血肿,使骨折线清晰。之后:向后牵开大隐静脉及神经显露前窗,通过前窗有限切开内踝前方软组织及关节囊,可见内踝关节面,胫距关节内侧穹窿部,同时可以看到部分距骨关节面。通过前窗可以精准复位内踝关节面,转换前、后窗可以确认前侧,外侧皮质复位质量(关节面、前皮质、外侧皮质同时可见,完全避免翻转移位和旋转移位)。如果存在游离骨片可以还直视下取出,更进一步的,通过前窗,在必要时可以处理距骨关节面损伤(图2)。
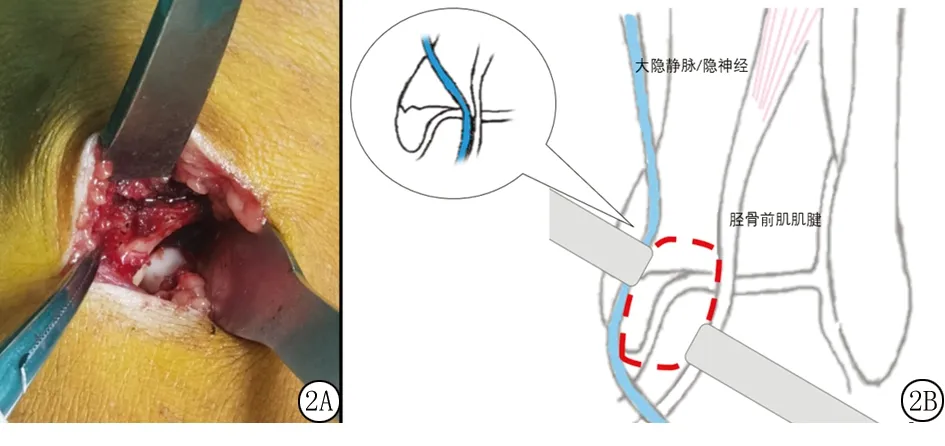
图2 改良微创前内侧入路前窗
1.3.3固定方法 通过前、后窗,确认内踝解剖复位后,使用两枚导针垂直内踝骨折线打入固定,使用空心钻头开口后,使用两枚空心钉固定并加压,术中C臂透视确认复位质量,同时可通过前窗确认空心螺钉未切入关节(图3)。
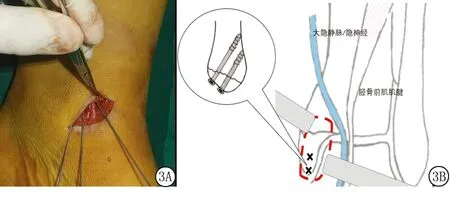
图3 改良微创前内侧入路后窗
1.4术后处理 术后抬高患肢,静脉使用抗生素24 h,抗感染治疗。术后第2天,在患者疼痛明显减轻,可以耐受的情况下,指导患者行膝、踝关节非负重功能锻炼,避免足下垂和关节功能障碍。术后2~3个月根据患者X线结果,指导患者在拄拐保护下,逐步行部分负重功能锻炼。根据复查X线显示骨折愈合情况,指导患者完全负重功能锻炼(图4)。

图4 典型病例患者影像学资料A.术前X线;B.术后X线;C.术前CT;D.术后CTFigure 4 Imaging data of typical cases
1.5随访评价 术后定期随访,记录相关并发症及功能恢复情况。分别记录患者术前1 d,术后3 d及术后1个月VAS(visual analogue scale,VAS)疼痛视觉模拟评分[9]分值。同时在12个月门诊随访时使用足踝外科学会(American orthopaedic foot and ankle society)AOFAS 评分[10]及Kofoed[11]踝关节功能评分进行评价并记录。
1.6统计学方法 应用SPSS 19.0统计软件分析数据。计量资料比较采用配对t检验。P<0.05为差异有统计学意义。
2 结 果
本组所有39例病例均获得随访,平均随访时间(16.3±2.0)个月(13~20个月)。患者平均受伤至手术时间(3.2±1.4)d(1~8 d),手术时间平均(55.9±9.8)min(35~68 min),内踝手术切口长度平均(3.7±0.5) cm(2.6~4.9 cm)。术后CT测量内踝关节面最大移位平均为(0.08±0.08)mm(0~0.26 mm)。全部患者获得骨性愈合,平均愈合时间(3.0±0.79)个月(2~4个月)。所有患者均未发生切口相关并发症。本组患者术前1 d VAS评分为(6.3±1.5)分,术后3 d VAS评分为(3.9±0.8)分,较术前明显减低(t=8.590,P<0.05)。术后1个月门诊VAS评分平均为(0.36±0.05)分,较之术后3 d VAS评分再次明显改善(t=19.995,P<0.05)。根据术后12个月随访AOFAS评分平均(95.1±7.4)分,其中优31例(79.5%),良8例(20.5%),优良率100%。依据Kofoed踝关节功能评分本组患者平均(94.4±8.6)分:优32例,良6例,合格1例,优良率达97.4%。
3 讨 论
踝关节骨折发病率高达187/10 000,是最常见的需要手术治疗的骨折类型之一[12]。造成踝关节骨折的相关因素很多,但扭伤(跌倒或运动相关)始终是踝关节骨折最常见的致伤因素之一[12-13]。内踝作为踝关节的一部分,其骨折多为踝关节骨折的一部分,单纯内踝骨折发病率较低[14]。最初,内踝被认为是维持踝关节稳定最重要的结构,直至1979年,Yablon等[15]的研究推翻了这一观点,并将外科医生关注的焦点转移到了外踝上。内踝对踝关节稳定性的价值被忽视多年后,近年来又有研究报道再次证实了内踝骨性结构对踝关节稳定的意义。为了最大限度的减少切口相关并发症风险,微创技术已经成为目前踝关节骨折治疗发展的方向[16]。有学者尝试使用经皮撬拨技术复位固定内踝骨折,有效的减少了软组织刺激,且显著的降低了切口相关并发症的发生[7,17-19]。然而,有研究显示经皮固定复位质量欠佳,且由于软组织嵌入骨折端容易导致延迟愈合及不愈合的发生。也有学者尝试在关节镜辅助下微创复位固定内踝骨折,但由于其学习曲线长,复位难度大,目前仅有少数应用于单独内踝骨折治疗的研究报道[5]。为了在解剖复位的前提下,做到最大限度的微创,我们改良了传统的前内侧入路,新的改良微创前内侧入路可以在微创的同时,有效的复位内踝皮质及关节面。该研究的目的就是与传统前内侧入路治疗内踝骨折的疗效进行比较,验证改良微创前内侧入路的有效性。
3.1改良微创前内侧入路的适应证 适应证范围的大小,从一定程度上决定了微创技术的临床价值。Lauge-Hansen分型是最经典的通过受伤机制对踝关节骨折进行分类的分型,也是目前为止临床应用最广的分型[20-21]。依据Lauge-Hansen分型,旋后外旋和旋前外旋是踝关节最常见的损伤机制,外旋型损伤也占据了踝关节骨折的绝大多数[20]。内踝骨折形态学的研究表明,外旋型损伤(包括旋前外旋和旋后外旋)相关的内踝骨折,多由于三角韧带撕脱导致,其骨折线的形态常呈现横行或斜行[22]。横行或斜行的内踝骨折X线常表现为Herscovici B或C型,均非常适合通过改良微创前内侧入路进行复位,并使用空心螺钉固定。有报道内踝骨折中,横行骨折占57%与旋后外旋损伤相关,斜行骨折占26%与旋前外旋损伤相关,两者合计高达所有内踝骨折的83%[22]。因此,改良前内侧入路可以用来治疗绝大多数的内踝骨折,尤其适用于Herscovici B和C型。对于垂直骨折线的内踝骨折(Herscovici D型),其损伤机制与旋后内收损伤相关,虽然不能通过该切口固定骨折,但也可经过改良微创前内侧入路复位骨折后经皮置入空心钉固定。只有在处理极少数后丘及粉碎骨折时,该微创入路应用受限。
3.2改良微创前内侧入路的优势及特点 使用改良微创前内侧入路治疗内踝骨折具有以下几点优势:①传统的前内侧入路由于其可以很好的显露骨折线,清除骨折端卷入的软组织和血肿,同时直视下复位内踝皮质,因此一直被临床广泛应用。但其手术切口通常需要约10 cm[23]。而本研究中,切口长度平均仅为(3.7±0.5)cm极大地减小了手术创伤。②改良微创前内侧入路对于内踝骨折的复位尤其独有的优势。传统内侧入路或前内侧入路可以直视下复位皮质,但Swart等[24]通过关节镜探查证实,即使皮质复位满意,内踝关节面仍可能存在较大移位,尤其是在骨折线涉及胫骨关节面内侧穹窿部时,因此通过皮质判断关节面复位并不可靠[6]。而经皮透视下复位空心钉固定技术(percutaneous screw fixation,PSF)更是被证实无法保障复位的效果。而本研究设计的改良微创前内侧入路可以在保障微创的前提下,通过前/后两个窗同时兼顾内踝前外侧皮质及胫骨踝穴内侧穹窿部的复位质量。本研究中通过术后CT测量,内踝关节面最大移位仅为(0.08±0.08)mm,证实该入路对内踝复位的优势。③传统前内侧入路为由于与大隐静脉及隐神经平行,在显露和复位过程中由于过度牵拉或刺激极易损伤。而改良微创前内侧入路由于将大隐静脉和隐神经作为前/后窗的分界线,在显露及复位过程中容易保护和观察,因此反而更容易保护。④通过前窗不但可以复位内踝,同时也可以观察或修复对应的距骨关节面损伤,这也是本入路待进一步开发的优势。最后,改良微创前内侧入路解剖结构简单,学习曲线短,容易在临床推广。
3.3改良微创前内侧入路的应用效果 微创切口可以有效的降低切口相关并发症概率,尤其是对于糖尿病、吸烟、周围血管病或外伤导致的局部软组织条件欠佳[25]。本入路由于极大的缩短了切口,减少了软组织骚扰,因此减少了切口并发症的发生率,本研究中39例患者无一例发生软组织相关并发症发生。同时,微创入路也促进了术后的早期恢复。根据VAS疼痛视觉模拟评分,术后3 d患者疼痛较术前1 d明显减轻,同时术后一个月VAS评分再次显著下降。疼痛的减轻促进了早期功能锻炼的进行,也从一定程度上促进了远期功能的改善。Bijlard等[26]在综述中提出,手术切口长度,软组织骚扰都是导致术后顽固性瘢痕疼痛的诱因。因此,微创入路可以改善术后短期疼痛,并降低远期顽固性瘢痕疼痛的可能,促进关节功能恢复,增加患者的满意度。为保证评价的客观和准确性,本研究中选择美国足踝协会足与后踝功能评分及Kofoed踝关节功能评分两种踝关节常用的评分同时对疗效进行评价。AOFAS作为临床应用最广的评分系统之一,可以较好的反映出患者对疗效的满意程度,但主观指标占比较大对功能和活动度的反应不够详尽。因此同时使用Kofoed踝关节功能评分,在验证AOFAS准确性的同时,也更客观的反映术后关节功能的恢复程度。根据术后12个月随访AOFAS评分,患者平均(95.1±7.4)分:优31例(79.5%),良8例(20.5%),优良率100%。依据Kofoed踝关节功能评分患者平均(94.4±8.6)分:优32例,良6例,合格1例,优良率达97.4。通过改良微创前内侧入路治疗内踝骨折,其效果令人满意。
本研究目前的局限性主要有两点:①病例较少,随访时间较短,未设置对照组降低了本研究的可信度。进一步需要进行设计更完善的大样本病例对照研究对该技术的效果进行验证。②考虑到该技术的普适性,本研究并未排除外踝及后踝骨折病例,可能对手术时间,疼痛,术后功能评分等产生干扰。
综上所述,改良微创前内侧入路可以在微创的前提下直视复位关节面及皮质,在减少软组织骚扰的同时获得满意的复位效果。该技术操作简单,学习曲线短,对绝大多数内踝骨折,尤其是Herscovici B型和C型骨折是一种理想的选择。

