基于扫频源OCT技术光学生物测量仪对IOL倾斜测量的可行性评价及倾斜特征分析
赵琦 杨文利 李栋军 王子杨 陈伟 李逸丰 崔蕊 沈琳 李蕾 鲜军舫
1首都医科大学附属北京同仁医院 北京同仁眼科中心 北京市眼科学与视觉科学重点实验室,北京 100730;2首都医科大学附属北京同仁医院放射科,北京 100730
白内障摘除联合人工晶状体(intraocular lens,IOL)植入术后IOL处于眼内正确位置是确保术眼最佳视觉质量的主要因素之一。研究发现白内障摘除联合IOL植入术后IOL常发生倾斜[1],倾斜程度以IOL轴与相应参考轴之间的角度表示。IOL倾斜度超过5°可能对视觉感受带来较为明显的影响[2],尤其是非球面IOL、复曲面IOL和多焦点IOL植入眼[3-8]。近年来,基于扫频源光学相干断层扫描(swept source optical coherence tomography,SS-OCT)技术生物测量仪在临床上应用日趋广泛,其可对晶状体进行轴位多角度的B扫描成像,故可用于晶状体倾斜的评估[9-10]。但既往缺乏较大样本针对IOL倾斜测量的可重复性、倾斜相关因素等的研究。本研究拟评估IOLMaster 700对IOL倾斜测量的可重复性,分析IOL的倾斜状态及其影响因素。
1 资料与方法
1.1 一般资料
采用横断面研究设计,纳入2018年7—9月在首都医科大学附属北京同仁医院眼科行白内障超声乳化吸除联合IOL植入术术后患者共185例242眼,其中男76例,占41.1%;女109例,占58.9%;患者平均年龄为70(64,78)岁;受检眼术后时间平均为7(5,9)个月;右眼119眼,占49.2%,左眼123眼,占50.8%。受检眼中的IOL植入类型为ZEISS CT ASPHINA 603P者44眼,占18.2%;HOYA iSert 251者93眼,占38.4%;BAUSCH+LOMB Akreos MI60者46眼,占19.0%;LENSTEC Tetraflex HD者59眼,占24.4%。植入IOL屈光度为4.0~30.0 D,平均(19.8±3.98)D。手术者医师1为38眼,占15.7%;医师2为57眼,占23.6%;医师3为54眼,占22.3%;医师4为40眼,占16.5%;医师5为53眼,占21.9%。纳入标准:(1)白内障超声乳化吸除联合IOL植入术后患者;(2)手术过程顺利且术后无并发症;(3)可行IOLMater 700检查。排除标准:(1)检查无法配合、固视不佳者;(2)裂隙灯显微镜可见IOL位置异常者;(3)合并其他眼部疾病,包括严重角膜病变、玻璃体积血、视网膜脱离、黄斑水肿、黄斑前膜等黄斑疾病者。所有受检眼均接受全面眼科检查,包括视力、验光、眼压、裂隙灯显微镜、前置镜检查等,并详细询问既往病史及家族史。本研究遵循《赫尔辛基宣言》,研究方案经首都医科大学附属北京同仁医院伦理委员会批准(批文号:TRECKY2018-049),所有患者均了解本研究目的和方法并自愿签署知情同意书。
1.2 方法
1.2.1IOL倾斜测量 所有检查由同一位技术熟练的医师完成。采用基于SS-OCT技术的IOLMaster 700(软件版本1.5,德国Carl Zeiss Medirec公司)进行测量,光源平均波长为1 055 nm。受检眼处于自然瞳孔状态下且不使用人工泪液。测量时嘱患者注视设备内固视标,采用自动测量模式进行眼生物测量。
1.2.2测量指标 κ角:视轴与瞳孔轴的夹角,以角膜顶点与瞳孔中心之间的距离表示;α角:视轴与光轴的夹角,以角膜顶点与角膜中心之间的距离表示;角膜曲率(keratometry,K)参数:角膜最平坦曲率径线(flattest meridian,Kf)及轴位、最陡峭曲率径线(steepest meridian,Ks);前房深度(anterior chamber depth,ACD)∶角膜上皮至晶状体前表面的距离;瞳孔直径(pupil diameter,PD)∶水平PD;眼轴长度(axial length,AL)∶角膜上皮至视网膜色素上皮的距离。
1.2.3IOL倾斜评估 IOLMaster 700测量时以30°间隔进行0°、30°、60°、90°、120°和150°轴位的B扫描(图1)。参照文献[9]描述的步骤和方法处理测量数据。将抛物线拟合至IOL表面,对抛物线去扭曲以补偿几何失真,重建IOL的三维形态。确定IOL法向量,即垂直于IOL表面并连接IOL前表面和后表面顶点的线,并确定IOL倾斜方向和幅度,以极坐标系表示(图2)。以X轴(水平)-Y轴(垂直)平面表示IOL向前倾斜方向,数值范围为-180~180°,左眼原始数据进行水平镜像转换,例如0°表示IOL鼻侧前倾,-90°表示IOL上方前倾。以IOL法向量与Z轴(视轴)夹角表示倾斜幅度,数值范围为0~90°,例如0°表示无倾斜,2°表示IOL前倾2°。评估指标:(1)IOL倾斜测量的可重复性 受检眼于同一日内连续测量3次,评价IOL倾斜测量的可重复性。(2)IOL倾斜的对称性 选择双眼术后患者,评估双眼间IOL倾斜的对称性。(3)IOL倾斜与影响因素的相关性 选择右眼评估IOL倾斜与影响因素的相关性。

图1 IOLMaster 700进行的眼球轴位B扫描图像 从左至右可见角膜、虹膜、IOL、视网膜

图2 IOL倾斜方向与幅度示意图 A:IOL倾斜方向 B:IOL倾斜幅度
1.3 统计学方法
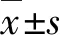
2 结果
2.1 受检眼生物测量参数
纳入受检眼κ角为0.19(0.12,0.30)mm;α角为0.39(0.30,0.49)mm;Kf为(43.24±1.54)D,Ks为(44.27±1.56)D;轴位为107.80(84.48,149.86)°;ACD为(4.42±0.46)mm;PD为(3.44±0.67)mm;AL为23.36(22.58,24.57)mm。
2.2 IOLMaster 700测量IOL倾斜的可重复性
随机选取的30例30眼中,每眼3次测量的合并组内相关标准差倾斜方向为5.16°,倾斜幅度为0.13°;ICC倾斜方向为0.992(95%CI:0.985~0.996),倾斜幅度为0.998(95%CI:0.997~0.999)。测量的一致性均较好。
2.3 IOLMaster 700测量双眼IOL倾斜的对称性
IOLMaster 700测量右眼与左眼的IOL倾斜均位于鼻侧,其部位呈现明显的镜像对称性(图3)。右眼IOL倾斜方向为-89.60~87.53°,平均(18.85±29.65)°;倾斜幅度为1.32~7.05°,平均(4.16±1.26)°。左眼IOL倾斜方向为-84.30~89.44°,平均(21.17±32.38)°;倾斜幅度为0.58~7.40°,平均(3.80±1.31)°(图3)。双眼术后患者57例114眼,右眼和左眼IOL倾斜方向和倾斜幅度之间分别呈中等和弱正相关(r=0.473,P<0.001;r=0.335,P=0.011)(图4)。
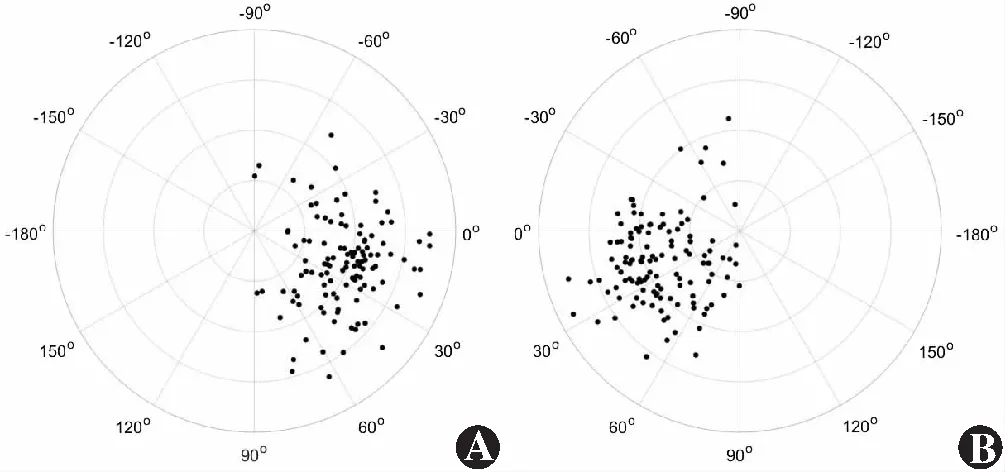
图3 双眼IOL倾斜方向与幅度 每一同心环为1° A:右眼 B:左眼

图4 双眼IOL倾斜方向与幅度相关性(Pearson线性相关分析,n=57) A:双眼IOL倾斜方向呈中等正相关 r=0.473,P<0.001 B:双眼IOL倾斜幅度呈弱正相关 r=0.335,P=0.011 IOL:人工晶状体
2.4 IOL倾斜与生物测量参数的相关性
单因素相关分析显示,IOL倾斜方向与IOL倾斜幅度、年龄、κ角、α角、Kf和Ks、散光轴位、ACD、PD、AL、IOL屈光度、IOL类型、术后时间、手术医师均无明显相关性(均P>0.05)(表1)。
IOL倾斜幅度与α角、IOL屈光度均呈弱正相关(rs=0.272,P=0.003;r=0.285,P=0.002),与ACD、PD、AL呈弱负相关(r=-0.303,P=0.001;r=-0.233,P=0.011;rs=-0.331,P<0.001)。与IOL倾斜方向、年龄、κ角、Kf、Ks、散光轴位、IOL类型、手术医师均无明显相关性(均P>0.05)(表1,图5)。
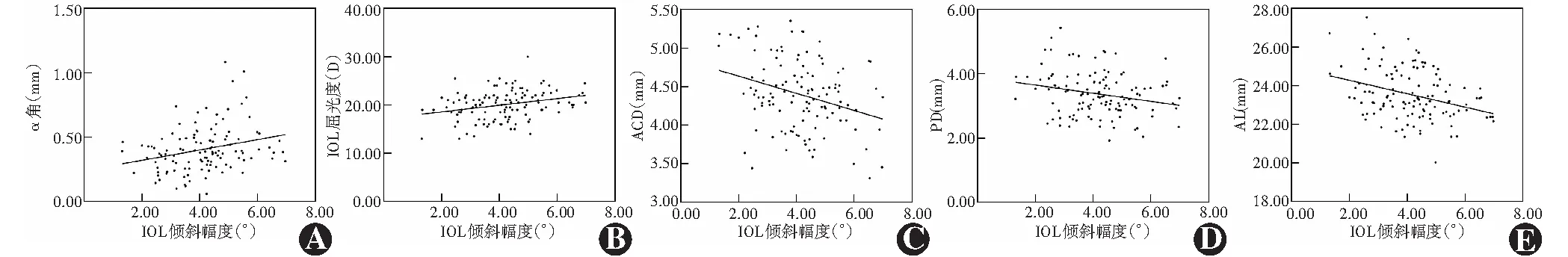
图5 IOL倾斜幅度与不同影响因素的相关性(A、E:Spearman秩相关分析,n=119;B~D:Pearson线性相关分析,n=119) A:IOL倾斜幅度与α角呈弱正相关 rs=0.272,P=0.003 B:IOL倾斜幅度与IOL屈光度呈弱正相关 r=0.285,P=0.002 C:IOL倾斜幅度与ACD呈弱负相关 r=-0.303,P=0.001 D:IOL倾斜幅度与PD呈弱负相关 r=-0.233,P=0.011 E:IOL倾斜幅度与AL呈弱负相关 rs=-0.331,P<0.001 IOL:人工晶状体;ACD:前房深度;PD:瞳孔直径;AL:眼轴长度

表1 不同影响因素与IOL倾斜方向及幅度的相关性Table 1 Correlation between different influencing factors,tilt direction and magnitude of IOL 因素IOL倾斜方向IOL倾斜幅度r(rs)值P值r(rs)值P值IOL倾斜幅度(°)a0.1370.136年龄(岁)b-0.1700.064-0.0680.462κ角(mm)b-0.0720.441-0.0390.676α角(mm)b-0.0260.7800.2720.003Kf(D)a-0.0320.7290.0590.525Ks(D)a-0.0540.5650.0570.540散光轴位(°)b0.0680.4620.0670.474ACD(mm)a-0.0080.934-0.3030.001PD(mm)a-0.0160.866-0.2330.011AL(mm)b-0.0160.862-0.331<0.001IOL屈光度(D)a0.0980.2890.2850.002IOL类型b-0.0130.8870.1460.113术后时间(个月)b-0.0080.9350.1130.666手术医师b-0.0060.9480.1130.223 注:(a:Pearson线性相关分析;b:Spearman秩相关分析;n=119) IOL:人工晶状体;Kf:角膜最平坦曲率径线;Ks:角膜最陡峭曲率径线;ACD:前房深度;PD:瞳孔直径;AL:眼轴长度 Note:(a:Pearson linear correlation analysis;b:Spearman rank correlation analysis;n=119) IOL:intraocular lens;Kf:flattest meridian;Ks:steepest meridian;ACD:anterior chamber depth;PD:pupil diameter;AL:axial length

表2 α角、ACD、AL对IOL倾斜幅度影响的多元线性回归分析Table 2 Multiple linear regression analysis of the influence of angle α,ACD and AL on IOL tilt magnitude项目非标准化回归系数偏回归系数B标准误标准化系数βt值P值常数10.5021.984-5.293<0.001α角(mm)1.4560.5930.2162.4550.016ACD(mm)-0.5320.249-0.198-2.1360.035AL(mm)-0.1960.087-0.215-2.2610.026 注:ACD:前房深度;AL:眼轴长度;IOL:人工晶状体;-:无数据 Note:ACD:anterior chamber depth;AL:axial length;IOL:intraocular lens;-:no data
将IOL倾斜幅度与α角、ACD、PD、AL、IOL屈光度纳入多元线性回归分析,采用逐步后退法,建立回归方程为:IOL倾斜幅度=10.503+1.456×α角-0.532×ACD-0.196×AL(R2=0.400;F=8.588,P<0.001)(表2)。
3 讨论
既往对于晶状体或IOL倾斜和偏心的研究多参考虹膜平面、瞳孔中心、巩膜突等进行位置确认[12-15],其主要不足是无法确定测量图像沿视轴获取。而基于SS-OCT技术的光学生物测量仪IOLMater 700可以获得沿视轴的全眼B扫描OCT图像用于生物测量,在准确监测黄斑注视的情况下,获取晶状体或IOL眼内位置。
研究已证实Purkinje图像分析在IOL倾斜测量及SS-OCT设备在晶状体倾斜测量的可重复性[10,16]。本研究则以较大样本验证了IOLMaster 700在IOL倾斜方向及倾斜幅度测量方面均具有较好的可重复性,为进一步研究奠定了基础。
本研究结果显示,双眼IOL倾斜具有明显的镜面对称性,且双眼的倾斜方向之间和倾斜幅度之间均明显相关。双眼IOL鼻侧前倾,明确黄斑中央凹相对于瞳孔轴略偏颞侧[17]。从而进一步证实黄斑注视时视轴与瞳孔轴或光轴的轻度倾斜[9]。既往研究表明,IOL平均倾斜幅度为2.6~6.03°[12,18-20]。本研究中,双眼IOL平均倾斜幅度分别为3.80°和4.16°,与既往研究相近但存在差异。使用不同的参考轴可导致IOL倾斜结果出现明显差异[21]。既往研究多使用瞳孔轴评估IOL倾斜情况[12,22],而瞳孔容易受到光照强度、双眼视、调节辐辏、年龄等多种因素影响,从而导致瞳孔中心的不稳定性[23];更新的设备和研究则多采用角膜顶点和视轴作为参考轴[24-25]。在本研究中,IOL倾斜计算采用更为精准监测下的视轴作为参考轴,更符合视觉生理状态,避免了瞳孔变化所产生的影响[24]。
本研究纳入了多种相关因素,包括年龄、κ角、α角、Kf、Ks、散光轴位、ACD、PD、AL、IOL屈光度、IOL类型、术后时间、手术医师,更为全面地分析了各种因素与IOL倾斜的相关性。进一步的多元线性回归分析结果显示,IOL倾斜幅度与α角呈正相关,而与ACD、AL均呈负相关。
屈光性白内障手术IOL选择中,α角是需要考虑的重要因素。α角定义为视轴与光轴的角距,可以用角膜顶点与角膜中心的距离表示。IOL设计为使其在囊袋内居中,此时IOL中心多与光轴同轴,使用α角更能反映IOL中心与视轴的偏离程度。本研究中IOL倾斜幅度与α角呈正相关,与Wang等[10]研究IOL倾斜幅度与α角和κ角均呈正相关存在差异。考虑到术前晶状体倾斜幅度仅与α角相关,且与术后IOL倾斜幅度相关,不能除外此差异与κ角具有相对较大的变异有关[9-10,26]。
IOL倾斜与术前ACD呈负相关已在既往研究中得到证实[9-10],而本研究发现IOL倾斜与术后ACD亦呈负相关。白内障超声乳化吸除术后ACD较术前加深[27-28],且与术前ACD呈反比[28]。术后ACD数据获取更为灵活方便,可以在随访中提供一定的参考价值,其与IOL偏斜的关系尚需进一步研究。
本研究发现IOL倾斜与AL呈负相关,与既往研究一致[10,29]。相对于长AL患者,短AL患者IOL倾斜更为明显。而在长AL的高度近视眼中,一般认为晶状体悬韧带薄弱,可能无法保持IOL稳定性,使其更易受到重力和头部位置的影响,导致IOL位置异常,如IOL下沉,并降低术后视觉质量[30]。长AL对IOL偏心的影响可能较IOL倾斜更为密切[29]。
本研究也存在着一些局限性。首先,样本量仍较小,IOL屈光度、IOL类型等因素与IOL倾斜相关性可能会被低估。其次,既往研究认为IOL位置可能与术后时间有一定的关系[25],而回顾性研究无法分析IOL倾斜的长期变化。因此,有必要进行大规模且长期的前瞻性研究以验证本研究结果。另外,既往研究认为即使IOL在眼内居中且稳定性良好,仍可能无法避免IOL倾斜和偏心[31]。人眼自然晶状体偏心能够补偿像差[32],IOL倾斜及偏心是否存在积极意义,也有待进一步研究。
综上,本研究结果表明,基于SS-OCT技术的光学生物测量仪IOLMaster 700在基于B扫描进行生物测量的同时,可以准确、便捷地获取IOL位置信息,可用作IOL倾斜评估的一种方法。IOL倾斜双眼存在镜面对称性,眼生物测量参数等相关性分析可帮助预测IOL倾斜并提高术后视觉质量。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明赵琦:参与选题、设计及实施研究、采集数据、撰写文章;杨文利、鲜军舫:参与设计研究、文章知识性内容的审阅和智力性内容的修改及定稿;李栋军、王子杨、陈伟、李逸丰、崔蕊、沈琳:实施研究、采集数据;李蕾:分析/解释数据

