人工晶状体囊袋内植入时形态改变及其影响因素
谢雪 梁娇娇 曲来强 严宏
西安市人民医院(西安市第四医院) 陕西省眼科医院 西北大学附属人民医院,西安 710004
白内障手术已进入屈光手术时代,微创和精准是保证视觉质量持续恢复的关键[1]。随着白内障手术技术、人工晶状体(intraocular lens,IOL)设计及IOL推注装置的发展,IOL植入过程的安全性、有效性及可预测性迎来了新的挑战[2-3]。无论采用预装式还是非预装式IOL植入系统,折叠式IOL植入过程中,并非所有IOL都能按照正常的形态顺利植入,前、后襻均会弯曲并被挤压到IOL光学部前表面,可能出现襻与光学部的粘连、异常折叠等现象[4]。当IOL在植入过程出现非常规形态时,需要术者增加辅助器械做出调整,甚至术中进行IOL置换,不仅增加了手术时间,也增加了手术难度及风险[5]。本研究旨在通过观察白内障手术不同设计的IOL植入过程中前、后襻及光学部的展开形态和时间,探讨不同因素对折叠式丙烯酸酯IOL植入过程的影响,以期为临床选择和研发IOL推注装置等提供参考。
1 资料与方法
1.1 一般资料
采用系列病例观察方法,选取2021年2—8月于陕西省眼科医院日间手术中心完成超声乳化白内障吸除联合IOL植入术的患者1 005例,共纳入1 005枚IOL,包括疏水性681枚,亲水性324枚;C襻型733枚,板式272枚;一片式909枚,三片式96枚;预装式620枚,非预装式385枚。IOL屈光度为-7.0~+30.5 D。纳入标准:(1)行单纯超声乳化白内障吸除联合IOL植入术;(2)使用折叠式丙烯酸酯IOL;(3)病历资料和影像资料完整。排除标准:(1)术前瞳孔直径<6 mm,影响观察IOL植入过程者;(2)术中晶状体后囊膜破裂,IOL置于睫状沟内或1期未植入IOL者;(3)术中悬韧带断裂,行IOL缝线固定者;(4)术中临时更换预先选择的IOL者;(5)术中使用非折叠式IOL者;(6)角膜有明显病变引起术中视觉干扰者。本研究遵循《赫尔辛基宣言》,研究方案经西安市人民医院(西安市第四医院)伦理委员会审核批准(批文号:20200035)。所有患者均签署手术知情同意书。
1.2 方法
1.2.1手术方法 所有患者术前1 h均使用复方托吡卡胺滴眼液扩瞳3次,术中瞳孔直径均>6 mm,手术分别由3名经验丰富的高年资手术医师完成,操作步骤的标准规范一致。表面麻醉后行右眼颞上方或左眼鼻上方10:00位透明角膜主切口,切口大小为2.2~2.8 mm,2:00位侧切口,黏弹剂(山东博士伦福瑞达制药有限公司)填充前房后连续环形撕囊,水分离及水分层,超声乳化吸除晶状体核及残余皮质,超声乳化白内障吸除术毕于前房注满黏弹剂,通过透明角膜切口于囊袋内植入折叠式丙烯酸酯IOL,分别水密主、侧切口。所有手术均于21~24 ℃恒温手术室完成。
1.2.2评估指标及方法 观察并记录如下指标:(1)术前根据患者病例资料,记录使用IOL品牌、型号及屈光度,根据IOL材质将其分为疏水性及亲水性;根据襻型设计将其分为C襻型及板式;根据光学部与脚襻材质将其分为一片式及三片式;根据装载方式将其分为预装式及非预装式[6]。(2)术中实时手术录像(Lumera 700、Rescan 700显微镜,德国卡尔·蔡司公司),观察并记录IOL前襻、后襻及光学部展开形态。常规的IOL植入形态应为前襻向医师左侧弯曲,后襻向医师右侧弯曲并挤压到IOL光学部前表面,植入过程无推注器阻塞。将IOL前襻在囊袋内植入的非常规形态分为反曲、扭转、折叠、伸直;后襻植入时出现的非常规形态分为推注器内卡顿、折叠、反曲、断裂;前、后襻共同出现的非常规形态表现为IOL植入后光学部停止展开,前、后襻仍抱臂粘连,需器械辅助分开;IOL光学部出现的非常规形态分为翻转、破损。(3)采用秒表计时器(nova4,深圳华为技术有限公司)记录从IOL前襻顶端离开推注器至光学部停止展开所用时间,记为IOL展开时间。
1.3 统计学方法
采用SPSS 25.0统计学软件进行统计分析。计量资料数据经Kolmogorov-Smirnov检验证实不符合正态分布,以M(Q1,Q3)表示,各组间差异比较采用Mann-WhitneyU检验;计数资料以例数和百分数表示,当总例数≥40且理论频数≥5时采用χ2检验,当总例数<40或理论频数<5时采用Fisher确切概率法。影响IOL植入形态的相关因素分析采用多因素Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 非常规植入各因素差异比较
1 005枚IOL展开过程中,前襻植入出现非常规形态14枚(占1.4%),包括反曲7枚、折叠4枚、扭转2枚、伸直1枚(图1);后襻非常规形态101枚(占10.0%),包括推注器内卡顿49枚、折叠40枚、反曲10枚、断裂2枚(图2);前、后襻抱臂需辅助分开22枚(占2.2%)(图3);4枚(占0.4%)发生光学部翻转,2枚(占0.2%)发生光学部破损(图4)。各影响因素中,使用C襻型IOL发生前襻非常规植入形态的比率高于板式IOL,差异有统计学意义(P<0.05);不同IOL材质、装载方式、设计、屈光度及手术医师IOL发生前襻非常规植入形态的比率比较,差异均无统计学意义(均P>0.05)(表1)。使用亲水性、非预装、三片式、C襻型IOL发生后襻非常规植入形态的比率较高,后襻非常规植入的IOL屈光度低于常规植入,差异均有统计学意义(χ2=9.100、61.400、81.885、7.587,Z=-3.377;均P<0.05)(表2)。1 005枚IOL植入过程中,发生前、后襻抱臂粘连22枚(占2.2%),均为疏水性IOL;发生光学部翻转4枚(占0.4%),均为非预装式IOL。
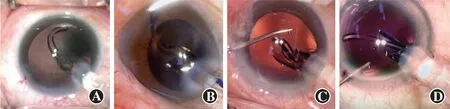
图1 IOL前襻植入时非常规形态 A:反曲 B:扭转 C:折叠 D:伸直

图2 IOL后襻植入时非常规形态 A:推注器内卡顿 B:折叠 C:反曲 D:断裂
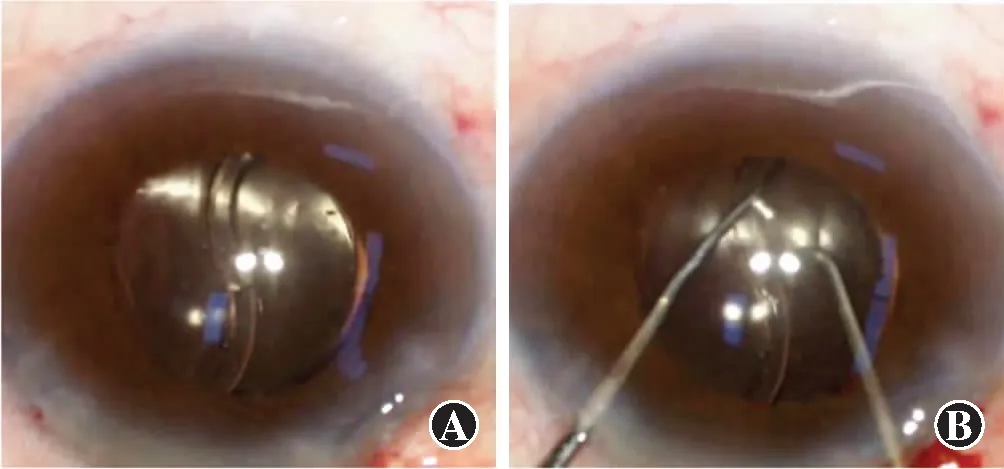
图3 IOL的前、后襻抱臂需辅助分开 A:前、后襻抱臂 B:器械辅助分开
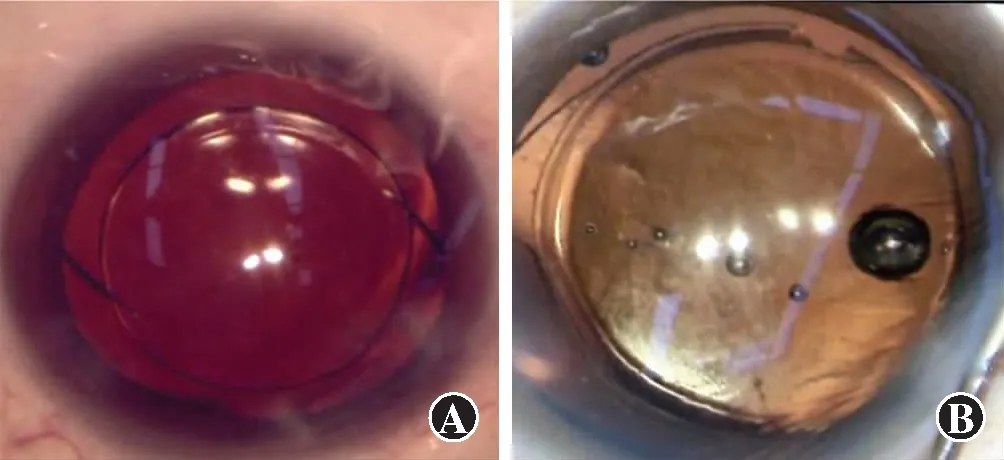
图4 IOL光学部非常规形态 A:翻转 B:破损
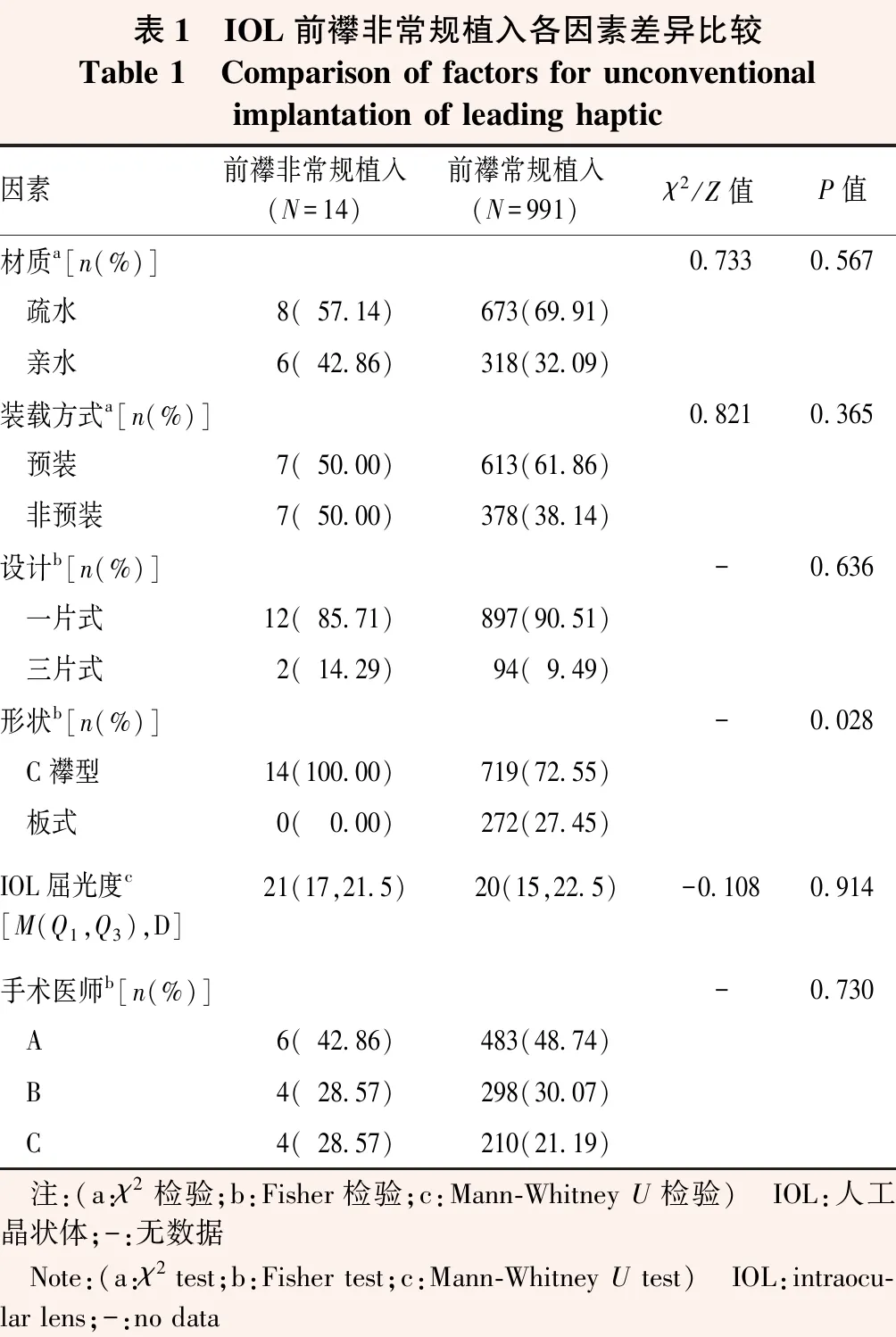
表1 IOL前襻非常规植入各因素差异比较Table 1 Comparison of factors for unconventional implantation of leading haptic因素前襻非常规植入(N=14)前襻常规植入(N=991)χ2/Z值P值材质a[n(%)]0.7330.567 疏水8(57.14)673(69.91) 亲水6(42.86)318(32.09)装载方式a[n(%)]0.8210.365 预装7(50.00)613(61.86) 非预装7(50.00)378(38.14)设计b[n(%)]-0.636 一片式12(85.71)897(90.51) 三片式2(14.29)94(9.49)形状b[n(%)]-0.028 C襻型14(100.00)719(72.55) 板式0(0.00)272(27.45)IOL屈光度c[M(Q1,Q3),D]21(17,21.5)20(15,22.5)-0.1080.914手术医师b[n(%)]-0.730 A6(42.86)483(48.74) B4(28.57)298(30.07) C4(28.57)210(21.19) 注:(a:χ2检验;b:Fisher检验;c:Mann-Whitney U检验) IOL:人工晶状体;-:无数据 Note:(a:χ2 test;b:Fisher test;c:Mann-Whitney U test) IOL:intraocu-lar lens;-:no data
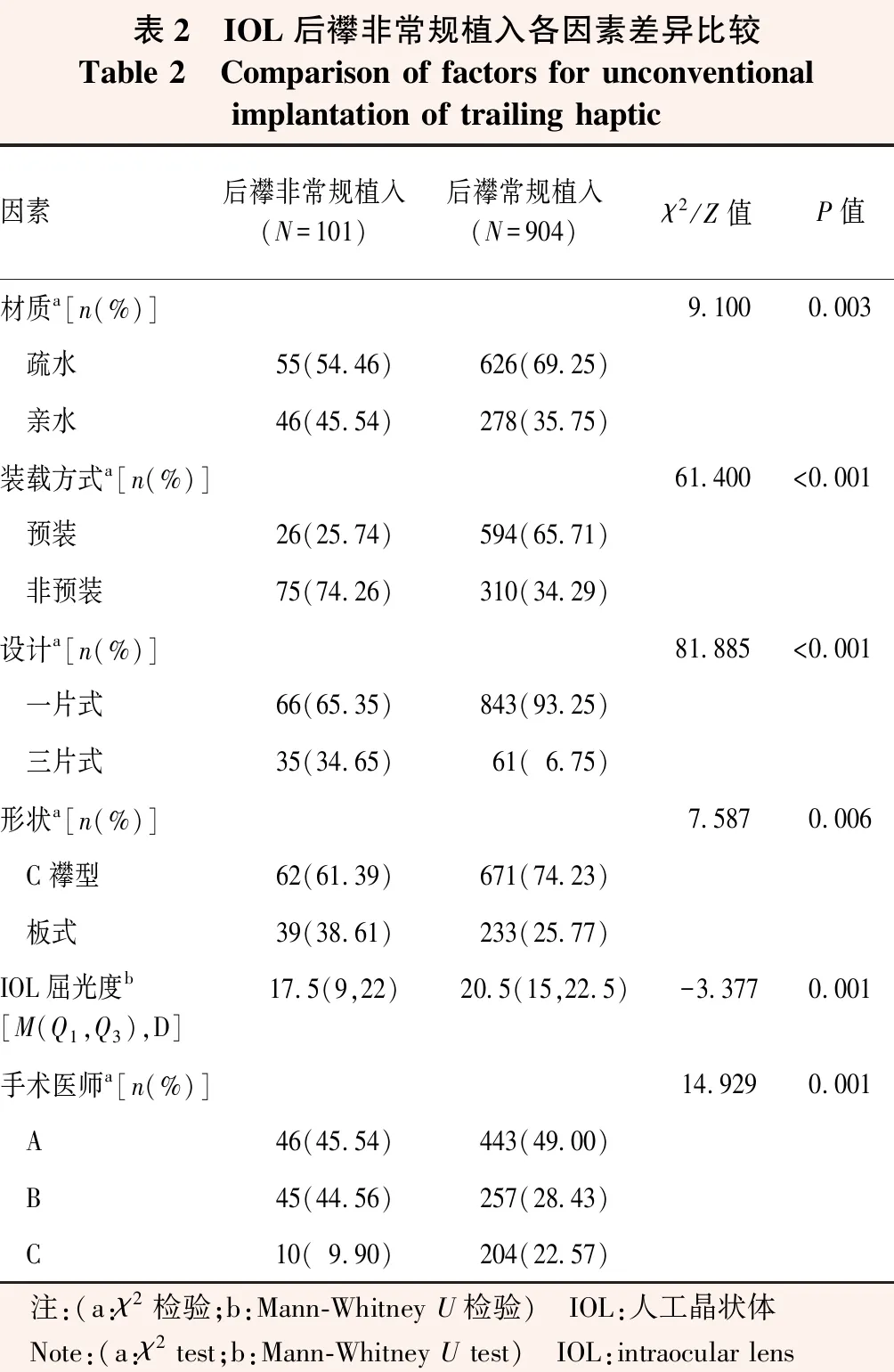
表2 IOL后襻非常规植入各因素差异比较Table 2 Comparison of factors for unconventional implantation of trailing haptic因素后襻非常规植入(N=101)后襻常规植入(N=904)χ2/Z值P值材质a[n(%)]9.1000.003 疏水55(54.46)626(69.25) 亲水46(45.54)278(35.75)装载方式a[n(%)]61.400<0.001 预装26(25.74)594(65.71) 非预装75(74.26)310(34.29)设计a[n(%)]81.885<0.001 一片式66(65.35)843(93.25) 三片式35(34.65)61(6.75)形状a[n(%)]7.5870.006 C襻型62(61.39)671(74.23) 板式39(38.61)233(25.77)IOL屈光度b[M(Q1,Q3),D]17.5(9,22)20.5(15,22.5)-3.3770.001手术医师a[n(%)]14.9290.001 A46(45.54)443(49.00) B45(44.56)257(28.43) C10(9.90)204(22.57) 注:(a:χ2检验;b:Mann-Whitney U检验) IOL:人工晶状体 Note:(a:χ2 test;b:Mann-Whitney U test) IOL:intraocular lens
2.2 多因素Logistic回归分析后襻非常规植入形态危险因素
将影响上述后襻非常规植入形态的变量纳入多因素Logistic回归分析,结果显示IOL材质、装载方式、设计及手术医师均是后襻非常规植入形态的影响因素(OR=9.894、3.720、6.810、1.338,均P<0.05)。植入亲水性IOL发生后襻非常规植入形态风险是疏水性IOL的9.894倍(OR=9.894,95%CI:3.789~25.838),植入非预装式IOL发生后襻非常规植入形态风险是预装式的3.720倍(OR=3.720,95%CI:1.541~4.543),植入三片式IOL发生后襻非常规植入形态风险是一片式的6.810倍(OR=6.810,95%CI:3.206~14.469)(表3)。
2.3 不同手术医师植入IOL种类及数量比较
手术医师A植入IOL 489枚,其中亲水性182枚(占37.2%);手术医师B植入IOL 302枚,其中亲水性49枚(占16.2%);手术医师C植入IOL 214枚,其中亲水性93枚(占43.5%)。不同手术医师植入IOL种类数量差异有统计学意义(χ2=53.841,P<0.05)。
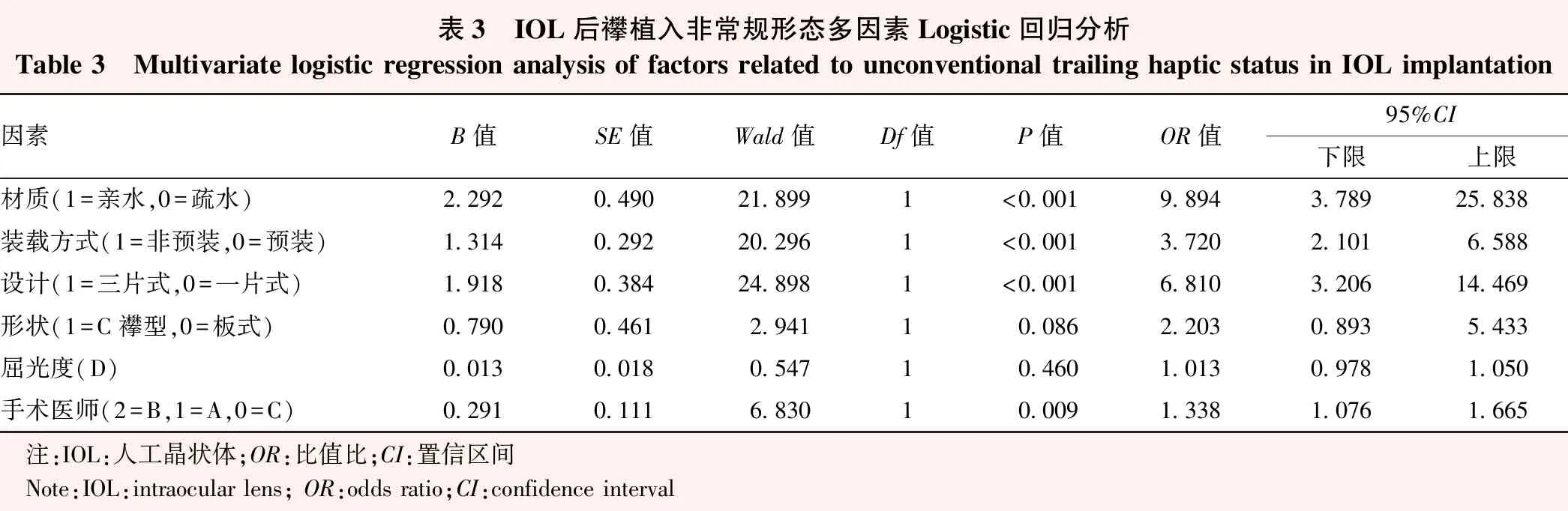
表3 IOL后襻植入非常规形态多因素Logistic回归分析Table 3 Multivariate logistic regression analysis of factors related to unconventional trailing haptic status in IOL implantation因素B值SE值Wald值Df值P值OR值95%CI下限上限材质(1=亲水,0=疏水)2.2920.49021.8991<0.0019.8943.78925.838装载方式(1=非预装,0=预装)1.3140.29220.2961<0.0013.7202.1016.588设计(1=三片式,0=一片式)1.9180.38424.8981<0.0016.8103.20614.469形状(1=C襻型,0=板式)0.7900.4612.94110.0862.2030.8935.433屈光度(D)0.0130.0180.54710.4601.0130.9781.050手术医师(2=B,1=A,0=C)0.2910.1116.83010.0091.3381.0761.665 注:IOL:人工晶状体;OR:比值比;CI:置信区间 Note:IOL:intraocular lens; OR:odds ratio;CI:confidence interval
2.4 IOL展开时间比较
疏水性IOL平均展开时间为26.12(21.21,30.91)s,明显长于亲水性IOL的3.03(2.16,4.49)s,差异有统计学意义(Z=-25.603,P<0.05);C襻型IOL平均展开时间为25.53(19.41,30.25)s,明显长于板式IOL的2.70(2.08,3.69)s,差异有统计学意义(Z=-23.764,P<0.05);一片式IOL和三片式IOL平均展开时间分别为18.9(15.14,23.06)s和22.06(3.85,28.6)s,差异无统计学意义(Z=-0.310,P>0.05)。
3 讨论
随着白内障手术的发展和折叠式IOL设计的不断改进,超声乳化白内障吸除联合IOL植入手术的安全性及有效性不断提高。本研究中,大多数IOL植入过程顺利且流畅,前、后襻及光学部以正常形态通过推注器植入晶状体囊袋内,但仍有一小部分IOL在植入过程中出现非常规植入形态,需实时调整,必要时进行IOL置换以保证手术的安全性。
本研究中,1 005枚IOL植入过程中14枚IOL前襻释放出推注器时发生反曲、扭转、折叠及伸直等非常规形态,占1.4%。常规IOL植入时前襻应向医师的左侧弯曲,当前襻发生反曲或扭转时,需通过角膜切口内旋转推注器来恢复正常的前襻方向,如果无法恢复正常方向可能会导致IOL光学部发生翻转[2];而理想的IOL植入过程中应尽量减少非常规旋转推注设备,以避免对手术切口的损伤[7]。以折叠、伸直形态进入囊袋内的前襻增加了晶状体囊袋的张力及损伤的风险。
本研究中,101枚IOL后襻植入过程出现非常规植入形态,占10.0%,包括推注器内卡顿49枚、折叠40枚、反曲10枚、断裂2枚。当IOL后襻发生推注器内卡顿,在释放IOL时,通常后襻会置于手术切口外,需要使用定位钩辅助将后襻置于囊袋内,增加了IOL在囊袋内的不稳定性及手术时长。IOL的襻设计能够增加IOL在囊袋内机械及旋转稳定性[8],襻的卡顿会增加其变形的可能性,降低襻原有的支撑力,而襻的断裂会直接导致IOL有效位置发生偏心或位移,影响术后视觉质量[9],故术中对2例后襻断裂的IOL给予置换。后襻发生反曲和折叠同样也需要增加额外的手术操作,这均增加了手术难度及风险,IOL置换同时也增加了术者及患者的心理压力。IOL材质、装载方式、设计及手术医师与IOL后襻植入出现非常规形态相关。植入亲水性、非预装式或三片式IOL可增加植入过程出现后襻非常规形态的风险。亲水性丙烯酸酯IOL较疏水性更加柔软且有弹性,可以有效减少植入时由于折叠而产生的表面改变或损伤[10],但这种特性也使其在通过推注器的过程中更容易发生形态变化[11],从而增加非常规形态植入的风险。Rajesh[12]在对317例白内障术后患者的随访中发现,亲水性IOL襻较疏水性IOL更易发生弯曲或折叠。非预装式IOL增加手术中医师装载IOL的步骤,医师装载经验及植入IOL的操作也对后襻植入形态有一定影响[13-14]。本研究所有手术操作由3名经验丰富的高年资手术医师完成,非预装式IOL均按照推荐方法的步骤进行装载,因此,IOL种类和数量不同可能是不同手术医师间IOL后襻植入出现非常规形态差异的相关原因。IOL屈光度对IOL植入过程未造成影响,与之前的研究一致,IOL屈光度及其光学部厚度与植入后有效晶状体位置有关,但并未对IOL植入过程中襻的形态造成影响[15]。
本研究还观察到22枚IOL发生前、后襻的抱臂粘连,占2.2%,均为疏水性一片式IOL,在IOL停止展开后襻仍未分离,需手术器械辅助分离粘连的前、后襻,以便将其定位到正确位置。前、后襻的粘连可能是由于襻之间黏弹剂的缺乏所造成,在植入前对IOL进行润湿可以有效减少前后襻及其与光学面的粘连[16]。植入过程中额外分离粘连襻的操作不仅增加了IOL及晶状体囊袋或眼内结构受损风险,还增加了手术步骤和时长[17]。所有IOL植入过程中,4枚发生光学部翻转,占0.4%,均为非预装式IOL,所有翻转的IOL均与术者错误装载有关,预装式IOL在使用过程中避免了术者错误装载的可能性,降低了人工操作造成IOL损坏或翻转的风险[18]。此外,使用预装式IOL能够减少术中对IOL装载的准备,从而缩短手术时长[19-20]。Nawa等[21]研究表明,前后曲率半径相似的前双凸IOL在发生翻转时不会引起术后较大的屈光度改变,但高屈光度后凸型IOL翻转植入后会引起明显的近视漂移。为避免患者术后因IOL翻转带来的影响,在安全情况下应对术中翻转的IOL进行调整。术者在非预装式IOL装载时应遵循装载流程,尽量减少IOL翻转。本研究中2枚IOL植入过程中发生光学部破损,占0.2%,均为一片式疏水性IOL。疏水性丙烯酸IOL是由丙烯酸和甲基丙烯酸共聚物制成的,这使其具有一定的硬度和持久性,但缺乏弹性,展开动作较缓慢,植入过程中更易出现裂纹、凹痕和划痕[11],导致植入后由于IOL变形而降低光学质量[22]。先前的研究表明,IOL推注器设计和包装不良、医师手动操作和装载不当、IOL通过推注器时的摩擦以及用于装载和IOL注射的黏弹剂类型都可能是导致IOL光学部损伤的原因[23-25]。
本研究结果表明,亲水性较疏水性IOL、板式较C襻型IOL植入时间明显缩短,与Bozukova等[26]研究结果相似,疏水性材质有更好的硬度和形状记忆能力,植入疏水性IOL展开时间明显长于亲水性。故植入亲水性IOL可以有效缩短IOL展开时间,减少因不完全的IOL展开而引起并发症的风险[27],同时也有助于减少整体手术时间。IOL形状与展开时间的相关性考虑与本研究纳入的板式IOL均为亲水性材质、C襻型IOL大多为疏水性材质有关。
综上所述,本研究为国内首次记录分析IOL植入形态的数据,报告了1 005枚IOL植入时出现的非常规形态和展开时间,分析了IOL材质、设计、形状、装载方式、屈光度及其手术医师对植入过程的影响,研究结果可帮助眼科医师选择IOL和IOL推注装置。临床中,应充分考虑IOL植入过程可能出现的问题以及对患者的潜在危害,并在术中对非常规形态植入的IOL及时处理以降低手术带给患者的不必要风险。同时,本研究也为IOL设计和预装系统的研发提供了参考。由于本研究纳入IOL种类和数量有限,本研究结果仍需进行进一步的多中心、大样本研究验证。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明谢雪、梁娇娇:采集数据、分析和解释数据、文章撰写;曲来强:参与试验设计、采集数据、分析和解释数据;严宏:直接参与选题、酝酿和设计试验、实施研究、对文章知识性内容的审阅和智力性内容的修改及定稿

