基于5A模式的分阶段主动循环呼吸技术训练在胸腔镜肺叶切除术后病人康复中的应用
丁密 刘文静 楚盼盼 王甘露 刘现利 兰云霞

Keywords 5A model; active cycle of breathing techniques; thoracoscopic lobectomy; lung cancer; postoperative rehabilitation; nursing
摘要 目的:探讨基于5A模式的分阶段主动循环呼吸技术(ACBT)训练在胸腔镜肺叶切除术后病人康复中的应用效果。方法:选取我院胸外科2021年1月—2022年1月收治的94例行胸腔镜肺叶切除术的病人作为研究对象。采用随机数字表法将病人分为对照组和研究组,每组47例。对照组病人接受传统肺康复训练,研究组病人接受基于5A模式的分阶段ACBT训练。比较两组病人排痰量、肺功能[第1秒用力呼气量/用力肺活量(FEV1/FVC)、呼气峰流速(PEF)]、运动能力[6 min步行距离(6MWD)]、肺部并发症发生率、生命质量[癌症病人生命质量测定量表(EORTC QLQ?C30)]。结果:研究组术后第2天排痰量为9.97(5.11,16.67)mL,术后第3天排痰量为12.67(4.03,20.96)mL,均大于对照组[术后第2天排痰量为6.10(2.34,10.82)mL,术后第3天排痰量为6.32(2.31,10.99)mL];研究组干预3个月后FEV1/FVC为(62.69±7.14)%,PEF为(460.28±45.58)L/min,均大于对照组[FEV1/FVC为(59.06±6.86)%,PEF为(421.19±39.74)L/min];研究组干预3个月后6MWD为(445.50±35.53)m,长于对照组[(398.38±32.37)m];研究组干预3个月后肺部并发症总发生率为4.26%,低于对照组(17.02%);研究组干预3个月后EORTC QLQ?C30得分的功能领域得分为(16.87±4.97)分,总体健康状况领域得分为(5.84±1.02)分,均高于对照组[功能领域得分为(14.47±4.15)分,总体健康状况领域得分为(4.47±1.50)分],症状领域得分为(5.58±1.50)分,单项测量条目为(11.01±2.95)分,低于对照组[症状领域得分为(6.66±1.98)分,单项测量条目为(12.84±3.33)分],差异均有统计学意义(均P<0.05)。结论:基于5A模式的分阶段ACBT训练可有效促进病人排痰,降低肺叶切除术后病人肺部并发症发生风险,促进病人术后肺功能和运动能力恢复,提高病人生命质量。
关键词 5A模式;主动循环呼吸技术;胸腔镜肺叶切除术;肺癌;术后康复;护理
doi:10.12102/j.issn.1009-6493.2023.06.025
肺癌是全球范围内发病率最高的呼吸系统恶性肿瘤,近年来,受环境污染、吸烟等多种因素影响,肺癌发病率呈逐渐增高的趋势[1]。胸腔镜下肺叶切除术是目前治疗肺癌的主要措施[2],但肺叶切除后病人肺组织形态学改变,生理功能减退,呼吸阻力增加,清除分泌物的功能及呼吸功能均明显下降,而痰液潴留和呼吸肌肌力减弱是影响肺叶切除术后病人康复的主要因素[3]。既往研究表明,肺叶切除术后良好的肺康复训练可以明显改善病人呼吸困难症状,促进呼吸功能恢复[4]。主动循环呼吸技术(active cycle of breathing techniques,ACBT)是一种由病人主动参与的呼吸道管理技术,包括呼吸控制、胸部扩张训练、有效用力呼气3个部分,相较于传统的肺康复训练,ACBT可快速清除呼吸道分泌物,促进病人咳嗽、排痰,降低分泌物对呼吸道的刺激,进而促进肺功能恢复[5],在慢性阻塞性肺疾病(COPD)[6]、下颈髓损伤[7]等疾病中均有应用。但ACBT的康复效果在很大程度上受病人积极性制约,部分病人认为活动会加重病情、不利于术后康复而不愿主动坚持训练。5A[询问(ask)、评估(assess)、建议(advice)、帮助(assist)、安排随访 (arrange)]模式又称行为变化咨询模型,可为病人行为改变和自我管理提供框架,有助于提高病人积极性及自主性[8]。本研究主要探讨基于5A模式的分阶段ACBT训练在胸腔镜肺叶切除术后病人康复中的应用效果,现将结果报道如下。
1 对象与方法
1.1 研究对象 选取我院胸外科2021年1月—2022年1月收治的94例行胸腔镜肺叶切除术的病人作为研究对象。纳入标准:符合《中国原发性肺癌诊疗规范(2015年版)》[9]并经病理活检证实为非小细胞肺癌(NSCLC);年龄45~75岁;接受胸腔镜肺叶切除术;术前无痰液排出;认知功能正常,可进行正常沟通。排除标准:行全肺切除术;伴有活动性咯血;合并其他恶性肿瘤;已发生远处转移;伴有免疫系统、血液系统疾病;入组前2个月内发生脑栓塞、脑出血等;肝肾功能存在明显异常;不能耐受ACBT训练或不能完成6 min步行试验(6MWT)等。采用随机数字表法将病人分为对照组和研究组,每组47例。对照组:男25例,女22例;年龄46~69(63.29±5.48)岁;病理类型:腺癌40例,鳞癌4例,鳞腺癌3例;肺癌分期:T1期37例,T2期10例。研究组:男27例,女20例;年龄45~72(64.10±6.64)岁;病理类型:腺癌39例,鳞癌5例,鳞腺癌3例;肺癌分期:T1期35例,T2期12例。两组病人性别、年龄、病理类型及肺癌分期等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已获我院医学伦理委员会审核批准,入组病人均签署知情同意书。
1.2 干预方法
1.2.1 对照组 病人接受传统肺康复训练,术后第1 天护理人员指导病人进行常规呼吸功能训练,包括腹式呼吸、缩唇呼吸,每次10 min,每日5~10次;指导陪护叩拍病人背部,每次10 min,每日2次;指导病人有效咳嗽,若病人体力允许,建议采取坐位、半坐位以增加腹腔压力,降低胸腔压力;激励病人每日坚持进行训练。
1.2.2 研究组 病人接受基于5A模式的分阶段ACBT训练。
1.2.2.1 根据5A模式制定计划 ①询问:入院时详细询问病人基本资料,为病人建立健康管理档案,包括体格检查、辅助检查、诊断及处理方案等,询问病人是否了解ACBT训练。②评估:根据病人的健康管理档案评估病人呼吸困难、咳嗽等情况及实施ACBT训练的意愿,指导病人做1次ACBT训练,评估病人是否能独立完成ACBT训练,记录训练过程中存在的问题。③建议:住院期间,根据记录确定病人训练过程中存在的问题,给出指导性建议,告知病人ACBT训练的重要性、意义及训练期间注意事项,嘱病人术后尽早开始训练且应坚持训练以便促进肺功能早日恢复。④帮助:住院期间,护理人员指导病人进行ACBT训练,并给予心理支持,设定ACBT训练小目标以增强病人主观能动性;每日监督病人进行ACBT训练,嘱病人以自身进步作为训练成功的衡量标准以增强其自信心。⑤安排随访:出院时,向病人发放ACBT训练的纸质资料,包括ACBT训练的目的、意义、注意事项、方法及常见问题解答等内容,鼓励病人回家后坚持训练,提醒病人出院后按时复诊。通过微信群或QQ群定期发送院内病人规范的ACBT训练视频以供出院病人参考,增强其对ACBT训练的自主性。
1.2.2.2 前期准备 护理人员需要接受ACBT专业培训,考核合格后方可上岗;护理人员在病区病房及走廊张贴ACBT宣传海报,制作包含肺癌健康教育知识、ACBT动作分解、病人主动参与重要性等内容的ACBT训练小册子,病房人员人手一册;对接受ACBT训练较为规范的病人,可在征得病人同意后录制小视频,供其他病人参考。
1.2.2.3 ACBT训练 一套完整的ACBT训练由呼吸控制、胸部扩张训练、有效用力呼气3个部分组成,每次循环需包含全部动作,将4~6个呼吸控制穿插其中。训练过程中病人体位以端坐位或半坐卧位为宜,具体训练内容及频率如下:①呼吸控制,练习4~6组,每组深慢呼吸3次,第3次吸气后屏住呼吸3 s,然后进行缩唇式呼气,吸呼比为(1∶2)~(1∶3),旨在清理呼吸道分泌物;②胸部扩张训练,练习4组或5组,每组病人主动深吸气(此时胸廓隆起),随后缓慢呼气,连续进行3次或4次(过多的胸廓扩张可导致病人疲劳和过度充气),旨在加速呼吸道分泌物的振动幅度;③有效用力呼气,练习3~5组,每组病人自感呼吸道分泌物到达中央大气道后用力深吸气回收腹部1次,随后用力张口呼气以能听到哈气声为宜。按上述①②③的步骤循环训练,完成3~5个循环后进行咳嗽训练,将残余的深部痰液咳出,以促使肺膨胀。ACBT训练每次15 min,每天5~8次。
1.2.2.4 分阶段加强训练 病人多为非医疗行业专业人员,且中老年人记忆力下降,动作技巧要领掌握較慢,需要分阶段对病人进行加强训练,以提高病人动作技巧的娴熟度,增强病人接受程度。①第1阶段:主要目的是让病人了解ACBT训练。术前通过宣传海报、ACBT训练小册子、小视频等让病人对ACBT训练有初步认知,并在5A模式评估阶段让病人做1次ACBT训练,评估病人是否能独立完成ACBT训练,记录训练过程中存在的问题。②第2阶段:主要目的是让病人掌握ACBT训练方法。麻醉清醒后6 h、病人生命体征平稳后即开始指导病人进行ACBT训练,术后连续3 d,每日清晨护理人员与病人及其家属面对面交流,详细告知ACBT训练要领并指导病人现场训练1次,嘱病人术后早期下床活动,指导有效咳嗽以迅速清除痰液。③第3阶段:主要目的是让病人坚持ACBT训练,增强自信心和训练自主性。术后3 d后,每日询问病人训练情况及训练强度,同时告诉病人坚持训练的重要性及必要性,对病人提出的疑问耐心解答,嘱病人以自身进步作为训练成功的衡量标准,不必与其他病人做比较,以免产生低落情绪。
1.3 评价指标 ①排痰量:用无菌痰杯收集两组病人术后第1天、第2天、第3 天干预后24 h内的排痰量,采用微量电子秤对收集到的痰液称重。②肺功能:干预前及干预3个月后分别采用肺功能检测仪检测病人肺功能,记录第1秒用力呼气量/用力肺活量(FEV1/FVC)及呼气峰流速(PEF)。③运动能力:在干预前及干预3个月后依据美国胸科协会指南,通过6MWT评估病人运动能力[10],结果以6 min步行距离(6MWD)表示,测量过程中若病人出现难以忍受的呼吸困难、严重胸闷或面色苍白等症状则停止测试。④肺部并发症:在干预3个月后采用墨尔本肺部并发症评分系统[11]评估病人术后肺部并发症发生情况,如肺不张、肺炎、低氧血症等。⑤生命质量:在干预前及干预3个月后采用癌症病人生命质量测定量表(EORTC QLQ?C30)[12]评估病人生命质量,该量表包括5个功能领域(20分)、3个症状领域(12分)、1个总体健康状况领域(7分)及6个单项测量条目(24分),共15个领域,量表Cronbach's α系数为0.83,功能领域和总体健康状况领域评分越高说明功能状况和生命质量越好,症状领域及单项测量条目评分越高说明病人症状或问题越多。
1.4 统计学方法 采用SPSS 22.0进行统计分析,定性资料以频数、百分比(%)表示,比较用χ2检验;符合正态分布的定量资料以均值±标准差(x±s)表示,同组间干预前后比较采用配对t检验,两组间比较采用独立样本t检验;不符合正态分布的定量资料以中位数(四分位数)[M(P25,P75)] 表示,两组间比较采用非参数秩和检验。以P<0.05为差异有统计学意义。
2 结果
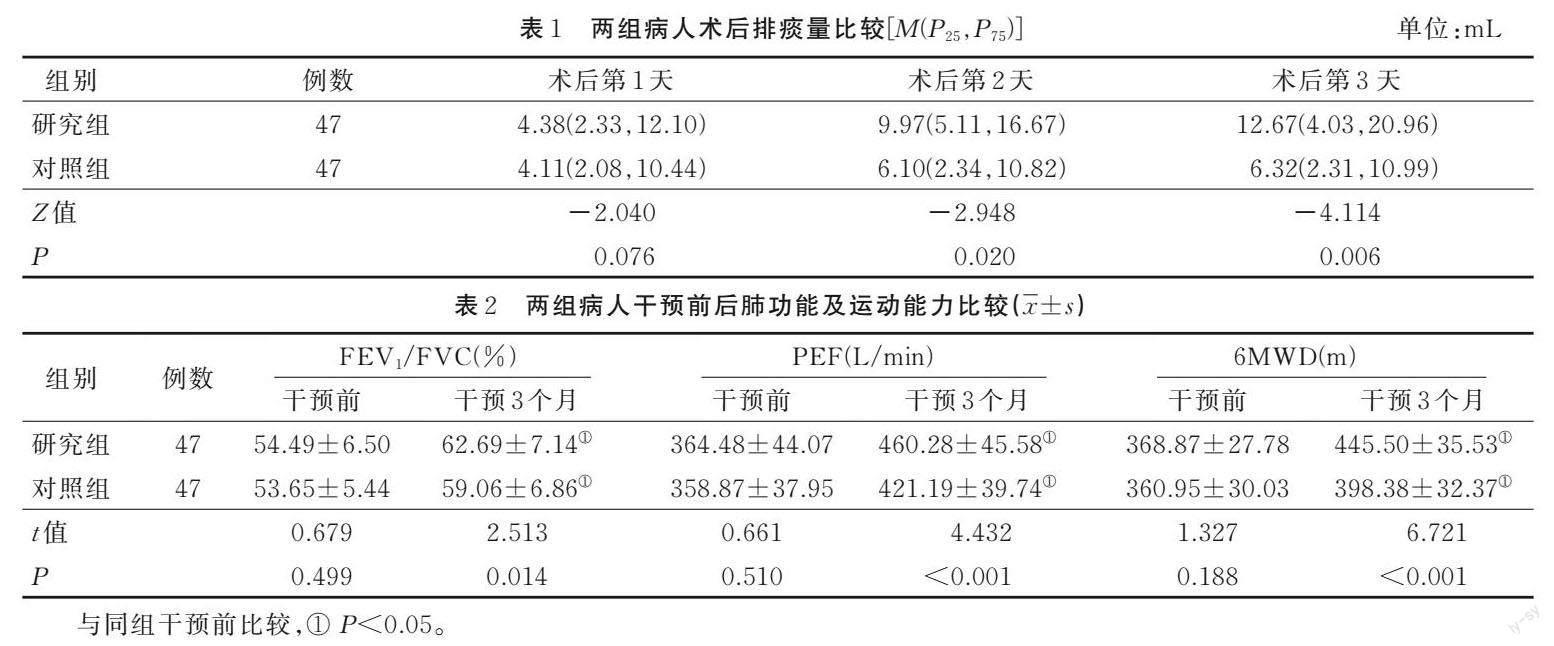
2.1 两组病人术后排痰量比较(见表1)
2.2 两组病人干预前后肺功能及运动能力比较(见表2)
2.3 两组病人术后肺部并发症发生情况比较(见表3)
2.4 两组病人干预前后EORTC QLQ?C30得分比较(见表4)
3 讨论
在全球范围内,肺癌发病率和致死率均位居所有恶性肿瘤首位[13]。肺叶切除术是NSCLC的主要治疗手段,但手术会对病人肺组织形态学和生理学功能造成一定影响,降低病人清除呼吸道分泌物的能力,进而增加术后肺部感染、肺不张等并发症发生风险。早期良好的肺康复可降低术后肺部并发症发生率,促进病人术后肺功能恢复[14]。传统肺康复措施一般为腹式呼吸和叩拍背部等,多由治疗师被动完成,仅能清除大气道分泌物,对远端小气道分泌物的清除能力和术后肺功能恢复作用有限,且叩拍背部可加重病人术后胸部疼痛,从而限制胸廓活动,不利于术后肺功能恢复,而ACBT训练可快速清除大气道及小气道分泌物,减少痰液潴留。
3.1 基于5A模式的分階段ACBT训练可有效减少肺叶切除术后病人痰液潴留 ACBT训练包括呼吸控制、胸部扩张训练、有效用力呼气3个部分,其可快速清除呼吸道分泌物、减少痰液潴留的机制大致有以下方面:①呼吸控制可防止血氧饱和度(SpO2)下降,预防气管痉挛;②胸部扩张训练通过让病人进行主动深吸气活动,可有效减少肺组织塌陷,增加病人肺通气量,松动呼吸道内分泌物,以便咳出;③有效用力呼气时动态等压点从远端移向近端,可促使呼吸道分泌物由远端向近端移动,流向中央大气道,用力张口呼气可将痰液快速排出[15?17]。但肺癌病人多为中老年人,其记忆力下降,动作技巧要领掌握较慢,故分阶段对病人进行加强训练,可提高病人动作技巧娴熟度,增强病人接受程度和自信心。本研究中ACBT训练主要分为3个阶段实施,第1阶段主要目的是让病人了解ACBT训练,第2阶段主要目的是让病人掌握ACBT训练方法,第3阶段主要目的是让病人坚持ACBT训练,增强自信心和训练自主性,分阶段强化ACBT训练可提高ACBT训练的康复效果。
5A模式最早由格拉斯哥等于2003年提出,包括询问、评估、建议、帮助、安排随访5个步骤,基于5A模式的康复训练可为病人行为改变和自我管理提供框架,可通过传授技能改变病人护理行为,提高病人积极性[18]。本研究结果显示,术后第1 天,两组病人排痰量比较差异无统计学意义(P>0.05);术后第2天和第3 天研究组病人排痰量多于对照组(均P<0.05)。提示相较于传统肺康复训练,基于5A模式的分阶段ACBT训练可迅速清理肺叶切除术后病人呼吸道分泌物,有效促进病人排痰,减少痰液潴留,与刘薪[19]研究结果一致。
3.2 基于5A模式的分阶段ACBT训练可有效促进肺叶切除术后病人肺功能和运动能力恢复,提高病人生命质量 肺叶切除后病人肺组织形态学发生改变,肺功能减退,运动能力下降。已有研究显示,Ⅰ期肺癌病人肺叶切除术后的运动能力明显降低,要恢复至术前运动能力80%的水平需要的中位恢复时间为3 d[20]。本研究结果显示,干预3个月后研究组病人FEV1/FVC、PEF及6MWD均大于对照组,研究组病人EORTC QLQ?C30中功能领域和总体健康状况领域得分高于对照组,症状领域及单项测量条目得分低于对照组(均P<0.05)。提示相较于传统肺康复训练,基于5A模式的分阶段ACBT训练可有效促进肺叶切除术后病人肺功能和运动能力恢复,提高病人生命质量,与都菁等[21]研究结果一致。这可能是由于肺叶切除术后肺组织清除分泌物的功能下降,易造成痰液潴留,而痰液潴留又是影响病人肺叶切除术后康复的主要因素之一,基于5A模式的分阶段ACBT训练可以迅速清理肺叶切除术后病人呼吸道分泌物,减少痰液潴留,有助于术后肺功能恢复;此外,5A模式提高了病人自我康复的积极性和主动性,改变了病人护理行为,有助于增强病人克服困难的勇气和自信心,分阶段的康复模式也有助于强化病人ACBT训练的康复效果,病人训练后呼吸变得更加顺畅,舒适度有所提升,运动能力随之改善。
3.3 基于5A模式的分阶段ACBT训练可明显降低肺叶切除术后病人肺部并发症发生率 肺叶切除术后气道黏膜腺体分泌增加,气道阻力增大,病人呼吸肌肌力减弱,不能及时、有效排除痰液,易诱发痰液潴留,引发感染等,肺部并发症发生率为19%~59%[22]。迅速清除呼吸道分泌物可有效预防肺叶切除术后病人肺部并发症发生。本研究结果显示,研究组术后肺部并发症总发生率低于对照组(P<0.05)。提示相较于传统肺康复训练,基于5A模式的分阶段ACBT训练可明显降低肺叶切除术后肺部并发症发生率。这可能是由于基于5A模式的分阶段ACBT训练通过呼吸控制、胸部扩张训练、有效用力呼气可以快速清除大气道和小气道分泌物,降低气道阻力,减少痰液潴留,从而降低术后肺部并发症发生风险。
4 小结
基于5A模式的分阶段ACBT训练可快速清除大气道和小气道分泌物,有效促进病人排痰,减少痰液潴留,降低肺叶切除术后病人肺部并发症发生风险,促进病人术后肺功能和运动能力恢复,提高病人生命质量。但本研究样本量有限,且仅对干预前及干预3个月后的数据进行对比,该康复模式对肺叶切除术病人术后长期的影响仍需进行更长期的跟踪研究以证实。
参考文献:
[1] HUANG F F,PAN B,WU J,et al.Relationship between exposure to PM2.5 and lung cancer incidence and mortality:a meta-analysis[J].Oncotarget,2017,8(26):43322-43331.
[2] GAUDET M A,D'AMICO T A.Thoracoscopic lobectomy for non-small cell lung cancer[J].Surg Oncol Clin N Am,2016,25(3):503-513.
[3] NAKADA T,NODA Y,KATO D,et al.Risk factors and cancer recurrence associated with postoperative complications after thoracoscopic lobectomy for clinical stage I non-small cell lung cancer[J].Thorac Cancer,2019,10(10):1945-1952.
[4] DAS-NEVES-PEREIRA J C,BAGAN P,COIMBRA-ISRAEL A P,et al.Fast-track rehabilitation for lung cancer lobectomy:a five-year experience[J].Eur J Cardiothorac Surg,2009,36(2):383-392.
[5] 杨梅,钟就娣,张俊娥,等.老年肺癌手术患者主动循环呼吸技术训练自信心培养的效果评价[J].中华护理杂志,2018,53(5):523-527.
[6] 刘海娟,徐永伟,杨超,等.主动呼吸循环技术联合有氧运动对于慢性阻塞性肺疾病患者肺功能改善和运动能力的改善作用[J].临床和实验医学杂志,2021,20(16):1753-1756.
[7] 柴文茹,国春花,崔怡,等.呼吸抗阻训练联合主动循环呼吸技术在下颈髓损伤患者护理中的应用[J].中华现代护理杂志,2020,26(19):2574-2578.
[8] 何英,朱蓉,卢蛟蕾.基于自我管理导向的5A护理模式在子宫颈癌患者中的应用[J].中国肿瘤临床与康复,2017,24(3):356-358.
[9] 王丽.中国原发性肺癌诊疗规范(2015年版)[J].中华肿瘤杂志,2016,37(7):433-436.
[10] HEINICKE G,CLAY R,DECATO T W.Six-minute-walk testing[J].Am J Respir Crit Care Med Care Med,2021,204(3):5-6.
[11] LUGG S T,AGOSTINI P J,TIKKA T,et al.Long-term impact of developing a postoperative pulmonary complication after lung surgery[J].Thorax,2016,71(2):171-176.
[12] NOLTE S,LIEGL G,PETERSEN M A,et al.General population normative data for the EORTC QLQ-C30 health-related quality of life questionnaire based on 15 386 persons across 13 European countries,Canada and the Unites States[J].Eur J Cancer,2019,107:153-163.
[13] ZHANG Y,REN J S,HUANG H Y,et al.International trends in lung cancer incidence from 1973 to 2007[J].Cancer Med,2018,7(4):1479-1489.
[14] AGOSTINI P,LUGG S T,ADAMS K,et al.Postoperative pulmonary complications and rehabilitation requirements following lobectomy:a propensity score matched study of patients undergoing video-assisted thoracoscopic surgery versus thoracotomy[J].Interact Cardiovasc Thorac Surg,2017,24(6):931-937.
[15] 鲍克娜,屠春林,蔡亚男,等.主动呼吸循环技术联合多频振动排痰在慢性阻塞性肺疾病急性加重期患者中的应用研究[J].山西医药杂志,2020,49(21):2894-2897.
[16] 何静婷,喻姣花,王思桦.主动呼吸循环技术促进肺癌术后患者肺复张的效果分析[J].临床外科杂志,2018,26(3):208-211.
[17] 叶世贤,周保,苏冠升,等.震荡呼气正压和主动循环呼吸技术治疗慢性气道疾病腺体高分泌的效果及患者偏好研究[J].中国康复医学杂志,2022,37(4):465-469;475.
[18] 柳娜娜,舒玲,刘珊,等.应用5A模式提高慢性阻塞性肺疾病患者自我效能和肺康复依从性[J].中国临床护理,2019,11(2):130-134.
[19] 刘薪.主动呼吸循环技术联合5A模式对肺癌手术患者的康复效果研究[D].长春:吉林大学,2020.
[20] HIMBERT C,KLOSSNER N,COLETTA A M,et al.Exercise and lung cancer surgery:a systematic review of randomized-controlled trials[J].Crit Rev Oncol Hematol,2020,156:103086.
[21] 都菁,邓海波,刘磊,等.主动呼吸循环技术对非小细胞肺癌手术患者心肺功能影响研究[J].护理学报,2021,28(21):71-74.
[22] DE GROOT P M,TRUONG M T,GODOY M C B.Postoperative imaging and complications in resection of lung cancer[J].Semin Ultrasound CT MR,2018,39(3):289-296.
(收稿日期:2022-07-24;修回日期:2022-12-20)
(本文編辑 陈琼)

