基于循证护理的风险预警在脑卒中患者康复中的运用效果
胡玉倩 夏晓燕 陶沙 沈亚玲
脑卒中是一种急性脑血管疾病,是由于脑部血管突然破裂或因血管阻塞导致血液不能流入大脑从而引起脑组织损伤的疾病,包括缺血性脑卒中和出血性卒中,常见的临床表现为脑部症状及肢体运动功能障碍、吞咽功能障碍、语言功能障碍等,常合并其他基础疾病,患者因病程长、治疗费用高、生活不能自理等给自身及家庭带来沉重负担与痛苦[1]。近年来,脑卒中发病率趋于年轻化,全球病死率和致残率分别居于第二位和第一位,也是我国成人致死、致残的首位病因。有研究显示,全球脑卒中的患病率在逐年增加,预测2030 年我国脑卒中的发生率将比2010 年增加约50%[2]。2017 年世界卫生组织(WHO)强调为社会提供高质量康复服务工作,2016 年中华人民共和国卫生健康委员会下发的《医院卒中中心建设与管理指导原则》中则对脑卒中要求开展早期康复治疗,提高生活质量,促进患者回归社会与家庭[3]。临床大量研究证明,患者病情稳定后进行早期康复,对患者的肢体功能、语言认知、吞咽等功能障碍会有所改善。但临床康复中也会发生跌倒、心理抑郁或焦虑、窒息及感染等风险[4]。为在临床中减少此类情况,本研究探讨基于循证护理的风险预警在脑卒中患者康复治疗中的应用效果。
1 对象与方法
1.1 研究对象
选取医院2020 年3 月—2022 年2 月收治的90例脑卒中康复患者作为研究对象,将2020 年3 月—2021 年2 月收治的45 例患者设为对照组,男25 例,女20 例;年龄49~80 岁,平均年龄65.11±4.57 岁;卒中类型:出血性脑卒中19 例,梗死性脑卒中26例。将2021 年3 月—2022 年2 月收治的45 例设为观察组。男27 例,女18 例;年龄48~79 岁,平均年龄64.92±5.31 岁,卒中类型:出血性脑卒中17 例,梗死性脑卒中28 例。两组患者一般资料经比较差异无统计学意义(P>0.05)。本研究提交医院伦理委员会备案批准。
1.2 纳入与排除条件
纳入条件:符合首发脑卒中的诊断标准;年龄≥18 岁且≤80 周岁;意识清楚;患者及家属自愿参与研究,均签署知情同意书。排除条件:不符合首发脑卒中的诊断标准,合并严重的心肺功能障碍性疾病。
1.3 护理方法
1.3.1 对照组 采用常规护理,具体内容如下:①吞咽康复。观察患者洼田饮水试验结果,辅助喂食中进行安全教育,对患者进行吞咽训练,包括口腔及舌肌训练,观察有无喉运动、重复吞咽、吞咽时喘鸣及喉功能。②运动康复。保持偏瘫侧肢体的功能位,同时床上卧位被动更换;双侧肢体关节被动活动,逐步过渡到主动翻身、床边支撑坐位,床边支撑站立与行走训练等。③饮食与营养。通过洼田饮水试验后从少量流质逐渐过渡到半流质、软饭,以优质蛋白、高膳食纤维为主,每日脂肪摄入<25 g,每日盐摄入量<6 g 为宜。④心理疏导。评估患者心理状态,判断有无抑郁与焦虑的症状,观察患者睡眠时间与质量,协同家属共同关心患者,做好基础护理,让患者舒适与安心,增强康复信心。
1.3.2 观察组 在对照组基础上采用基于循证护理的风险预警,具体内容如下。
(1)建立风险预警团队:团队成员由副主任医师2 名、康复师4 名、康复护士4 名、护理科研指导老师1 名组成,科主任和护士长分别担任组长与副组长。团队成员承担收集患者康复流程与环节中存在的风险因素、梳理相关流程与应急预案、查阅文献与实证、制订康复方案等职责,由团队中专人录入并核对研究对象的观察数据。由组长与副组长组织队员讨论并制订各类评估表格、质量标准;组织关键环节应急预案演练及效果评价并提出改进方案。
(2)收集风险因素:采取头脑风暴的方式,全员参与。对患者吞咽、肢体运动、语言与认知、心理、肺功能等功能康复的操作流程、评估标准、风险因素与预警措施等关键环节进行梳理与分析,并列出存在的风险因素、主要的失效因素。
(3)查阅文献,实证关键环节:①确定循证数据库来源。在科研老师的指导下,检索中国生物医学、JBI 循证卫生保健数据库、OVID 循证数据库等中英文文献。②纳入检索文献。包括指南、专家共识、证据和系统分析汇总等,文献中对脑卒中康复与风险预警临床实践相关检索信息不全、未经汉化的国外指南予以排除。③检索中英文关键词。中文关键词包括“脑卒中”“急性脑卒中早期康复”“康复护理”“分级康复”“康复评估”“风险预警”“深静脉血栓”“压力性损伤”“跌倒”“循证护理”“实证医学”等。英文关键词包括“Stroke”“early rehabilitation of acute stroke”“rehabilitation nursing”“graded rehabilitation”“rehabilitation assessment”“risk warning”“deep vein thrombosis”“pressure injury”“fall”“evidencebased nursing”“empirical medicine”, etc。④文献评价。采用 AMSTAR 系统对系统类文献进行质量评价,对专家共识类研究的真实性评价采用2016 版澳大利亚 JBI 循证卫生保健中心的评价工具,实证汇总的评价则要追溯原始文献进行评价。⑤检索结果。在科研老师指正下,护理研究人员共检索筛查符合脑卒中康复风险预警相关文献12 篇、脑卒中康复循证护理文献16 篇,其中指南类文献6 篇、专家共识类文献4 篇、评价与实证汇总文献18 篇。
(4)吞咽功能分级康复:采用经实证的吞咽康复操及进食训练。用标准吞咽功能评估表(SSA)评分,根据评估结果采取分级康复,①评分32~46分为高风险患者,除了采用牵拉舌肌面部按摩及空吞法等被动运动外,还需采用45°半卧位胃管注入流质饮食。②评分26~31 分为中风险患者,康复重点包括舌肌在口腔内与口腔外的运动,具体包括舌肌运动,从左右、上下、伸出和回缩等运动,训练时间为餐后2 h,每日3 次,每次5~10 min,每个动作保持5~10 s,逐步过渡到卷舌、绕舌、压舌等,并配以按摩,从人中处推向两侧面颊,刺激口腔周围肌肉,增加肌肉质量;口形训练,从闭口微笑到开口露牙训练,再到鼓腮和缩唇、扣齿动作;发音训练,从单音节开始,以p、b、d、t等清浊辅音相结合,配合声调训练,以发音带动口腔变化。③评分18~25 分为低风险患者 ,根据康复计划有序进行,对康复动作注意纠偏与指导,注意保持舌肌运动的协调性。④进食训练。主要针对吞咽中风险、低风险患者进行进食训练。吞咽低风险患者取坐位进餐,进餐时间固定,缓慢咀嚼,进餐时注意力集中,进餐后保持坐位至少30 min,避免反流误吸。吞咽中风险患者用冰水棉签刺激口腔4 个特定位置,刺激患者对食物的感知觉;制作宜吞咽(稍稠的糊状的食物),每口必须确认吞咽后方可进食下一口,吞咽后还需做空吞咽动作,进餐时间维持在20~30 min,使用固定餐具,以便于形成习惯性刺激,训练完成后保持口腔清洁。吞咽康复训练要注意循序渐进,以免患者第1 次失败后失去康复信心,影响康复效果。
(5)运动功能分级康复:一级康复运用于脑卒中早期急性期,二级康复运用于恢复期,三级康复运用于家庭和社区,常用康复治疗包括物理治疗和作业治疗。
1)一级康复:①物理治疗。包括物理因子治疗和运动治疗。肌电生物反馈、神经肌肉电刺激、生物反馈治疗等都属于物理因子治疗。肌电生物反馈结合传统治疗可着重于日常生活能力改善,治疗重点是手部肌力、细微运动控制能力。生物反馈治疗改善下肢肌力,重点部位踝关节周围肌肉张力及协调,控制速度与步距。神经肌肉电刺激用于肩手综合征的改善是Ⅱ级推荐,B 级证据。每次30 min,每周5 次,总时长维持在4~6 周,必要时延长至8 周。良肢位摆放和等速肌力训练为运动治疗,是重点治疗项目,根据患者的恢复情况对应选择30°/s、60°/s、120°/s 的角速度进行等速训练,每日每个角速度训练 5~10 次,采用进阶式抗阻训练和肌肉力量强化锻炼,挛缩风险较大的患者关节活动以肌肉保持等长收缩为主的形式。脑卒中患者运用运动治疗中的起立床训练是强化患者下肢肌肉力量的主要方法之一,结合功能性电刺激治疗起到促进患者直立、步行、改善步态的作用。同时辅助神经生理疗法中的Bobath 技术、Brunnstrom 分期训练技术、Rood 技术等对病灶周围组织进行刺激,提高患者的运动感知及协调平衡性。②作业治疗。包括疾病与康复知识的认知教育、日常生活能力训练和躯体运动训练。结合患者个体教育水平对患者进行脑卒中知识、康复计划、康复配合注意事项等教育,通过运动再学习技术、任务导向性训练、减重步行训练、平衡训练、功能自行车等强化躯体康复。在早期康复中注意密切观察患者的病情变化,避免出现意外损害。生活能力训练先从在他人辅助下进餐、基本卫生、穿衣、排泄管理、移动等开始,每次10~15 min,每天2 次,每周5 d,再逐步过渡到独立自主完成上述项目。
2)二级康复:运动康复中的肌力训练、牵伸训练、关节活动度训练是主要训练项目,主要是患者平衡功能强化训练内容,肩关节的训练强度从60%关节活动度逐步扩大到80%,采用起立床(角度30°、60°)加强对关节肌腱强直挛缩的预防性训练和患侧肢体负重训练,同时可防止患者出现直立性低血压。其他物理治疗、作业治疗与一级康复相同,频率、治疗时间可适当延长。
3)三级康复:完成一级、二级康复后转入社区进行三级康复,定期进行随访或远程评价,为终身康复阶段。
(6)并发症预警:①深静脉血栓。对脑卒中患者采用内科血栓风险评估量表进行下肢深静脉血栓风险评分。评分≤3 分者,将患者头部抬高至15°~30°,呈低半卧位状态,按摩下肢,观察记录患肢的周径、颜色、皮温及疼痛,指导患者每日饮水量≥1500 ml,从远端向近端进行肢体按摩,每日3~4 次,每次15~30 min,配合踝、膝关节的屈伸运动;评分≥4 分者,配合使用加压弹力袜或气压泵治疗,监测皮温、肤色、末梢血运,观察有无肿胀和疼痛,使用抗凝药物干预时注意观察患者有无出血现象。②跌倒。定期进行跌倒评估,使用成人跌倒/坠床危险因素评估量表,评分<25 分为低风险,25~45 分为中度风险,≥45 分为高风险。对跌倒评估结果为中度风险、高风险的患者在运动康复时强化肌肉质量与抗阻、耐力训练,根据患者的兴趣爱好增加太极、八段锦等训练,提高平衡协调与行走能力。在病情允许下增加核心肌群(腰椎、骨盆、髋关节)训练, 以提高肌肉力量传递与控制能力,确保患者在平衡与移动中有效预防跌倒。
1.4 观察指标
(1)吞咽功能:采用洼田饮水试验观察两组患者干预6 个月后吞咽功能[5],患者坐位饮完温开水30 ml,观察饮用时间长短及有无呛咳。评估分Ⅰ级~Ⅴ级,判断标准,Ⅰ级,1 次饮完且无呛咳;Ⅱ级,分2 次或以上饮完,无呛咳;Ⅲ级,1 次饮完但有呛咳;Ⅳ级,2 次以上饮下且呛咳;Ⅴ级,饮用全程明显有困难,呛咳明显。
(2)神经功能:采用美国国立卫生研究院卒中量表(NIHSS)对两组患者干预前、干预6 个月后的神经功能进行比较,共计14 个条目 ,总分0~42 分,≥15 分表示存在神经功能损伤,得分与神经受损程度呈正相关[6]。
(3)运动功能:采用Fugl-Meyer 运动功能评定量表评定干预前、干预6 个月后上肢和下肢功能。满分100 分,上肢运动66 分,下肢运动34 分。评定标准为严重运动功能障碍<50 分,重度运动功能障碍51~84 分,中度运动功能障碍85~95 分,轻度运动功能障碍96~99分。得分与运动功能呈正相关[7]。
(4)并发症:对两组患者的深静脉血栓(DVT)、肺部感染、跌倒、压力性损伤等并发症发生率进行比较。
(5)康复依从性:采用自制依从性调查表评价两组患者的康复依从性,包括认知教育、康复时间、完成项目、康复效果4 个维度,共计20 个条目,分值1~5 分,满分100 分,≥85 分为依从性好,70~84 分为依从性一般,70 分为依从性差。
(6)生活质量:采用脑卒中专用生活质量量表(SS-QOL)对两组患者干预前、干预6 个月后的生活质量进行比较,共12 个维度49 个条目,分值范围1~5 分,总分49~245 分,得分与生活质量呈正相关[8]。
1.5 数据分析方法
采用SPSS 22.0 统计学软件进行数据分析,计数资料计算百分率,组间率的比较采用χ2检验;计量资料以“均数±标准差”表示,方差齐时组间均数比较采用t检验,方差不齐时组间均数比较采用t’检验;等级资料组间构成比较采用秩和检验。以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组患者吞咽功能比较
观察组患者的吞咽功能优于对照组,差异有统计学意义(P<0.05),见表1。
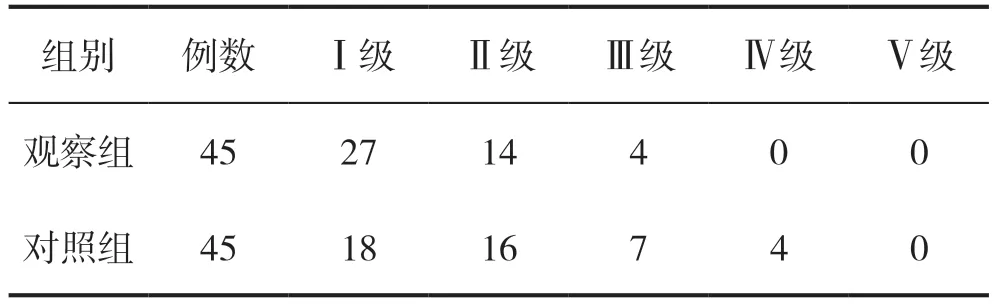
表1 两组患者吞咽功能比较
2.2 干预前、干预6 个月后两组患者NIHSS 评分比较
干预前两组患者NIHSS 评分比较差异无统计学意义(P>0.05),干预6 个月后观察组患者NIHSS评分低于对照组,差异有统计学意义(P0.05),见表2。
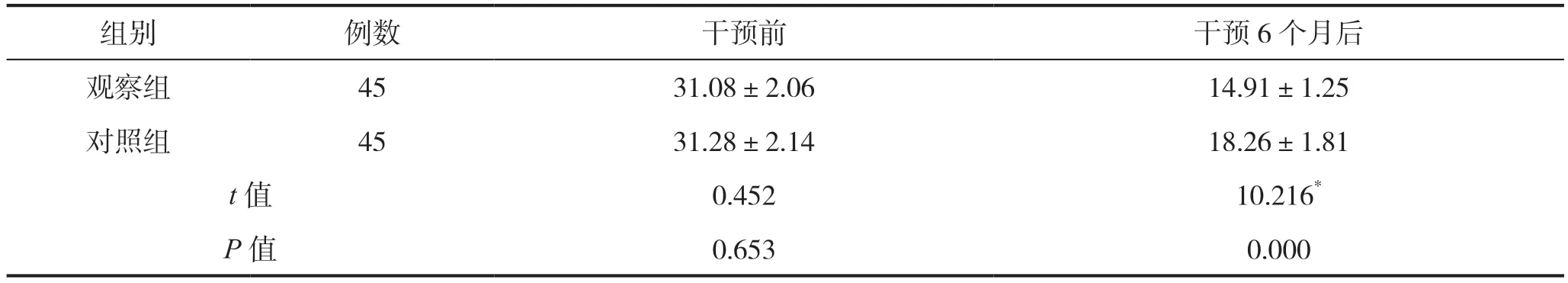
表2 干预前、干预6 个月后两组患者NIHSS 评分比较(分)
2.3 干预前、干预6 个月后两组患者运动功能评分比较
干预前两组患者运动功能评分比较差异无统计学意义(P>0.05);干预6 个月后观察组运动功能评分高于对照组,差异有统计学意义(P<0.05),见表3。

表3 干预前、干预6 个月后两组患者运动功能评分比较(分)
2.4 两组患者并发症发生率比较
干预后观察组的并发症发生率低于对照组,差异有统计学意义(P<0.05),见表4。
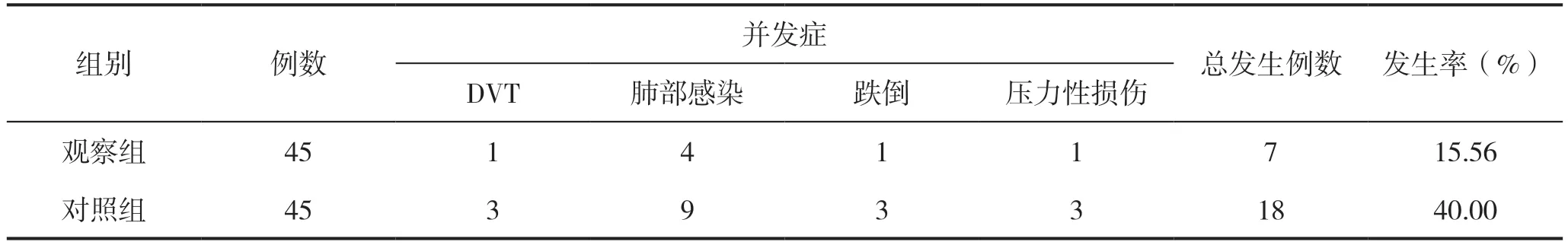
表4 两组患者并发症发生率比较
2.5 两组患者康复治疗依从性比较
观察组患者康复治疗依从性优于对照组,差异有统计学意义(P<0.05),见表5。

表5 两组患者康复治疗依从性比较
2.6 干预前、干预6 个月后两组患者生活质量评分比较
干预前两组患者生活质量评分比较差异无统计学意义(P>0.05);干预6 个月后观察组患者生活质量评分高于对照组,差异有统计学意义(P<0.05),见表6。

表6 干预前、干预6 个月后两组患者生活质量评分比较(分)
3 讨论
有研究数据显示,全球每年脑卒中新发病例呈逐年上升的趋势,死亡病例占总死亡病例的11.6% ,已成为全球人类第二大死因。我国每年脑卒中新发病例在400 万左右,患病总数接近3000 万例[9]。脑卒中高致死率及高致残率不仅消耗有限的医疗资源,同时也给家庭带来了沉重的负担,也增加了整个社会层面上的负担[10]。我国建立的脑卒中康复治疗网络,包括早期、恢复期、慢性稳定期三级康复[11]。有实证表明,急性脑血管病三级康复网络的建立可改善脑卒中患者运动功能和生活能力,促进患者回归社会,提高患者生活质量[12]。脑卒中的康复治疗已被中国脑血管病临床管理指南推荐为脑卒中患者终身治疗的Ⅰ级推荐、A 级证据,成为脑卒中治疗中的关键环节[13]。而脑卒中患者的吞咽功能障碍、神经缺损及运动功能障碍的严重程度不仅成为影响康复效果和康复计划的进展实施的重要因素,也是发生脑卒中并发症的高危因素[14]。三级康复的循证护理及风险预警监测对脑卒中患者功能恢复、防止并发症的发生、提高生活质量有着重要的意义。
3.1 基于循证护理的风险预警有利于减少呛咳,改善吞咽功能
脑卒中患者的常见症状为失语、偏瘫、吞咽障碍,吞咽障碍可引起摄食、饮水障碍,机体水分、营养素及热量摄入不足,极易出现不同程度的营养不良、电解质紊乱酸碱失衡等现象。同时,因呛咳误吸导致气道梗阻及肺部感染也会延长患者的住院时间。吞咽障碍不仅威胁着脑卒中患者的生命安全,也严重影响神经肌肉功能康复所需的营养支持[15]。且静脉营养治疗费用高,大多数患者的经济状况难以长期承受。为此,解决经消化道营养支持是保证患者整体营养需求的重要路径。因此对脑卒中患者进行吞咽功能标准评估与康复训练成为整个康复周期重要的环节[16]。蒋碧微等[17]采用循证护理对急性脑卒中吞咽障碍患者早期康复过程敏感指标的研究中指出,患者入院4 h 内进行评估,对建立规范科学的康复护理方案起到关键的作用。临床实证研究表明[18],在脑卒中吞咽障碍患者康复训练研究中通过对吞咽障碍患者误吸风险分级评估,分别对高风险、中风险、低风险3 个级别的患者采取口腔康复操和吞咽功能循序渐进地训练,可有效降低脑卒中吞咽功能障碍患者发生呛咳、误吸及肺部感染的风险。本研究中观察组患者的吞咽功能优于对照组,差异有统计学意义。需要注意的是因患者在吞咽功能康复训练的过程中,进食常常少量多餐,在非正常工作时段时,经验较少的护士因缺乏患者吞咽风险预警的监测与处理能力,需要在循证预警护理团队成员指导下操作。
3.2 基于循证护理的风险预警有利于改善神经功能损伤和运动功能,识别风险,降低并发症发生率
脑卒中患者因神经功能损害,会出现肢体运动感觉功能缺失,从而导致肢体瘫痪。2011 年中华人民共和国卫生健康委员会提出了三级康复服务体系,中国脑血管病临床管理指南(节选版)—卒中康复管理明确指出脑卒中三级康复规范治疗可改善神经功能损害和患者躯体运动感知功能,提高日常生活能力和生活质量。脑卒中三级康复包括一级(早期急性期)康复,二级(恢复期)康复,三级(稳定期)康复[13]。本研究中康复训练重点为手部动作、肩关节、下肢肌力、平衡协调、步速与步距、日常生活能力等。肌电生物反馈结合传统治疗改善手部细微动作;生物反馈改善下肢肌力、协调与平衡,步速与步距等;神经肌肉电刺激重点改善肩手关节活动度;运动治疗包括良肢位摆放、等速肌力训练、进阶式抗阻训练、起立床训练等,强化锻炼肌肉力量及改善步态。神经发育技术增加患者的运动感知及协调平衡性。康复认知教育和日常生活能力训练相结合,通过作业式训练强化躯体功能康复。金静芬等[19]在脑卒中患者早期运动康复护理方案构建的研究中提出脑卒中康复应由易到难、由粗到细,训练内容由卧位到坐位再到站立位,通过运动功能训练与神经功能评估可促进血管新生,改善脑组织血液循环,保护血脑屏障,从而获得更好的运动功能。本研究中两组患者的神经功能恢复、运动功能评分比较差异有统计学意义。患者治疗与康复中易有DVT、跌倒、感染、压力性损伤等并发症的风险,康复全程中应加强对并发症的预警监测与风险评估,根据风险等级采取规范康复护理,可有效避免并发症的发生,使患者康复计划顺利完成[20]。武美茹等[21]在研究中提出采用三级审核模式对脑卒中患者跌倒、压力性损伤风险预警及周立红等[22]对脑卒中患者下肢深静脉血栓风险预防,这两位学者的研究均有效减少了风险事件的发生。本研究对脑卒中患者采取并发症预警监测与风险评估,针对不同风险等级采取循证护理,结果显示观察组并发症的发生率低于对照组,差异有统计学意义。
3.3 基于循证护理的风险预警有利于提高患者三级康复的依从性,提高患者的生活质量
脑卒中患者因偏瘫、语言功能障碍及吞咽功能障碍,对患者日常生活能力及生活质量均有较大的影响,因此,患者常伴有负性情绪,出现焦虑、抑郁症状,在康复期会表现为康复抵触、康复失效等,对患者的整个康复计划与进程均会产生负面影响。因此,康复团队在做好早期及恢复期康复治疗的同时,对患者心理状态适时进行评估与观察,及时预警负性情绪,对患者及家属进行心理疏导、康复认知教育,引导其负性情绪的释放,指导家属协同参与康复计划的实施、效果评价,让患者与家属看到在一级康复、二级康复过程中患者的吞咽功能、躯体移动与运动功能的正性变化,从而增强患者的康复自信心,使其激发出正向情绪,提高治疗依从性。配合康复团队顺利完成一、二级康复后进入三级康复(家庭或社区),提高患者生活质量及回归社会的能力。本研究观察组患者生活质量评分高于对照组,差异具有统计学意义。
综上所述,在脑卒中患者康复中实施基于循证护理的风险预警,有利于识别风险与预警监测,降低DVT、跌倒、压力性损伤及感染等并发症发生率,改善吞咽功能、神经功能和运动功能,增加患者对三级康复的依从性,提高生活质量。本研究因样本量少、对家庭与社区中康复实施缺乏实时评估与纠偏、干预后随访评价数据采集难度等因素,易对研究结果产生偏差。因此,在临床广泛推广存在局限性,今后将在后续的研究中扩大样本量,以提高研究的严谨性。

