女童中枢性性早熟预测模型的建立及评价*
汤陈璐,马世奇,李 章,陈春莉,束 进
镇江市第四人民医院儿科,江苏镇江 212001
性早熟指儿童青春期前出现身体与年龄不相适应的生理现象,性早熟儿童相较于同龄儿童身高突长、性征及生殖器官发育趋向成熟,近些年随社会、环境等因素影响,其患病率呈逐年增长趋势,已成为常见儿童内分泌疾病之一[1-2]。根据发病机制可将性早熟分为外周性性早熟和中枢性性早熟(CPP),其中女童性早熟约80%为CPP[3]。单纯乳房早发育(IPT)与CPP早期症状均为8岁前乳房发育,IPT无其他性发育征象,只需要密切随访,不用特殊干预[4],而CPP是以青春期骨龄快速成熟、生长加速、发育提前为特征的疾病,心智未成熟前过早出现第二性征可能引起儿童焦虑、自卑、恐惧等,甚至可带来严重精神负担及社会问题[5]。因此,早期准确鉴别诊断CPP与IPT至关重要。本研究分析实验室指标、超声参数特征及相关临床因素与CPP的关系,并构建CPP预测模型,旨在为临床更有效地防治性早熟提供参考依据。现报道如下。
1 资料与方法
1.1一般资料 本研究获得患者知情同意并经本院伦理委员会审核批准。对2020年1月至2022年4月就诊于本院的103例性早熟女童临床资料进行回顾性分析,将其分为IPT组(62例)和CPP组(41例)。纳入标准:CPP组经骨龄检测、MRI或B超检查证实,符合《中枢性性早熟诊断与治疗共识(2015)》[6]中CPP诊断标准,出现腋毛、阴毛生长及乳房发育;IPT组除乳房发育外未出现其他第二性征,实际年龄与骨龄相当或相差≤1岁。排除标准:语言、智力及感觉功能障碍;特殊药物应用史或慢性病史;第二性征发育次序异常;外源性或肾上腺造成的外周性性早熟;存在影响下丘脑-垂体-性腺轴(HPG)的器质性疾病。IPT组年龄3岁10个月至8岁,平均(6.05±0.87)岁;CPP组年龄4岁2个月至8岁,平均(6.21±0.76)岁。两组年龄比较,差异无统计学意义(P>0.05)。
1.2方法
1.2.1基线资料收集 查阅病历,收集并记录两组年龄、身高、骨龄、体重、母亲初潮年龄、喂养方式,以及是否经常服用激素类食品、海产品饮食、营养滋补品(≤1次/周为偶尔,>1次/周为经常)。
1.2.2实验室指标检测 (1)性激素检测:抽血前1 d禁止剧烈运动,戈那瑞林注射前及注射后30、60、90 min空腹采集两组血液标本2 mL,分离血清,采用全自动化学发光免疫分析仪(德国西门子ADVIA Centaur CP)及配套试剂盒测定促卵泡激素(FSH)、黄体生成素(LH)峰值。(2)血清胰岛素样生长因子-1(IGF-1)、胰岛素生长因子结合蛋白(IGFBP-3)及25羟维生素D[25-(OH)D]检测:抽取两组空腹静脉血2 mL,静置30 min,离心(3 000 r/min,10 min),分离血清,采用全自动免疫分析仪(德国西门子Immulite 2000)及配套试剂盒检测血清IGF-1、IGFBP-3、25-(OH)D水平。
1.2.2超声检查 仪器:超声诊断仪(飞利浦iu22型),充盈膀胱,仰卧位,探头频率7.5 MHz,于下腹正中耻骨联合上方观察内生殖器,测量卵泡横径、卵巢横径、纵径及子宫厚度,长径、宽径,记录直径>4 mm卵泡数,并计算子宫容积和卵巢容积,子宫容积=1/2×长径×宽径×子宫厚度,卵巢容积=1/2×横径2×纵径。
1.3观察指标 (1)比较两组基线资料、超声参数及血清FSH、LH、IGF-1、IGFBP-3、25-(OH)D水平。(2)分析CPP发生的影响因素。(3)构建预测模型并评价。(4)绘制受试者工作特征(ROC)曲线,分析预测模型对CPP的预测价值。
2 结 果
2.1两组基线资料、超声参数及血清FSH、LH、IGF-1、IGFBP-3、25-(OH)D水平比较 两组年龄、身高、骨龄、体重、母亲初潮年龄、喂养方式、海产品饮食情况及FSH峰值、血清IGFBP-3水平比较,差异无统计学意义(P>0.05);CPP组激素类食品饮食、营养滋补品饮食情况、子宫容积、卵巢容积、>4 mm卵泡数、LH峰值及血清IGF-1、25-(OH)D水平与IPT组比较,差异均有统计学意义(P<0.05)。见表1。
2.2CPP发生的多因素分析 以CPP为因变量(赋值:是=1,否=0),表1中差异有统计学意义的项目为自变量进行多因素分析。激素类食品饮食、营养滋补品饮食赋值:经常=1,偶尔=0;子宫容积、卵巢容积、>4 mm卵泡数、LH峰值、IGF-1、25-(OH)D赋值:以均值为界,<均值=1,≥均值=2。将各因素纳入Logistic回归模型,结果显示,激素类食品饮食、营养滋补品饮食、子宫容积、卵巢容积、>4 mm卵泡数、LH峰值、血清IGF-1、25-(OH)D水平均为CPP的影响因素(P<0.05)。见表2。
表1 两组基线资料、超声参数及血清FSH、LH、IGF-1、IGFBP-3、25-(OH)D水平比较或n(%)]
2.3构建预测模型并评价 将上述因素纳入Logistic回归分析,构建回归模型:Logit(P)=-12.857+激素类食品饮食×0.423+营养滋补品饮食×0.530+子宫容积×0.971+卵巢容积×0.885+>4 mm卵泡数×0.772+LH峰值×1.145+IGF-1×0.736-25-(OH)D×0.681。对CPP的Logistic回归诊断模型进行评价,似然比χ2=142.58,df=11,P<0.001,即模型建立有统计学意义;Waldχ2=131.64,df=7,P<0.001,即回归方程的系数差异有统计学意义,提示Logistic多因素回归诊断模型构建有效。Hosmer-Lemeshow拟合优度检验显示模型拟合效果较好,χ2=6.435,df=6,P=0.512。
2.4模型对CPP的预测价值 采用Logistic回归模型统计分析数据,得到CPP的诊断概率Logit(P)。按照诊断概率Logit(P)绘制预测CPP的ROC曲线,当Logit(P)>0.5时,AUC为0.859(95%CI:0.814~0.905),诊断灵敏度为70.92%,特异度为84.16%。
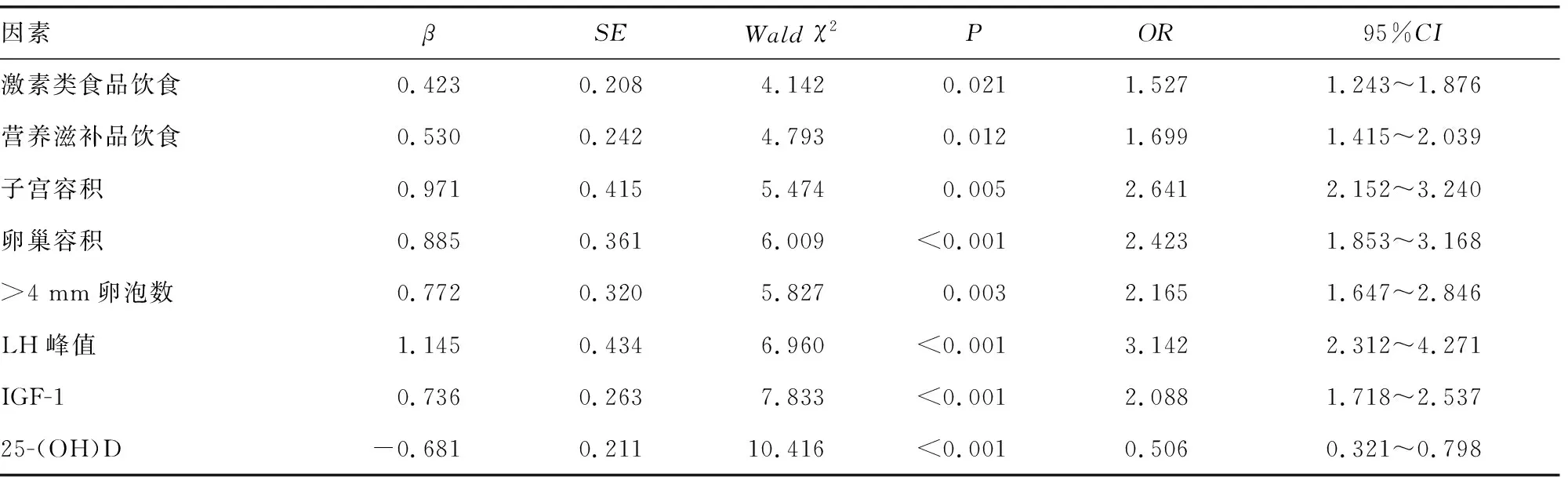
表2 CPP发生的多因素分析
3 讨 论
目前CPP与IPT发生机制仍未完全明确,已有研究表明其与遗传、环境、地域、营养结构等关系密切[7]。CPP与IPT治疗及预后明显不同,IPT早期基本不需要治疗,随访即可,而CPP需予以促性腺激素释放激素(GnRH)类似物治疗,推迟初潮,抑制过早发育[8]。因此,积极探究各因素与CPP、IPT的相关性,早期制订针对性治疗、预防措施有助于降低性早熟的危害。
超声是一种方便易行的影像学诊断技术,能避免脂肪组织影响,准确呈现女性内生殖器及乳腺结构、大小。有研究表明,利用盆腔超声观测子宫、卵巢大小与容积,能间接判断HPG轴是否活跃和启动,有效鉴别CPP与IPT[9]。本研究发现,CPP组子宫容积、卵巢容积、>4 mm卵泡数高于IPT组,与上述研究一致,提示超声观测子宫、卵巢容积与>4 mm卵泡数可作为一种有效的CPP和IPT鉴别手段。本研究还发现,经常服用激素类食品、营养滋补品与CPP发生有关。分析认为,经常食用营养滋补品、激素类食品,如蜂王浆、牛初乳、燕窝、人参及快餐食品、反季节蔬果、人工饲养的鸡、甲鱼等,易造成儿童营养过剩,脂肪过多,加速性腺激素及脂肪细胞瘦素分泌,破坏性腺激素平衡,促进性早熟,并且营养滋补品、激素类食品中促早熟物质经食物链蓄积可能影响HPG轴活性,从而导致性早熟[10]。
人类生殖功能维持及发育受HPG轴控制,其控制GnRH通过脉冲方式作用于垂体,介导垂体LH、FSH的合成及分泌,LH、FSH再刺激性腺,促进性激素合成,作用于靶器官,产生生物学效应[11-12]。随着儿童身体不断发育,GnRH脉冲式分泌,促进LH、FSH释放,一般青春期前主要为FSH水平升高,而青春期主要为LH水平升高[13]。LH/FSH>1时,完全启动HPG轴中枢调控,性激素水平增加[14-15]。本研究CPP女童LH峰值高于IPT女童,而二者FSH峰值差异无统计学意义(P>0.05)。分析认为CPP儿童的HPG轴启动,外源性GnRH注射后FSH、LS水平均升高,且主要为LH水平升高,而IPT儿童因HPG轴未启动,故无LH水平显著升高表现。因此检测LH峰值对鉴别诊断CPP、IPT有积极意义。IGF-1是一种刺激软骨细胞、成骨细胞增殖、分裂的重要因子,研究认为HPG轴与IGF-1系统有明显相互作用[16]。另有研究指出,维生素D能一定程度调节生殖功能,其状态和月经初潮时间有关[17]。本研究结果显示,CPP女童IGF-1水平高于IPT女童,25-(OH)D水平低于IPT女童。分析认为,女童表现为CPP时已提前激活启动HPG轴,致使生长激素分泌异常,从而刺激生长激素IGF轴,增加IGF-1水平[18]。25-(OH)D是维生素D循环过程中主要表达形式,既往研究证实,维生素D受体不仅广泛分布于肾脏、肠道等人体组织细胞,还存在于大脑垂体、男性睾丸、女性卵巢与子宫中,影响HPG轴激素调节及分泌[19]。因此,检测IGF-1、25-(OH)D能为临床鉴别诊断CPP、IPT提供一定指导。
PAN等[20]学者通过机器学习算法构建了诊断预测CPP的random forest模型和XGBoost模型,纳入了LH、FSH、IGF-1等19个预测因子。多个预测因子虽能为模型预测价值提供保障,但也带来了一定不便,其他学者也难以验证该模型。除上述定量预测因子外,临床中如经常服用营养滋补品、激素类食品等,也极易诱发性早熟。由此本研究根据常规Logistic统计方法并综合临床实际因素建立多因素预测模型:Logit(P)=-12.857+激素类食品饮食×0.423+营养滋补品饮食×0.530+子宫容积×0.971+卵巢容积×0.885+>4 mm卵泡数×0.772+LH峰值×1.145+IGF-1×0.736-25-(OH)D×0.681,AUC为0.859,诊断灵敏度、特异度分别为70.92%、84.16%。本研究结果表明,实验室指标、超声参数特征结合临床因素对CPP具有较高预测价值,有利于临床及早决策,如避免使用含激素类食品或药物,调整饮食习惯,减少营养滋补品摄入,从而避免CPP发生。
综上所述,实验室指标、超声参数特征及相关临床因素均可作为CPP预测因子,据此构建的Logistic回归模型对其诊断价值较高,能为临床早期决策提供一定指导。但是本研究属于单中心、小样本研究,可能使参数预测不稳定,且临床因素为回顾性调查,准确性可能存在偏差,之后仍需选择准确的临床因素评估方法,进行大样本、前瞻性研究,从而明确CPP与膳食结构的因果关系,以更好地预防CPP。

