重症急性胰腺炎病人静脉输液管理的循证护理实践
杨雪梅,吴光柳,刘 芳,刘慧梅,施灼芬,李美仙
昆明医科大学第二附属医院,云南 650101
重症急性胰腺炎(severe acute pancreatitis,SAP)是一种常见的急腹症,其病情重而凶险,预后差,胰腺坏死、坏死感染的病死率分别为10%和30%[1]。静脉输液是SAP重要的治疗途径,主要用于抗休克、抗感染、液体复苏等治疗中,需要输注的液体量大,种类繁多,治疗周期长,部分液体对血管刺激性大。有研究指出,对这类病人进行输液管理可能对降低死亡和主要发病风险具有重要意义[2]。静脉输液管理是指对输液的总量、种类、顺序、速度等进行调整和控制[3-4],是危重病人成功治疗的基础。但目前SAP病人静脉输液管理大多依据医护人员的临床经验,缺乏高等级证据支持,管理效果未见明显改善。基于此,本研究采用复旦大学Joanna Briggs Institute(JBI)循证护理中心的循证应用模式,将SAP病人静脉输液管理的最佳实践证据应用于临床,取得较满意效果。现报道如下。
1 资料与方法
1.1 一般资料
采用整群抽样的方法纳入本病区25名护士,均为女性,年龄22~51(34.44±9.06)岁。采用便利抽样法,选取在昆明市某三级甲等医院肝胆胰外科住院符合纳入标准的72例SAP病人为研究对象。纳入标准:SAP的诊断符合《中国急性胰腺炎诊治指南(2021)》诊断及分级标准[1]。排除标准:妊娠期病人;需要外科手术干预的胆源性胰腺炎病人;合并严重心、脑、肝、肾、呼吸系统疾病和严重凝血功能障碍者。证据应用前共纳入病人36例,其中男22例,女14例,年龄(43.36±12.89)岁;病因:高脂性12例,胆源性11例,酒精性7例,其他6例;急性生理学及慢性健康状况评分系统(APACHEⅡ)评分(18.22±2.51)分。证据应用后纳入病人36例,男23例,女13例,年龄(46.50±13.64)岁;病因:高脂性11例,胆源性9例,酒精性10例,其他6例;APACHE Ⅱ(18.67±1.97)分。证据应用前后病人以上资料差异无统计学意义(P>0.05),此次研究经医院伦理委员会批准。
1.2 方法
1.2.1 证据总结
1.2.1.1 检索证据
使用“acute severe pancreatitis/SAP/serious acute pancreatitis/severe acute pancreatitis”“intravenous fluid therapy/intravenous fluids/intravenous therapy/transfusion management”等关键词,检索PubMed、the Cochrane Library、CINAHL、EMbase、OVID、National Guideline Clearinghouse、安大略注册护士协会指南等英文数据库以及静脉治疗相关的专业网站“Infusion Nursing Society”“Association for Vascular Access”。使用“静脉输液/静脉治疗/输液管理”“重症急性胰腺炎”等关键词,检索万方数据库、中国知网、维普数据库、医脉通、中国生物医学文献数据库、复旦大学循证实践中心网等中文数据库。
1.2.1.2 评价证据
①纳入文献的基本情况。本研究纳入文献的标准:研究对象为成人SAP病人;涉及静脉输液管理,包括对输液的总量、种类、顺序、速度等的研究;结局指标包括临床观察指标[液体输入总量、心率、平均动脉压(MAP)、中心静脉压(CVP)]变化、静脉输液并发症发生率;研究类型包括临床实践指南、证据总结、系统评价、专家共识等。排除标准:直接翻译的文献,简略的文献如只包括目录、摘要,证据与参考文献之间没有明确的联系,不能确定文献的等级。共检索到3篇指南[1,5-6]、1篇证据总结[7]和1篇专家共识[8]。②文献质量评价。本研究中的3篇指南[1,5-6]使用指南评价工具临床指南研究与评价系统Ⅱ(AGREEⅡ)量表由2人进行质量评价,推荐级别均为B级。中国胰腺炎诊治指南(2021)[1]各领域标准化百分比≥60%的领域数为5个,≥30%的领域数为6个;GIFTASUP指南[5]各领域标准化百分比≥60%的领域数为4个,≥30%的领域数为5个;INS指南[6]各领域标准化百分比≥60%的领域数为5个,≥30%的领域数为6个。1篇证据总结[7]回溯内容,来自中国知网,由北京大学第一医院制订,相关证据基于1篇临床决策、5篇证据总结、5篇指南和2篇专家共识,均是由护理领域权威机构编制,且根据循证流程和标准,符合本研究纳入标准,予以纳入。1篇专家共识[8]采用JBI专家意见的真实性评价工具由2人进行质量评价,6个条目的评价结果均为“是”。
1.2.1.3 整合证据
最终提取5条最佳实践证据。①早期液体复苏、改善微循环障碍。SAP发病后72 h内是液体复苏的黄金时期;使用晶体液进行液体治疗,乳酸林格液、生理盐水等作为首选;胶体液(右旋糖酐葡萄糖液、羟乙基淀粉、血浆、人血白蛋白等)用于维持血流动力学稳定;开始时以晶胶比为2∶1扩充血容量,当血容量扩张达到要求后,以1∶3的晶胶比联合利尿剂等将多余的液体排出体外。复苏终点可参考早期目标导向治疗的目标,包括尿量>0.5 mL/(kg·h)、平均动脉压>65 mmHg(1 mmHg=0.133 kPa)、中心静脉压 8~12 cmH2O(1 cmH2O=0.098 kPa)、中心静脉血氧饱和度≥70%。②密切监测血流动力学,精准调控输液速度。开始时,以 5~10 mL/(kg·h)的速度进行液体治疗,密切监测血压、心率、皮肤弹性、尿量、意识、中心静脉压等,警惕液体负荷过重导致的组织水肿及器官功能障碍。③合理选择输液途径,安排输液顺序。a)早期液体复苏。开通两条血管通路,以2∶1的晶胶比输注液体;经外周静脉置入中心静脉导管(PICC),中心静脉置管(CVC)用于快速补液、连续性的输注治疗、胃肠外营养和渗透压超过900 mOsm/L的液体药物;白蛋白、全血、血浆等血液制品采用单独静脉通路输注,不可与其他药物混合输注;血管活性药物应从中心静脉通路单独输注或选择粗直外周静脉,采用外周静脉时加强观察巡视,避免药物外渗导致局部皮肤组织坏死。b)镇痛药物。明显疼痛的SAP病人应在入院 24 h内接受镇痛治疗;可用阿片类药物和非甾体抗炎药,需要长期大剂量阿片类药物治疗的SAP病人,可使用硬膜外镇痛;应全身给药与局部给药联合,病人自控镇痛与多模式镇痛联合。c)营养支持治疗。在胃肠功能耐受的情况下,尽早开展经口或肠内营养;对于不能经口进食的SAP病人,肠内营养效果优于肠外营养;若采取胃肠外营养,特别是长期、全量补充的肠外营养,应选择中心静脉途径输注,输注过程中观察相关的代谢性并发症,如高糖或高脂血症,监测血糖变化。d)预防性抗菌药物的使用。不推荐常规使用抗菌药物预防胰腺炎或胰周感染;对于可疑或确诊的胰腺(胰周)或胰外感染,经验性使用抗菌药物,并尽快进行体液培养,根据细菌培养和药物敏感性试验结果调整抗菌药物;可采用外周或中心静脉输注,须单独输注。e)其他药物。应用蛋白酶抑制剂及胰酶抑制剂如生长抑素及其类似物在SAP中的治疗价值尚缺乏高质量的临床证据;若是使用,应从中心静脉使用微量输液泵持续、精确、均匀泵入,并根据病情需要随时调整药物浓度及速度。④规范静脉导管维护,预防导管相关并发症。静脉通路选用无针输液接头,减少针刺伤;正确冲封管:外周静脉导管用生理盐水封管,中心静脉导管(PICC、CVC)用0~10 U/mL的肝素溶液封管,选择10 mL注射器,使用脉冲式冲管;每日评估和观察穿刺点与敷贴,透明敷贴至少7 d更换1次,穿刺部位渗血、渗液及敷贴卷边、松动、潮湿、污染时及时更换。临床治疗结束或静脉导管出现并发生时拔除导管。⑤多种形式健康教育,提高病人依从性。采用口头解释、示教和回复、书面说明、视频等方式,根据病人年龄、病情、文化程度、经济水平等给予持续的个性化健康教育。
1.2.2 证据应用
本项目采用复旦大学JBI循证护理中心的循证应用模式,在某三级甲等医院肝胆胰外科进行证据应用,共分3个阶段:证据应用前基线审查、实践改革、证据应用后效果评估。
1.2.2.1 基线审查
①建立审查小组。本项目审查小组包括8名成员,组长由本科室护士长也是本院静疗专科组副组长担任,负责组员培训和项目的总体设计规划;1名护理部主任负责部门协调;2名医师负责开医嘱和进行治疗相关工作;2名静疗专科护士负责流程决策和输液医嘱的核查;2名研究生负责数据收集和分析;1名JBI循证护理专家全程指导。②确立审查指标及审查方法。于2020年1月—10月进行基线审查。项目组成员根据FAME原则,从4个维度对最佳综合证据的可行性、适宜性、临床意义和有效性进行评估,结合临床证据转化情景和本院实际情况,构建12项审查指标、审查对象和审查方法,详见表1。其中,采用由项目组根据审查指标制定的《SAP病人静脉输液管理知识问卷》进行问卷测试,共20个题目,每题5分,共100分。采用《SAP病人静脉输液管理审查表》现场审查临床护士对审查指标的完成情况,审查时对被观察者设盲以避免霍桑效应。采用《SAP病人静脉输液管理监测单》对病人静脉输液并发症发生率进行记录。
表1 SAP病人静脉输液管理循证护理实践的审查指标及审查方法
1.2.2.2 循证实践
于2020年11月—2021年2月根据JBI临床证据实践应用系统将证据融入临床实践,主要包括:根据基线评审结果了解SAP病人静脉输液管理的实施情况,找出现状与评审标准的差异;分析现状与标准差距的原因和障碍;寻找可用的、有效的资源来克服障碍,并制定解决障碍的策略;将证据融入临床实践,制定管理规范,促进行为改变。本项目实践过程中面临的主要障碍是护士对SAP病人静脉输液管理知识欠缺。采用《SAP病人静脉输液管理知识问卷》在证据应用前对临床护士进行测试,得分仅为(64.6±10.89)分,可以看出护士对SAP病人静脉输液管理知识欠缺。同时,在现场查看后与护士访谈中,发现护士对SAP病人早期液体复苏的相关知识欠缺,将此类病人的输液等同于普通病人,未能准确地根据液体性质选用合适的输液途径,此外,护士对病人的静脉输液工具维护的健康教育不够。具体解决措施:由本科室主治医师培训SAP病人早期液体复苏的相关知识,由本院药剂师培训SAP所用药物的药理知识,由静脉专科护士培训静脉输液途径的合理选择。培训均采用线上结合线下的形式,培训完进行考核,考核成绩与绩效挂钩。同时,由项目组成员针对最佳实践证据逐条解释,直至护士理解并能应用。
1.3 效果评价
2021年3月—12月,展开证据应用后审查,方法同基线审查,对象为本病区基线调查时纳入的25名护士,病人为本病区以基线调查同样的纳入标准和排除标准纳入的36例病人。评价指标:①比较证据应用前后12条审查指标的达标情况;②比较证据应用前后病人静脉输液并发症发生率,包括静脉炎、液体外渗、堵管、导管脱出、静脉血栓,并发症的判断根据2016年美国静脉输液学会(INS)发布的《输液治疗实践标准》[9];③比较护士对SAP病人静脉输液管理知识得分情况。
1.4 统计学方法

2 结果
2.1 证据应用前后审查指标达标情况(见图1)
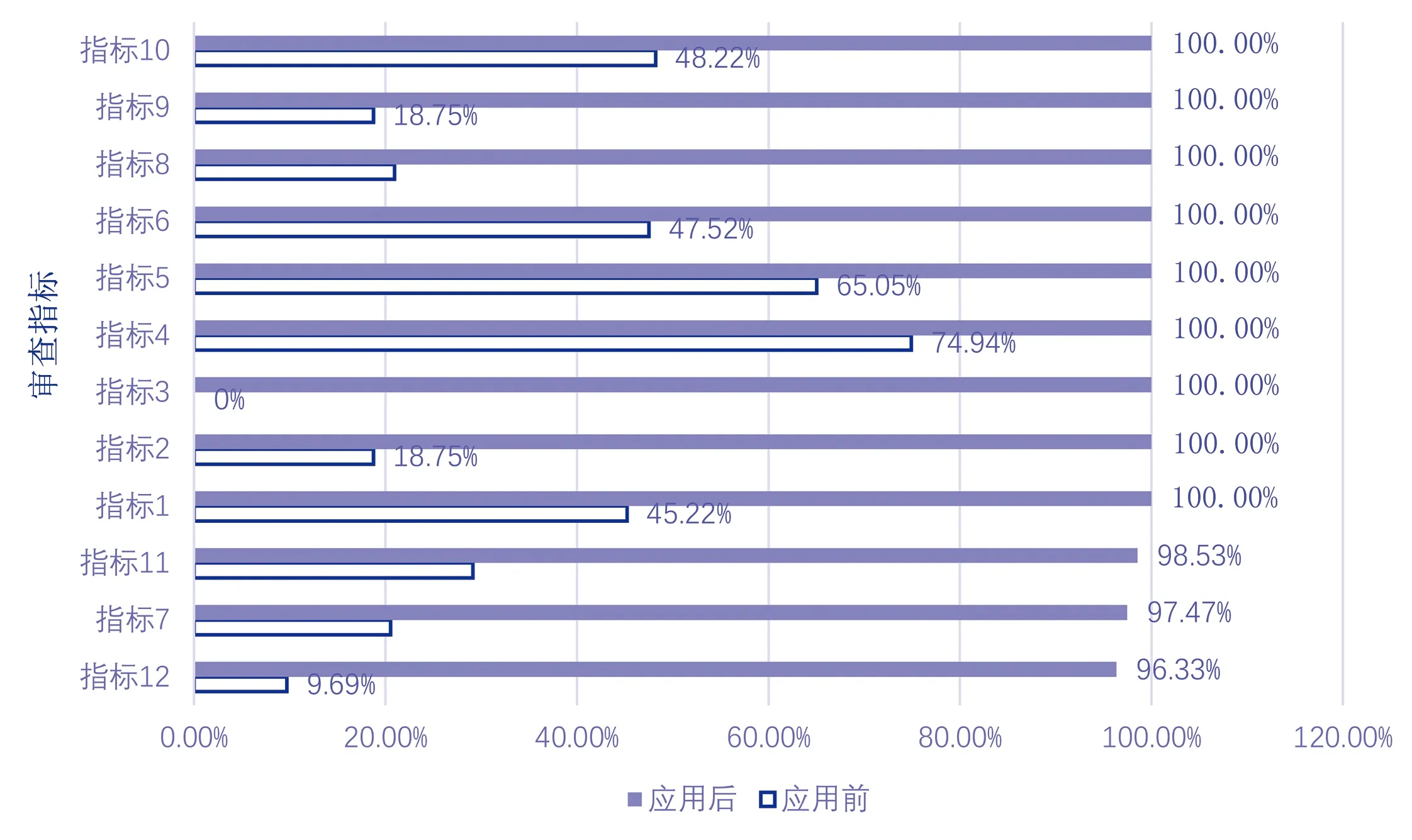
图1 审查指标达标情况
2.2 静脉输液并发症比较
证据应用前病人静脉输液并发症发生率为50.0%,证据应用后为13.9%,差异有统计学意义(P<0.05),见表2。

表2 证据应用前后静脉输液并发症比较 单位:例(%)
2.3 护士对SAP病人静脉输液管理知识掌握情况
证据应用前问卷得分为(64.6±10.89)分,证据应用后问卷得分为(95.8±3.73)分,差异有统计学意义(t=-13.552,P<0.001)。
3 讨论
SAP是指伴有持续的器官功能衰竭48 h以上的胰腺炎,占急性胰腺炎(AP)的 10%~20%,病死率高达 30%~50%[10]。早期静脉液体复苏是SAP治疗的基石,是纠正SAP急性循环衰竭(ACF),降低相关并发症和死亡率的重要措施。但不合理的补液可导致大量液体积聚在第三间隙,导致腹腔内高压、肺水肿、器官功能障碍或衰竭[11-12]。因此,合理的液体管理尤为重要。本项目实施SAP病人静脉输液管理循证实践,结果显示证据应用后,SAP病人早期液体复苏的指标(指标1~4)均完成较好,护士能明确早期液体复苏种类、顺序、速度和目标,并通过密切监测血压、心率、皮肤弹性、尿量、意识、中心静脉压等调控输液速度。液体复苏是SAP最初12~24 h的主要治疗手段[13]。SAP液体复苏管理就是把握复苏液体的种类、输液的速度与量、复苏的阶段性以及复苏终点等,做到精准的液体复苏。这一过程的实施除了需要医生的判断和治疗,更需要临床护士全程跟踪实施,并对病人的病情和血流动力学进行密切观察和监测。
SAP病人除了需要输注大量液体,还需输注营养物质、抗生素、生长抑素、蛋白酶抑制剂(乌司他丁、甲磺酸加贝脂)等,疗程长,种类多,且部分药物刺激性强,对外周血管损伤的风险大。因此,需要根据药物的种类和性质合理选择输液途径,在保证治疗的同时减少输液并发症。本研究通过循证实践,严格按照指南和证据,掌握每种输液工具的适应证,合理选择输液工具,包括中心静脉置管(PICC、CVC)用于连续性的输注治疗、胃肠外营养和渗透压超过900 mOsm/L的液体药物,白蛋白、全血、血浆等血液制品及抗生素需采用单独静脉通路输注,不与其他药物混合输注;蛋白酶抑制剂及胰酶抑制剂从中心静脉使用微量输液泵持续、精确、均匀泵入,采用外周静脉时加强观察巡视,避免药物外渗导致局部皮肤组织坏死。同时,规范临床静脉导管维护,采用多种形式对病人和家属进行健康教育,提高病人依从性。研究结果显示,证据应用后,SAP病人静脉输液通路选择的指标(指标5~指标9)完成率均在97%以上,静脉输液通路维护指标(指标10~指标12)完成率在96%以上。同时,结果显示,证据应用后病人静脉输液并发症的发生率为13.9%,远远低于证据应用前的50.0%,差异有统计学意义(P<0.05),与相关研究[14-15]一致。本研究中,证据应用后有2例静脉炎,2例液体外渗,均是由于病人在进行翻身和肢体活动时,外周留置针脱出血管使穿刺点缓慢溢液而导致外渗与炎症的发生。1例病人发生堵管,是由于病人睡眠时压迫输液管路,引起静脉留置针血液回流,而护士未能及时冲封管而导致。提示护理人员在导管维护的同时还需加强健康教育,通过多种途径(如示教、口头解释、视频等)传播和提供静脉导管的健康教育知识[16-17],并对病人及家属进行阶段性健康教育效果的评估[18]。
同时,应用循证实践方案后,护士SAP静脉输液管理知识水平显著高于证据应用前,差异有统计学意义(t=-13.552,P<0.001)。证据应用前,SAP输液管理的相关知识均是护理人员主观判断或根据临床经验获得,个别人员甚至不知晓SAP早期液体复苏的相关知识。因此,对临床护士进行规范化、系统性培训,提高其对SAP静脉输液管理相关知识认知水平在循证实践方案实施中显得尤为重要。本项目从医疗、药理、静脉治疗3个方面对临床护士进行培训,全方位施教,利于护士深入理解,增强培训效果。
4 小结
通过对SAP病人的输液管理实施循证护理实践,可提高护士对审查指标的执行率,降低静脉输液相关并发症发生率,提高护士相关知识水平。此循证方案对SAP病人的静脉输液管理具有一定指导意义。然而,本研究样本量较小,且采用研究组自制问卷评价护士知识水平,未进行信效度检测,可能会导致信息偏倚,因此,证据的外部推广性还有待进一步验证。

