胸部CT值在胸腔积液鉴别诊断的价值
吕 晋 张 棪 莫泽珣 孙 诚 郭伟鸿 黄晓梅 魏树全,3 赵子文,3 陈立鹏,3 李裕军,3
1 广州市第一人民医院/华南理工大学附属第二医院放射科(广州 510180)
2 广州市第一人民医院/华南理工大学附属第二医院呼吸与危重症医学科(广州 510180)
3 广州市第一人民医院胸腔积液和胸膜疾病规范化诊治多学科团队(MDT) (广州 510180)
胸腔积液是一种常见的临床并发症,指胸膜腔内液体积聚过多,继发于多种疾病,如充血性心力衰竭、胸膜炎症、肿瘤及低蛋白血症等[1- 3]。胸腔积液的鉴别诊断,需要区分渗出液或者漏出液,进一步明确病因,需行胸腔穿刺术,必要时借助胸腔镜技术。其操作存在一定创伤,且病情危重患者不容易耐受[4]。多层螺旋CT已在国内各级医院普遍应用,且本身具有无创性等优点。国内外学者既往尝试探索CT的在胸腔积液鉴别诊断的价值,但相关研究仍少且存在争议。如冯倩等[1]发现多层螺旋CT的CT值在鉴别胸腔积液性质中有一定的价值。胸腔积液平均CT值≥8.62 Hu,提示为渗出液的可能性较大。Xirong Zhang等[4]发现胸部CT的CT值能应用于良恶性胸腔积液的鉴别诊断。王洪升[5]发现胸部CT检查在良恶性胸腔积液临床诊断中具有重要价值。然而马凤等[6]发现CT值等指标不能用于鉴别诊断结核性胸腔积液和癌性胸腔积液。因而,有必要进一步开展相关研究探索胸部CT值在胸腔积液鉴别诊断的价值。本文回顾2021年1月—2022年1月间,已确定胸腔积液性质的患者资料,探讨CT值在胸腔积液鉴别诊断的价值。
1 资料与方法
1.1 病例资料
对2021年1月—2022年1月间我院收治的81例胸腔积液患者进行回顾性研究。其中男56例,女25例,平均年龄(67.73±16.79)岁。所有患者均行胸腔穿刺术取胸水生化及病理学确定胸腔积液性质。分成2组:①根据Light’s的标准,分为渗出液及漏出液;②根据病理及临床随访,分为恶性胸腔积液及良性胸腔积液,分别进行CT值的统计。胸腔穿刺术及胸腔镜检查均在接受CT检查后进行,患者签署知情同意书。胸部CT检查前已行胸腔穿刺术、CT图像质量不佳、胸腔积液原因不明、胸腔积液太少影响测量的患者均排除在外。
1.2 方法
1.2.1 胸水CT值的测量 据既往文献报道[1]的测量方法,所有病例均用120 kV,自动毫安,5 mm层厚条件行CT胸部检查。选取胸腔积液前后径最大的3个层面,每层选取一个感兴趣区,避开靠近肋骨、肺实质、胸膜增厚钙化的区域,避免容积效应,计算其3个区域的CT值,取平均值。
1.2.2 渗出液、漏出液的判断 患者均完善胸腔积液的总蛋白(total protein,TP)、胸腔积液的乳酸脱氢酶(lactate dehydrogenase,LDH),血清TP及血清LDH。根据Light’s标准[7]:(1)胸水TP/血清TP比值>0.5;(2)胸水LDH/血清LDH比值>0.6;(3)胸水LDH>正常血清LDH值上限的三分之二。满足以上1项或1项以上者,同时结合患者的诊治及随访结果综合判断为渗出液,否则为漏出液。
1.2.3 良恶性胸腔积液的判断 恶性胸腔积液的判断标准:(1)胸腔积液找到癌细胞;(2)闭式胸膜活检、胸膜穿刺活检或者胸腔镜活检证实为肿瘤;(3)锁骨上淋巴结或其它部位活检证实为转移癌。良性胸腔积液的判断标准:(1)患者无上述恶性胸腔积液的证据;(2)患者胸腔积液病因诊断为肺炎、结核、结缔组织病、心力衰竭、肾衰竭、肝性胸腔积液及低蛋白血症,且经过不少于6个月的随访综合判断为良性胸腔积液。
1.2.4 统计 采用GraphPad Prism 8软件进行统计及勾画ROC曲线,计量资料选择t检验,计数资料选择卡方检验;P<0.05表示差异有统计学意义。
2 结 果
2.1 患者的一般资料的比较
81例患者中,根据Light’s标准,患者分为渗出液59例(恶性胸腔积液32例,肺炎13例,结核性胸膜炎13例,结缔组织病1例),漏出液22例(心力衰竭12例,低蛋白血症6例,肝性胸腔积液2例,肾功能不全1例,恶性胸腔积液1例),2组性别无差异(P>0.05),但漏出液组的患者年龄更大(P<0.05)。渗出液组的胸水蛋白、LDH的水平高于漏出液组(P<0.05)。见表1。
81例患者进一步分为恶性胸腔积液33例,良性胸腔积液48例(肺炎13例,结核性胸膜炎13例,心力衰竭12例,低蛋白血症6例,肝性胸腔积液2例,结缔组织病1例,肾功能不全1例)。2组患者在性别、年龄、WBC、胸水蛋白及LDH无显著差异(P>0.05),但恶性胸腔积液组的胸水CEA高于良性组(P<0.05)。见表2。
2.2 不同分组CT值的比较及ROC分析
渗出液组平均CT值(16.68±6.76)Hu高于漏出液组(5.50±3.42)Hu(P<0.000 1)。其中渗出液组最小平均CT值为2.33 Hu,漏出液组最大平均CT值为13.07 Hu,2组平均CT值2.33~13.07 Hu范围内重叠,见表1。ROC曲线分析结果显示,平均CT值对区分渗出液和漏出液具有较高的准确性(曲线下面积为0.944 5)。当最佳界值设为≥9.99 Hu时,其敏感度为88.14%,特异度为90.91%,见图1;恶性胸腔积液组平均CT值(15.38±7.29)Hu与良性胸腔积液组平均CT值(12.45±8.03)Hu没有差异(P=0.0981),见表2。

表1 渗出液与漏出液的比较

表2 恶性胸腔积液与良性胸腔积液的比较
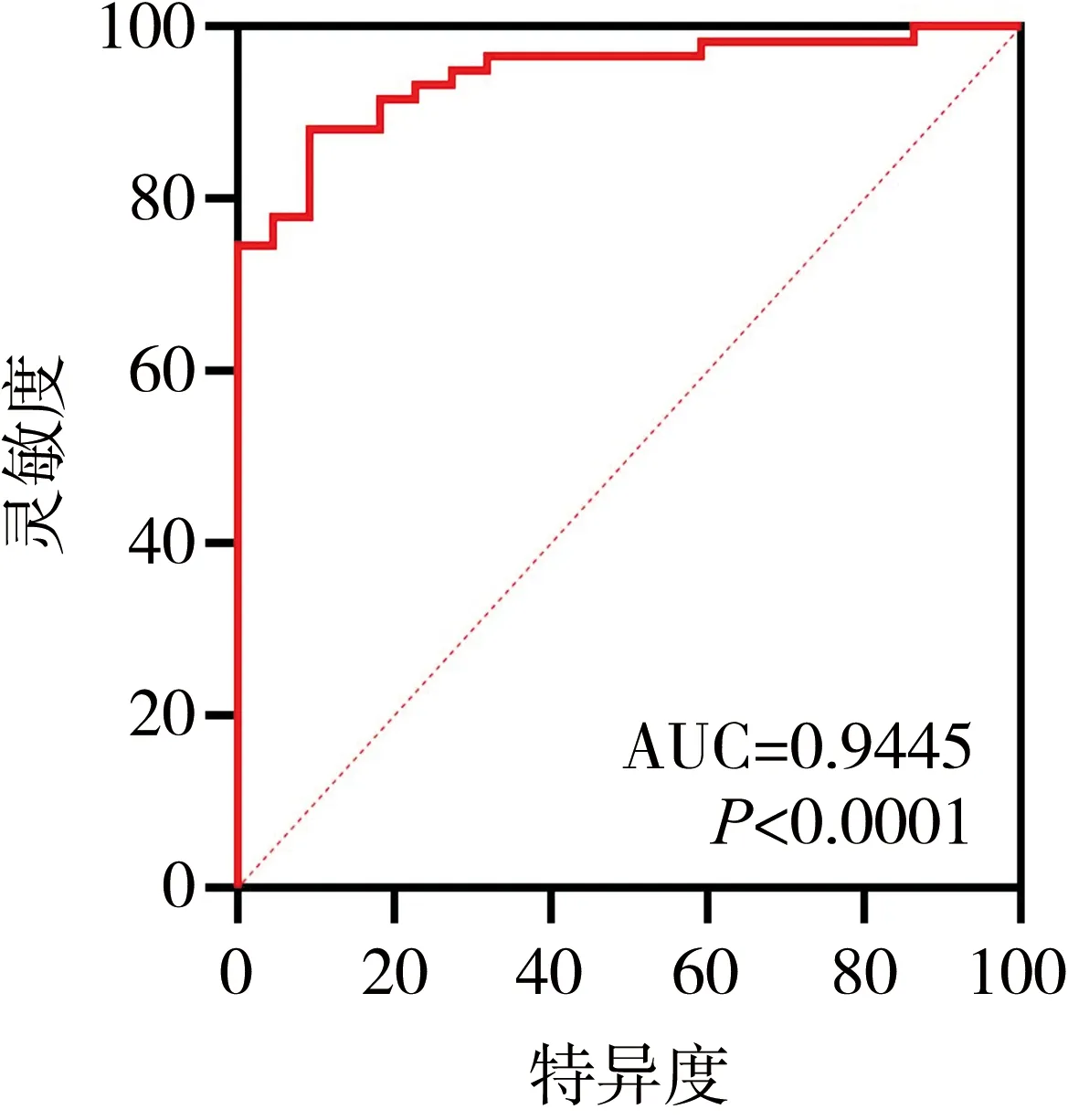
图1 CT值鉴别渗出液与漏出液的ROC曲线
3 讨 论
胸腔积液是临床医师经常遇到的临床综合征,病因复杂。一般来说,胸腔积液的鉴别诊断可分为三个步骤,首先确定患者存在胸腔积液,其次根据Light’s标准[7]对积液性质区分为渗出液或者漏出液,由于渗出液及漏出液的疾病谱不同,再进一步确定胸腔积液的病因[2]。胸腔积液病因的鉴别诊断有时充满挑战,特别是需要借助胸腔穿刺、甚至胸腔镜等侵入性操作,存在一定的并发症,譬如出血、气胸、胸膜反应、复张性肺水肿等[1],同时基层单位也经常受制于内镜技术的限制。因而探索替代的鉴别诊断方法有现实意义。
此外,由肿瘤导致的恶性胸腔积液中位生存期3~12个月,预后差[8- 9],早期诊断是关键,临床迫切需要一种简便、无创、快捷的方法对此类患者的胸腔积液进行提示性的定性诊断。多层螺旋CT在我国各级医院已普遍使用,有研究显示,不同性质的胸腔积液的CT值有差异[10]。究其原因,冯倩[1]等给出了解释,即胸水平均CT值与胸水TP和LDH成正相关,而后两者在渗出液比漏出液明显升高,该研究为CT值在鉴别胸水性质方面提供了理论依据。本研究也发现渗出液组平均CT值(16.68±6.76)Hu高于漏出液组(5.50±3.42)Hu(P<0.000 1),且当最佳界值为≥9.99 Hu时,其敏感度为88.14%,特异度为90.91%。进一步证实了CT值在鉴别漏出液及渗出液的价值。
然而,本研究发现胸水平均CT值在恶性胸腔积液组与良性胸腔积液组间没有显著差异(P=0.098 1)。我们发现,恶性胸腔积液TP和LDH明显升高,而在良性胸腔积液组,肺炎及结核也比较常见,而根据Light’s标准这两类胸腔积液的TP和LDH也是升高的。另外,本研究恶性胸腔积液组里也可见到漏出液,其它研究也证实部分恶性胸腔积液是漏出液[9],后者的CT值偏低。因此,良性及恶性胸腔积液组间的CT值存在较大范围的重叠,限制其在鉴别两类胸腔积液的应用。本研究同时也发现,恶性胸腔积液的胸水CEA(200.20±348.50)ng/mL显著高于良性胸腔积液组(3.29±3.38)ng/mL(P=0.000 2),其它研究也发现胸水CEA在恶性胸腔积液的诊断价值[11-12],但其需要进行胸腔穿刺等有创操作且最佳诊断界值仍需进一步探索。
本研究的不足在于,首先样本量较小,结果存在偏倚;其次回顾性研究混杂因素较多,可能对结果有影响;再者CT值只是胸部CT提供的众多信息中的一种,如何结合其它影像信息提高临床诊断准确率需进一步探索。
综上所述,多层螺旋CT的CT值在鉴别漏出液及渗出液中有一定的价值,当平均CT值≥9.99 Hu提示为渗出液,但尚不能用于鉴别良恶性胸腔积液。

