SA-ALDF治疗无神经症状的1度L5峡部裂性滑脱症的疗效及安全性研究
李强松,韩亮
武警陕西省总队医院骨科,陕西 西安 710000
腰椎峡部裂是指腰椎峡部于骨折之后不能连接或出现裂隙,双侧或一侧均会发生,双侧峡部裂会使患锥向前滑移,也就是峡部裂性椎体滑脱,通常为低度且没有神经症状[1]。普通人群中发生腰椎峡部裂的概率为6%,大部分均发生于L5,占比85%~95%,有80%左右的患者会出现滑脱[2]。治疗轻度腰椎峡部裂性滑脱的原则是探讨神经受压及不稳定于发病机制内的作用,从而针对性较强的开展手术[3]。目前,后路减压融合术为常用手术方式,它主要是通过游离椎旁肌肉使其发生脂肪变及纤维瘢痕化,然而,椎板去除之后的增生瘢痕、硬脊膜外黏连极易引发顽固性腰痛、继发性椎管狭窄下腰椎手术失败综合征等[4]。自锚式前路腰椎间盘切除融合术(self-anchored anterior lumbar discectomy and fusion,SA-ALDF)应用于未表现出神经压迫相关症状的腰椎峡部裂性滑脱轻度患者,通过减压神经腹侧,减少复位导致的神经刺激,在椎间盘充分切除后实现比较彻底的椎间隙松解,进而使生理前凸及椎间高度恢复,能够直接复位,加之自锚式融合器能够防止钉板或钉棒等内植物干扰附近组织结构,选择自体髂骨松质骨进行植骨使骨愈合进一步加快[5-6]。基于此,本研究主要探讨SA-ALDF 治疗无神经症状的1度L5峡部裂性滑脱症的疗效与安全性,现报道如下:
1 资料与方法
1.1 一般资料 选择2018年5月至2020年12月在武警陕西省总队医院治疗的72 例无神经症状1 度L5峡部裂性滑脱症患者为研究对象。纳入标准:(1)明确确诊为L5峡部裂性滑脱,且为1 度;(2)经保守治疗3 个月后,效果不理想;(3)不伴有神经症状。排除标准:(1)相邻锥体伴有病理性骨折、骨质疏松;(2)L5~S1椎间隙严重增生或狭窄,已成骨桥或活动度差,预估前路不能撑开复位;(3)伴有坐骨神经受损特征。依据随机数表法将患者分为对照组与研究组,每组36例。对照组中男性13例,女性23例;年龄41~70岁,平均(54.82±9.39)岁;病程6~96 个月,平均(27.81±6.26)个月。研究组中男性15 例,女性21 例;年龄43~74 岁,平均(55.16±8.94)岁;病程6~98 个月,平均(28.33±6.15)个月。两组患者的年龄、性别、病程比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,所有患者及其家属均签署知情同意书。
1.2 手术方法
1.2.1 对照组 该组患者行后路环状减压融合术。具体方法:(1)使患者保持仰卧位,胸腹部悬空,全麻后,将手术节段分层切开,显露病变位置的小关节突、棘突、椎板及横突根部背面,将少量椎体上关节突、峡部裂处瘢痕组织、浮动椎板切除。(2)将下位椎、滑脱椎双侧的进钉点暴露,并将万向椎弓根螺钉(4枚)置入,切除上关节突1/3、下关节突1/2、增生部分,减压侧隐窝,使神经根管扩大,同时包括牵向对侧的硬膜囊与神经根。(3)将椎间盘暴露,呈十字形打开,刮匙、旋转刮刀及髓核钳轮流使用以使植骨床预备好,椎间隙完全撑开之后,选择与椎间隙高度相符的椎体间值骨融合器(cage),把去除的关节突、椎板、棘突等的皮质骨及软组织切除之后,开始松质骨粒制作,将cage放置好,同时按压紧实,于椎间隙处斜向植入,需要注意的是在放置cage前于cage前方将碎骨粒植入。(4)经X线机显示位置适合之后,选择连接棒(预弯)将椎弓根螺钉连接好,加压固定椎间隙,对神经根通道进行探查,确保其无卡压、松弛,之后在横突根部背面与小关节突后外侧将皮质去到松质骨面,对椎板间、小关节实施植骨,实现环状融合。
1.2.2 研究组 该组患者行SA-ALDF。具体方法:(1)选择仰卧法式体位,实施气管插管全麻,侧位透视需要干预的椎间隙,并在体表处延长椎间隙连线至腹部,切口处为耻骨、脐部交叉中点位置的下方。(2)顺着皮纹行长约6 cm的横切口(中央偏左),将皮肤及其下组织切开,于腹直肌前鞘表面游离于远近侧,将左侧的腹直肌前鞘纵行切开,向外侧牵开左侧腹直肌,进而暴露脂肪(腹膜外处),向外牵开、提起左侧腹壁后,顺着脂肪(腹壁、腹膜外处)间隙游离至腰大肌,使腰大肌表面分开,将腹膜与其内容物牵拉于中线,跨越髂总动静脉(位于腰大肌内缘处),扪及腰骶处突起的椎间盘,分离表面筋膜,推开双侧的髂总血管使其位于两侧,于L5、S1椎体处固定骨圆针4 枚,使椎间盘充分暴露,经透视明确椎间隙方向、位置。(3)骶正中血管使用双极电凝干预,将前纤维环紧贴椎体切开,终板软的剥离使用终板分离器,选择髓核钳摘除椎间盘,将椎间盘的双侧切除干净,清除椎间盘碎屑、软骨,纤维环留存,后侧的椎间盘凭借刮匙、髓核钳摘除,用撑开器充分松解椎间隙;将灯光方向调整到合适位置,显露椎间隙的后缘,利用显微镜,将椎间盘及骨赘(位于椎体后缘且向后突出)刮除,使硬膜囊充分松解,植骨床处理选择骨锉,冲洗椎间隙。(4)选择试模对椎间隙进行测试,明确复位状况,确保试模同附近椎体终板贴合良好;使用型号合适的零切迹自锚式融合器,于左侧髂前上棘行2.5 cm的切口,用松质骨把融合器填满,同时压实;融合器安装于把持器上,确定深度阻挡器位置合适后,将融合器置入椎间隙,经透视明确其后侧不超L5椎体后缘;锚定嵌片套入之后,于融合器嵌片槽与把持器窗孔滑入并轻敲,确保其进入骶骨;按照侧位透视对复位状况进行观察,将L5椎体推压至后侧合适位置,同样的操作于L5椎体敲入侧锚定嵌片,确定敲入之后将L5椎体锁定;把持器取出后,嵌片及融合器于椎间隙全部没入后,拿出骨圆针,止血后缝合。
1.3 观察指标与评价方法 随访1年后评价两组患者的以下各项指标。(1) Oswestry 功能障碍指数(ODI)[7]:ODI 共包含单顶功能、疼痛、个人综合功能3个维度,10 项内容,采用0~5 分实施评估,其中0 分为没有功能障碍,5分为功能障碍显著,满分50分。ODI指数是10项评分累加值占满分(50分)的百分比,指数越大说明功能障碍越重。(2)日本矫形外科学会腰背痛手术(JOA)评分[8]:JOA 评分满分为29 分,评分越低说明功能障碍越重。(3)滑脱相关参数和腰椎-骨盆矢状面参数:滑脱相关参数包括滑脱复位率(RR)、滑脱率(SP),腰椎-骨盆矢状面参数包括骶骨倾斜角(SS)、骨盆倾斜角(PT)、骨盆入射角(PI)、腰椎前凸角(LL)。RR 为术前、术后滑脱率的差值与术前滑脱率的百分比;SP为L5椎体滑移距离同S1椎体上终板长度的百分比;SS为S1水平线同上终板切线的夹角;PT为S1股骨头中心同终板中点的连线与垂直于股骨头中心的线的夹角;PI为S1上股骨头中心同终板中点的连线与垂直且经过S1上终板的线的夹角;LL为垂直于L1椎体上缘中点的线同垂直于S1椎体上缘中点的线的夹角。(4)并发症:比较两组患者的肝功能损害、脑脊液漏、下肢症状加重及泌尿系、肺部感染等并发症发生情况。
1.4 统计学方法 应用SPSS17.0 统计学软件分析数据。计量资料符合正态分布,以均数±标准差()表示,组间比较采用t检验,计数资料比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术前后的ODI与JOA评分比较 术前,两组患者的ODI与JOA评分比较差异均无统计学意义(P>0.05);随访1 年后,研究组患者的ODI 明显低于对照组,JOA 评分明显高于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组患者手术前后的ODI指数与JOA评分比较()Table 1 Comparison of ODI index and JOA score before and after surgery between the two groups()
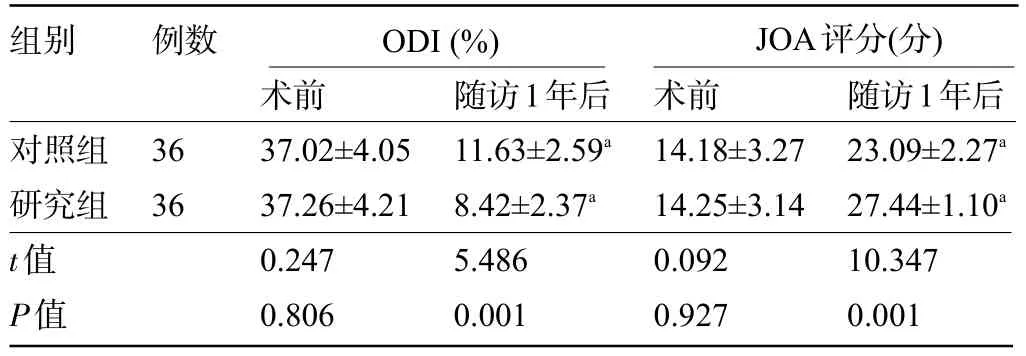
表1 两组患者手术前后的ODI指数与JOA评分比较()Table 1 Comparison of ODI index and JOA score before and after surgery between the two groups()
注:与本组术前比较,aP<0.05。Note:Compared with the value in the same group before surgery,aP<0.05.
2.2 两组患者的滑脱相关参数比较 随访1 年后,研究组患者的RR水平明显高于对照组,SP明显低于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者的滑脱相关参数比较()Table 2 Comparison of parameters related to spondylolisthesis between the two groups()
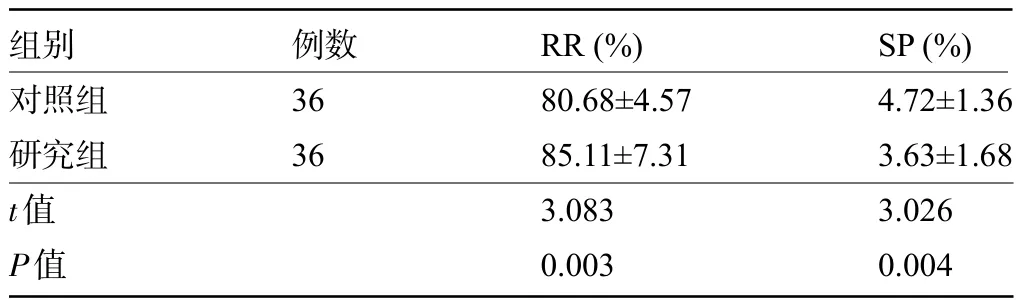
表2 两组患者的滑脱相关参数比较()Table 2 Comparison of parameters related to spondylolisthesis between the two groups()
2.3 两组患者的腰椎-骨盆矢状面参数比较 随访1年后,研究组患者的SS、LL水平明显高于对照组,PT明显低于对照组,差异有统计学意义(P<0.05),而两组患者的PI比较差异无统计学意义(P>0.05),见表3。
表3 两组患者的腰椎-骨盆矢状面参数比较(,°)Table 3 Comparison of lumbar-pelvic sagittal plane parameters between the two groups(,°)
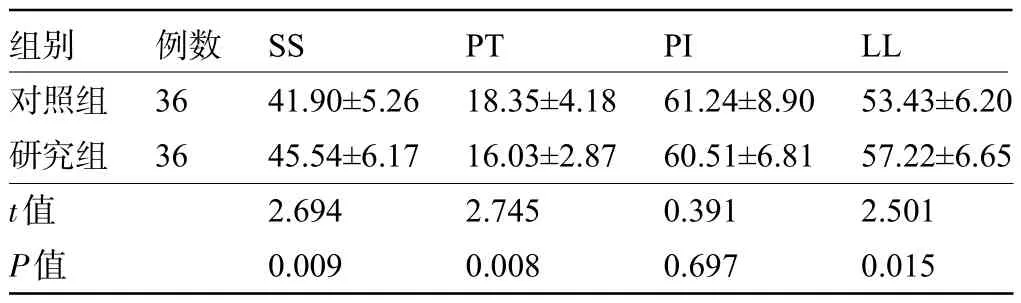
表3 两组患者的腰椎-骨盆矢状面参数比较(,°)Table 3 Comparison of lumbar-pelvic sagittal plane parameters between the two groups(,°)
2.4 两组患者的并发症发生率比较 研究组患者的并发症发生率为27.78%,略高于对照组的19.44%,但差异无统计学意义(χ2=0.693,P=0.4085>0.05),见表4。

表4 两组患者的并发症发生率比较(例)Table 4 Comparison of complication rates between the two groups(n)
3 讨论
腰椎峡部裂性滑脱是由于峡部的对抗剪切应力被损坏,致使椎间盘、韧带及腰背肌需分担大部分剪切应力,最终使椎间盘退变的速度加快[9]。如果患者发生顽固、机械性的腰痛,说明椎间盘已经退化,需立即行椎间复位、融合术[10]。峡部裂通常于青壮年时期就会出现滑落,除一部分发育型滑脱之外,大部分均属于轻度滑脱,即出现轻微增生退变,且骶骨上终板轻微异常,多数患者不会感受到神经压迫与椎管狭窄,后侧椎板棘突复合体是浮动的,轻度的复位不会引起神经卡压[11]。之前,在使用可动式椎间盘镜下融合对轻度峡部裂性滑脱患者实施治疗时,未开展神经减压,治疗后也没有出现神经症状,提示没有出现神经压迫、椎管狭窄的部分轻度峡部裂性滑脱病患能只实施复位固定融合,这样能预防峡部瘢痕及切除椎板,使硬膜囊分离损伤、硬膜外与神经根瘢痕黏连概率降低[12-13]。本研究对经保守治疗3个月后,效果不理想的顽固性腰背疼痛、无神经症状的1 度L5峡部裂性滑脱症患者行SA-ALDF,这符合峡部裂性腰椎滑脱症的手术指征。
SA-ALDF不破坏任一腰背部肌肉,通过微创腹膜后入路经进入自然间隙,能够较大范围地切除椎间盘使椎间隙得到较好的松解,一方面,恢复椎间的高度及生理前凸,另一方面还能使滑脱复位,并推挤复位,进而复原矢状位,除此之外,椎间隙恢复(序列、高度)也会促进间孔容积、高度的恢复[14]。ALDF 于切除椎间盘、椎间隙撑开之后对突出椎间盘与椎体后缘骨赘进行清除,于神经不被牵拉的状态下充分松解神经腹侧,使复位对神经的刺激进一步减少[15]。除此之外,ALDF 的支撑负载及植骨面积较大,植骨髂骨松质骨会使骨融合加快,凭借零切迹融合器可避免钉板等内植物对周围结构产生影响[16]。
本研究结果显示,经SA-ALDF治疗的患者的ODI指数、并发症发生率及SP、PT水平明显低于行后路环状减压融合术的患者,JOA 评分及RR、SS、LL 水平明显高于行后路环状减压融合术的患者,说明SA-ALDF能明显改善患者腰椎-骨盆矢状面,且利于滑脱锥体复位,同时有较高的安全性。
SA-ALDF 于操作期间需注意:(1)术前需清除椎前血管的位置,以方便术中显露;(2)腹膜后间隙需钝性分离,禁止锐性切割;(3)椎间隙处理需与骶骨上终板平行,防止骨性终板被破坏;(4)椎间盘充分切除,若需要可将硬膜囊显露出来,以实现生理前凸与椎间高度恢复、彻底松解的目的;(5)直接复位时需防止打滑;(6)自锚式融合器需低于骶骨上终板前缘,且后侧要不超过L5椎体的后缘,实时关注远侧嵌片轨迹,避免皮质骨(骶骨前侧处)遭遇撞击影响锁定效果。
综上所述,SA-ALDF治疗无神经症状的1 度L5峡部裂性滑脱症疗效显著,能明显改善患者腰椎-骨盆矢状面,且利于滑脱锥体复位,同时安全性较高,值得推广应用。

