血氯离子水平与急性A型主动脉夹层患者术后30 d内预后的相关性研究
黄鹏飞,张云静,马冬,2*,吴云艳,赵永波*
急性主动脉夹层(acute aortic dissection,AAD)作为常见凶险急症之一,年发病率为6/10万,其诊断和治疗面临巨大挑战[1]。其中急性A型主动脉夹层(acute Stanford type A aotic dissection,ATAAD)占AAD的60%~70%,因累及升主动脉及主动脉弓,导致血流对血管壁的冲击力、剪切力增强,造成夹层更易破裂,危险性更高[2]。ATAAD首发症状常为突发严重的胸部或背部疼痛,并伴有低血压、晕厥、神经功能异常、恶心呕吐等症状,患者常有濒死感,类似于急性心肌梗死或肺栓塞[3]。该病一旦发作,手术是首选治疗方式,如果不进行手术,发病最初48 h内死亡率可高达45%[4]。近年来我国ATAAD的发病率呈上升趋势[5],急救措施的规范化,辅助检查手段的进步,已为危重ATAAD患者争取了更多的手术机会。有效预测ATAAD患者病程进展及治疗结果可协助外科医生做出合理的医疗决策,同时帮助医生在治疗前就可能的临床结果与患者和家属进行有效的沟通。已发现影响ATAAD患者预后的影响因素包括:高龄、女性、组织灌注不足、血小板计数、血浆D-二聚体、C-反应蛋白、体外循环时间、手术时间和术后透析等[6-13],但有效的预后标志物仍然有限。ATAAD患者由于心功能受损,血流动力学急骤变化,血流灌注不足导致缺血缺氧[14],可能会引起机体代谢性酸中毒,从而影响血氯离子(Cl-)水平[15]。
Cl-在人体细胞外液中含量丰富,具有维持体液电解质酸碱平衡、调节渗透压及免疫调节的作用,其参考范围为97~107 mmol/L[16]。随着时间推移,越来越多的研究开始认识到氯化物的重要性,特别是与酸碱机制和Cl-通道相关的持续研究[17]。课题组前期研究发现,AAD患者入院时血钠离子(Na+)水平升高与短期不良预后相关[18],而人体中Na+与Cl-水平密切相关。已有报道发现,发生代谢性酸中毒的ATAAD患者死亡率更高,但判断酸碱失衡的结果均基于动脉穿刺后的血气分析,这可能引起局部血肿和其他并发症[19-20]。血清学检查是临床上常见的检查方法,具有操作简单、方便、无创等优点,能一定程度上了解患者的电解质情况,从而评估患者酸碱平衡状态[21]。因此,本研究从患者血清Cl-的角度探讨其与ATAAD患者术后30 d内全因死亡之间的关系,并分析ATAAD患者血Cl-水平与血Na+水平之间的相关性,以期发现高效、便捷的预后标志物。
1 对象与方法
1.1 研究对象 采用回顾性队列研究方法,连续收集2016年2月至2019年12月河北医科大学第四医院经孙氏手术治疗的ATAAD患者206例,患者均经影像学检查确诊为ATAAD[22]。排除标准:(1)未满18周岁;(2)发病超过14 d;(3)夹层史;(4)马凡综合征;(5)妊娠期妇女;(6)患有癌症;(7)长期接受抗炎药物治疗;(8)合并严重并发症;(9)资料不全;(10)入院后24 h内静脉注射高渗盐水;(11)入院后24 h内未及时接受手术治疗。本研究遵守《赫尔辛基宣言》,由于本研究的非侵入性和患者匿名性,经河北医科大学第四医院伦理委员会审核批准(2021k7359),免除受试者知情同意。
1.2 资料收集
1.2.1 基本资料 患者基本资料来自河北医科大学第四医院电子住院病历系统,收集患者的基本资料包括:性别、年龄、既往病史、吸烟(平均每日吸烟>1支,持续1年以上且目前未戒烟者)、饮酒(平均每日摄入酒精含量50%以上的酒超过100 ml,且持续饮用达到1年以上者)、体温、心率、收缩压、舒张压、住院时长等。
1.2.2 实验室检查 采用入院首采静脉血评估实验室指标:包括丙氨酸氨基转移酶、天冬氨酸氨基转移酶、肌酐、尿素氮、血糖、血小板计数、白细胞计数、红细胞计数、血红蛋白、中性粒细胞计数、淋巴细胞计数、单核细胞计数、阴离子间隙、血Na+、血Cl-、血钾离子(K+)、血钙离子(Ca2+)等;患者实验室检查均在入院24 h内完成。
1.2.3 影像学检查 通过影像学检查患者的夹层类型及是否发生术前灌注不足。
1.2.4 术中资料 本研究纳入的患者均为接受了孙氏手术的患者,具体手术方法详见文献[23]。术中收集资料包括体外循环时间、主动脉阻断时间等。
1.3 随访 随访起止时间为患者行孙氏手术结束起至术后30 d内,通过病历系统查询或电话咨询方式随访患者术后30 d内全因死亡及术后不良结局发生情况(若术后30 d内患者未出院,采用病历系统查询;若患者术后30 d内出院,则采用电话咨询),术后不良结局包括术后30 d内患者发生急性肾损伤、谵妄、急性脑卒中、术后二次出血。以患者术后30 d内全因死亡(放弃术后治疗离院者视为死亡)为终点事件。
1.4 分组 根据入院血Cl-水平三分位值将206例患者分为三组:T1组(血Cl-≤102 mmol/L,n=69)、T2组(102 mmol/L<血 Cl-≤ 106 mmol/L,n=70)、T3组(血Cl->106 mmol/L,n=67),比较不同组间的基线资料和术后30 d内预后结局。为了分析血Cl-与血Na+的关系,根据血Cl-与血Na+预测ATAAD患者术后30 d内全因死亡的最佳截断值(107 mmol/L和139 mmol/L)将ATAAD患者分为四组:高血Cl-高血Na+组( 血 Cl->107 mmol/L+血 Na+>139 mmol/L组,n=35),高血Cl-低血Na+组(血Cl->107 mmol/L+血Na+≤139 mmol/L组,n=21),低血Cl-高血Na+组(血Cl-≤107 mmol/L+血Na+>139 mmol/L组,n=41),低血Cl-低血Na+组(血Cl-≤107 mmol/L+血Na+≤139 mmol/L组,n=109),比较各组间的全因死亡率和累积生存率。按年龄≥50岁(是/否)、性别(男/女)、高血压(是/否)、吸烟(是/否)、饮酒(是/否),血Na+>139 mmol/L(是/否)水平分组进行亚组分析,以评价血Cl-与上述亚组之间的交互作用。
1.5 统计学方法 采用SPSS 24.0统计学软件进行数据分析。采用Shapiro-Wilk法对计量资料进行正态性检验;符合正态分布的计量资料以(±s)表示,多组间比较采用单因素方差分析,组间两两比较采用LSD法;非正态分布的计量资料以M(P25,P75)表示,多组间比较采用Kruskal-Wallis H检验,组间两两比较采用Bonferroni法;计数资料以例数和百分比表示,组间比较采用χ2检验。绘制入院时血Cl-、血Na+水平对ATAAD患者术后30 d内全因死亡预测价值的受试者工作特征(ROC)曲线,计算ROC曲线下面积(AUC)、灵敏度、特异度、最佳截断值。采用单因素和多因素Logistic回归分析探讨ATAAD患者术后30 d全因死亡的影响因素,年龄与性别是影响心血管手术后死亡重要的危险因素[6-7],因此将年龄、性别及单因素Logistic回归分析中P<0.05的自变量纳入多因素Logistic回归分析模型中。采用多因素Logistic回归分析探讨Cl-分别作为连续变量与分类变量对ATAAD患者术后30 d内全因死亡的影响。采用Kaplan-Meier法绘制不同血Cl-水平,不同血Cl-+血Na+水平组ATAAD患者累积生存率的生存曲线,生存曲线比较采用Log-rank检验。采用Pearson相关性分析探讨血Cl-和血Na+的相关性,0.3≤|r|<0.5为低度相关,0.5≤|r|<0.8为中度相关,|r|≥0.8为高度相关。为了确保结果稳健性,利用相乘交互作用模型评价血Cl-与年龄、性别、高血压、吸烟、饮酒及血Na+水平亚组之间的交互作用。以P<0.05为差异有统计学意义。
2 结果
2.1 三组ATAAD患者临床基线资料比较 206例患者平均年龄(51.6±11.5)岁,三组患者基线资料比较结果显示:三组患者的体温、收缩压、阴离子间隙、血Na+水平相比,差异有统计学意义(P<0.05);T2组、T3组的收缩压、血Na+水平和T3组阴离子间隙与T1组相比,差异有统计学意义(P<0.05);T3组体温、收缩压与T2组相比,差异有统计学意义(P<0.05,表1)。
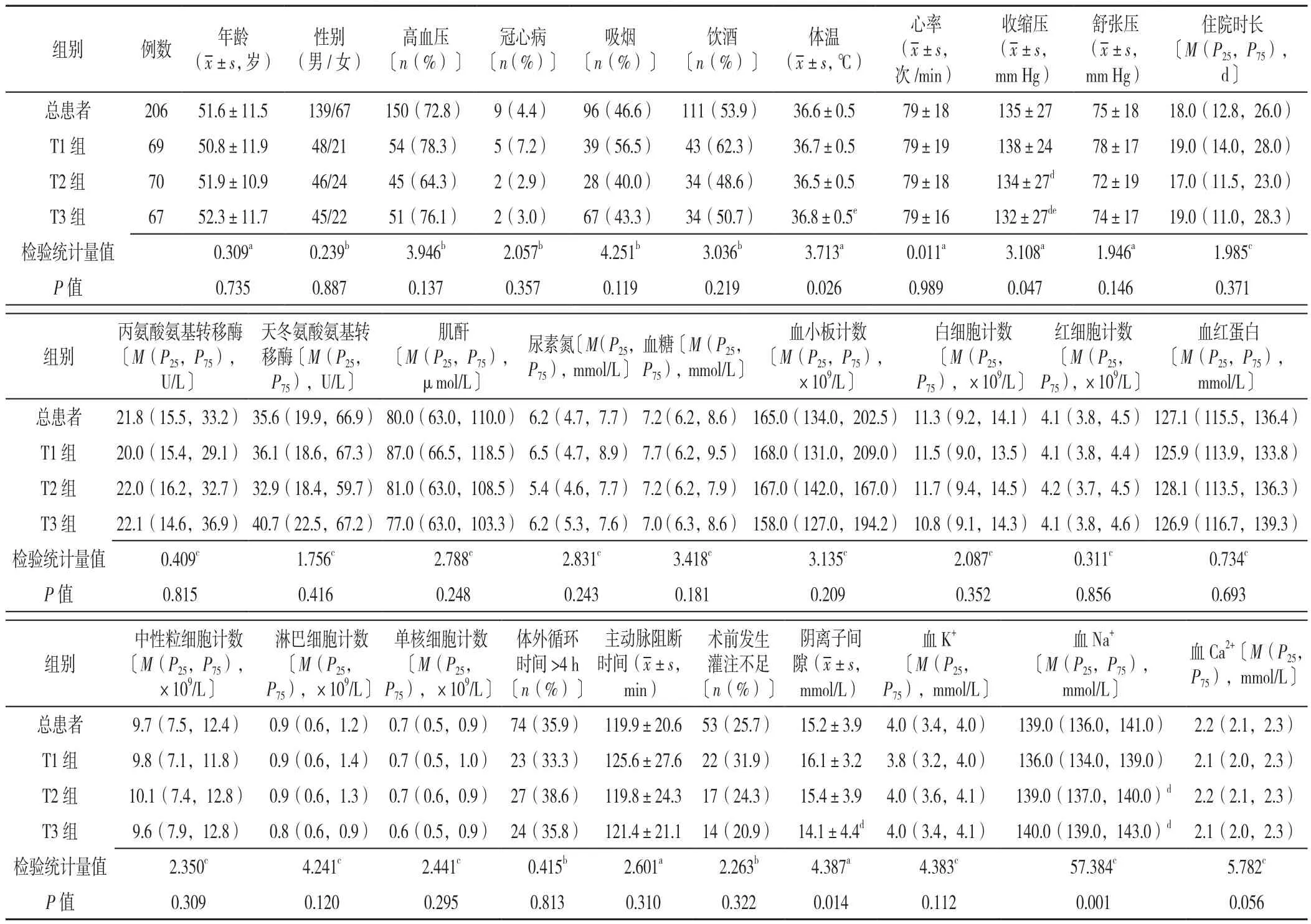
表1 三组ATAAD患者临床基线资料比较Table 1 Baseline characteristics of three groups of acute Stanford type A aortic dissection patients
2.2 三组患者术后30 d内预后结局比较 三组患者术后30 d内全因死亡率、急性肾损伤发生率、急性脑卒中发生率相比,差异有统计学意义(P<0.05)。T3组30 d全因死亡率、急性肾损伤发生率、急性脑卒中发生率高于T1组和T2组,差异有统计学意义(P<0.05);T2组全因死亡率高于T1组,差异有统计学意义(P<0.05),见表2。
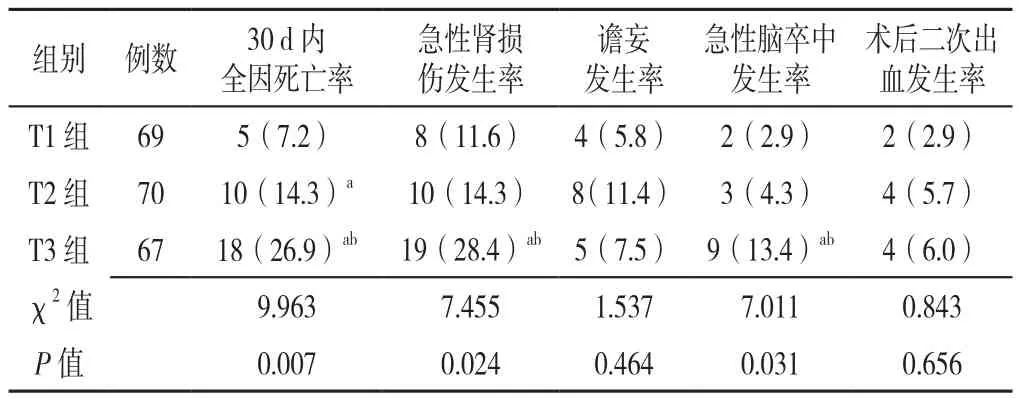
表2 三组患者术后30 d内预后结局比较〔n(%)〕Table 2 Comparison of outcomes of three groups within 30 days after operation
2.3 入院时血Cl-、血Na+水平对ATAAD患者术后30 d内全因死亡的预测价值 绘制入院时血Cl-、血Na+水平预测ATAAD患者术后30 d内全因死亡的ROC曲线,结果显示,入院时血Cl-水平预测ATAAD患者术后30 d内全因死亡的AUC为0.695〔95%CI(0.595,0.795),P<0.01〕,约登指数、灵敏度及特异度分别为0.331、54.5%、78.6%;最佳截断值为107.8 mmol/L。入院时血Na+水平预测患者术后30 d内全因死亡的AUC为0.648〔95%CI(0.544,0.752),P<0.01〕,约登指数、灵敏度及特异度分别为0.282、60.6%、67.6%;最佳截断值为139.5 mmol/L(图1)。为方便临床应用,本研究中血Cl-、血Na+的最佳截断值定义为107 mmol/L和139 mmol/L。
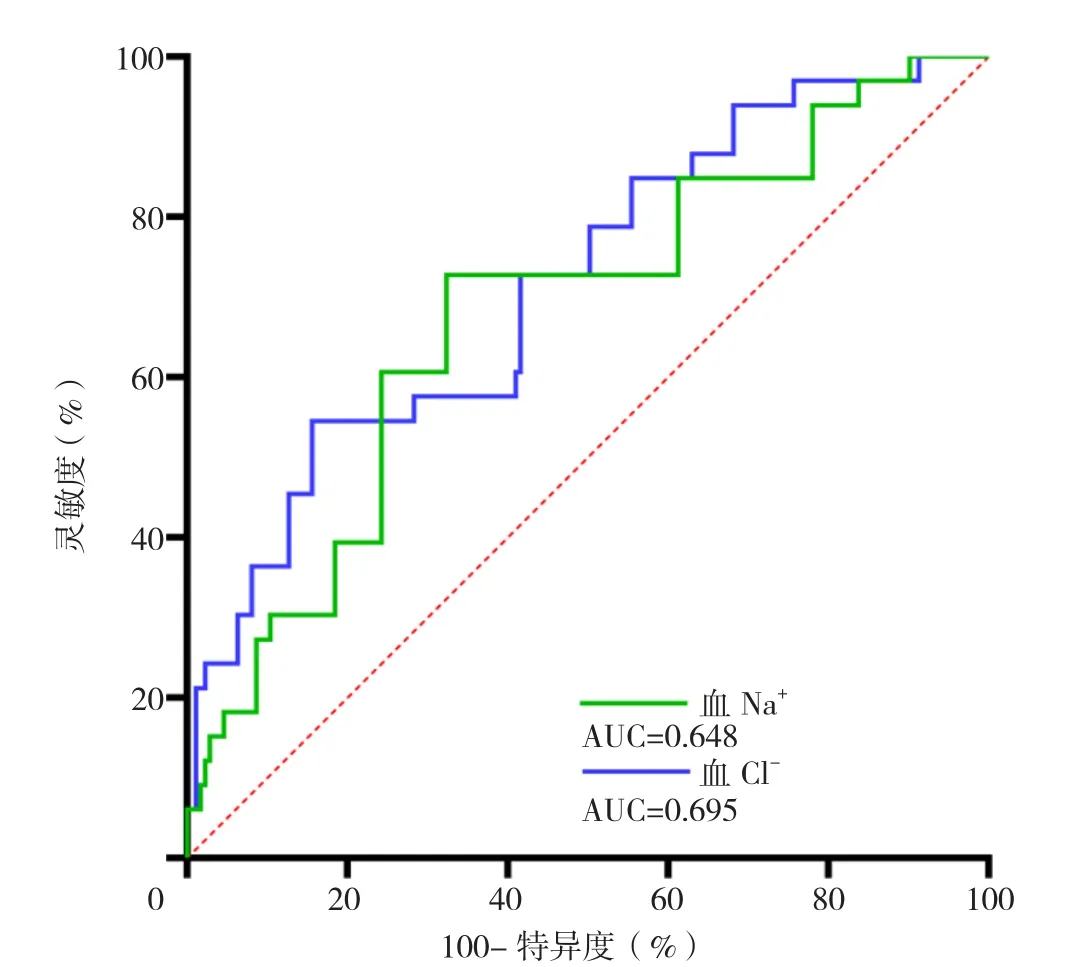
图1 入院时血Cl-、血Na+水平预测ATAAD患者术后30 d内全因死亡的ROC曲线Figure 1 ROC curve analysis of admission serum Cl- and Na+ for predicting postoperative 30-dayall-cause mortality in acute Stanford type A aortic dissection patients
2.4 ATAAD患者术后30 d全因死亡影响因素的Logistic回归分析 以ATAAD患者术后30 d内全因死亡(赋值:否=0,是=1)为因变量,以年龄(赋值:实测值)、男性(赋值:否=0,是=1)、高血压(赋值:否=0,是=1)、冠心病(赋值:否=0,是=1)、吸烟(赋值:否=0,是=1)、饮酒(赋值:否=0,是=1)、体温(赋值:实测值)、心率(赋值:实测值)、收缩压(赋值:实测值)、舒张压(赋值:实测值)、丙氨酸氨基转移酶(赋值:实测值)、天冬氨酸氨基转移酶(赋值:实测值)、肌酐(赋值:实测值)、尿素氮(赋值:实测值)、血糖(赋值:实测值)、血小板计数(赋值:实测值)、白细胞计数(赋值:实测值)、红细胞计数(赋值:实测值)、血红蛋白(赋值:实测值)、中性粒细胞计数(赋值:实测值)、淋巴细胞计数(赋值:实测值)、单核细胞计数(赋值:实测值)、体外循环时间>4 h(赋值:否=0,是=1)、术前发生灌注不足(赋值:否=0,是=1)、阴离子间隙(赋值:实测值)、血Na+(赋值:实测值)、血K+(赋值:实测值)、血Ca2+(赋值:实测值)、血Cl-(赋值:实测值)为自变量,进行单因素Logistic回归分析结果显示:血Na+、血Cl-和术前发生灌注不足是ATAAD患者术后30 d内全因死亡的影响因素(P<0.05,表3)。将年龄、性别[6-7]及单因素Logistic回归分析中P<0.05的自变量(赋值同上)纳入多因素Logistic回归分析中,结果显示,高血Cl-、高血Na+和术前发生灌注不足是患者全因死亡的独立危险因素〔OR=1.168,95%CI(1.058,1.289),P=0.002;OR=1.098,95%CI(1.012,1.191),P=0.024;OR=5.837,95%CI(2.395,14.226),P<0.001〕(表4)。当将血Cl-水平三分位分组(赋值:T1组=0,T2组=1,T3组=2)和血Cl-水平最佳截断值(赋值:≤107 mmol/L=0,>107 mmol/L=1)分组为自变量时,进行多因素Logistic回归分析,结果显示,T3是T1组ATAAD患者术后30 d内全因死亡风险的3.785倍〔95%CI(1.121,12.782),P=0.032〕,血Cl->107 mmol/L是血Cl-≤107 mmol/L ATAAD患者术后30 d内死亡风险的3.367倍〔95%CI(1.469,9.186),P=0.005〕。
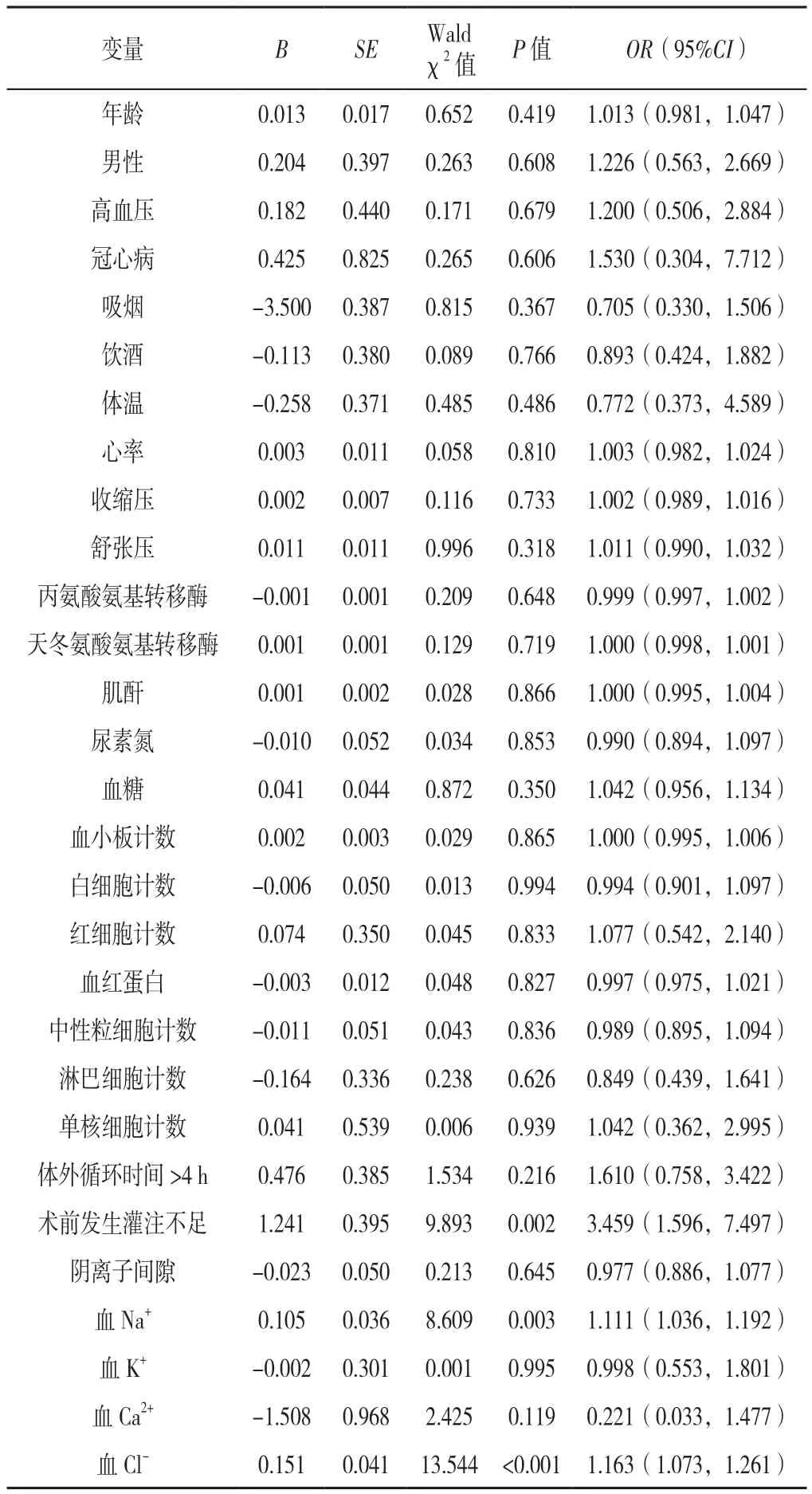
表3 ATAAD患者30 d内术后全因死亡的单因素Logistic回归分析Table 3 Univariate Logistic regression analysis of factors associated with postoperative 30-day all-cause mortality in acute Stanford type A aortic dissection patients
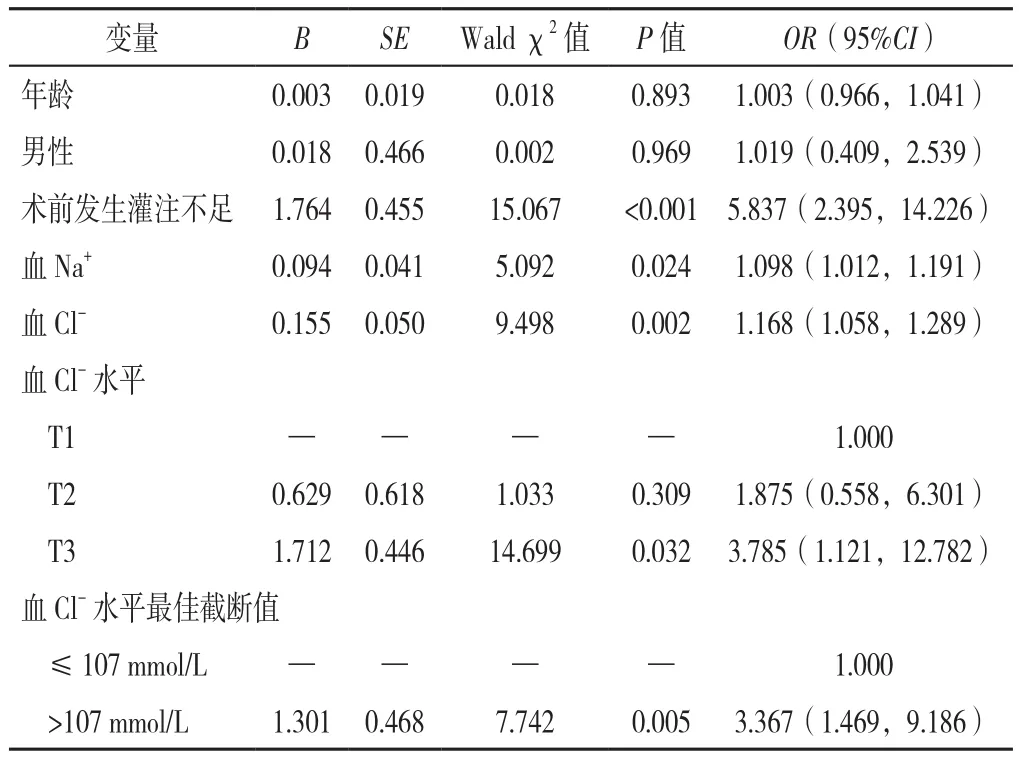
表4 ATAAD患者术后30 d内术后全因死亡的多因素Logistic回归分析Table 4 Multivariate Logistic regression analysis of factors associated with postoperative 30-day all-cause mortality in acute Stanford type A aortic dissection patients
2.5 不同血Cl-水平ATAAD患者术后30 d内累积生存率的比较 Kaplan-Meier生存曲线显示:T3组患者术后30 d累积生存率分别低于T1组、T2组,差异有统计学意义(χ2=8.711,P=0.003;χ2=9.079,P=0.011),见图2a;血Cl->107 mmol/L组患者30 d累积生存率低于血Cl-≤107 mmol/L组,差异有统计学意义(χ2=13.326,P<0.001),见图2b。
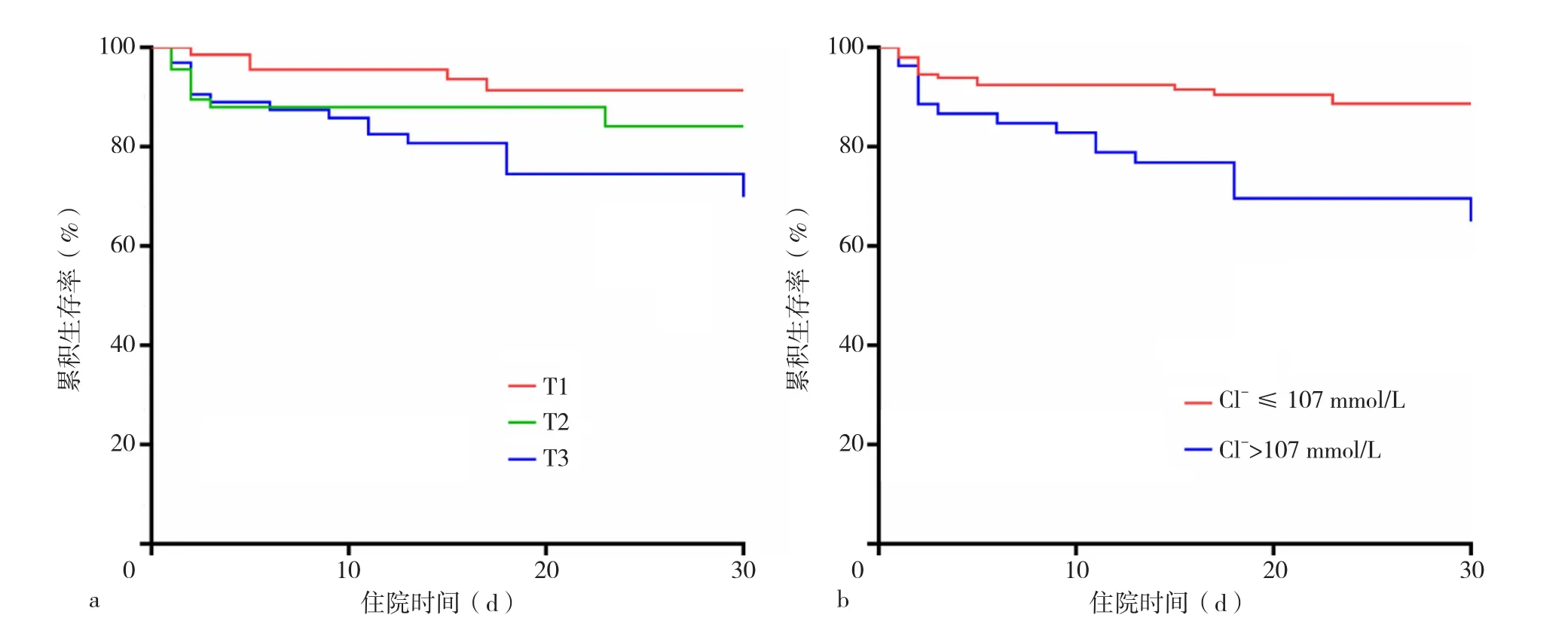
图2 不同Cl-水平ATAAD患者术后30 d内累积生存率的生存曲线Figure 2 Cumulative survivalcurves within 30 days after surgery for acute Stanford type A aortic dissection patients with different admission serum Cl- levels
2.6 血Cl-和血Na+的关系 Pearson相关性分析结果显示,血Cl-和血Na+呈低度正相关(r=0.401,P<0.001,图3)。高血Cl-高血Na+组、高血Cl-低Na+组、低血Cl-高血Na+组和低血Cl-低血Na+组的全因死亡率分别为31.4%、33.3%、22.0%和5.5%,四组全因死亡率相比,差异有统计学意义(χ2=20.89,P<0.001)。绘制Kaplan-Meier生存曲线分析四组患者术后30 d内累积生存率,四组患者30 d累积生存率相比,差异有统计学意义(χ2=19.231,P<0.001);高血Cl-高血Na+组30 d累积生存率分别低于其余三组,差异有统计学意义(χ2=16.398,P<0.001;χ2=13.719,P<0.001;χ2=9.225,P=0.002),见图4。

图3 血Cl-与血Na+相关性的散点图Figure 3 Scatter plot of admission serum Cl- and Na+
2.7 亚组分析 以ATAAD患者术后30 d内全因死亡为结局事件,按年龄、性别、高血压、吸烟、饮酒及血Na+水平进一步亚组分析血Cl-与上述亚组之间的交互作用,结果显示,年龄、性别、高血压、吸烟及饮酒与血Cl-水平不存在交互作用(P交互>0.05);但血Cl-水平与血Na+水平存在一定交互作用(P交互=0.012),见图5。
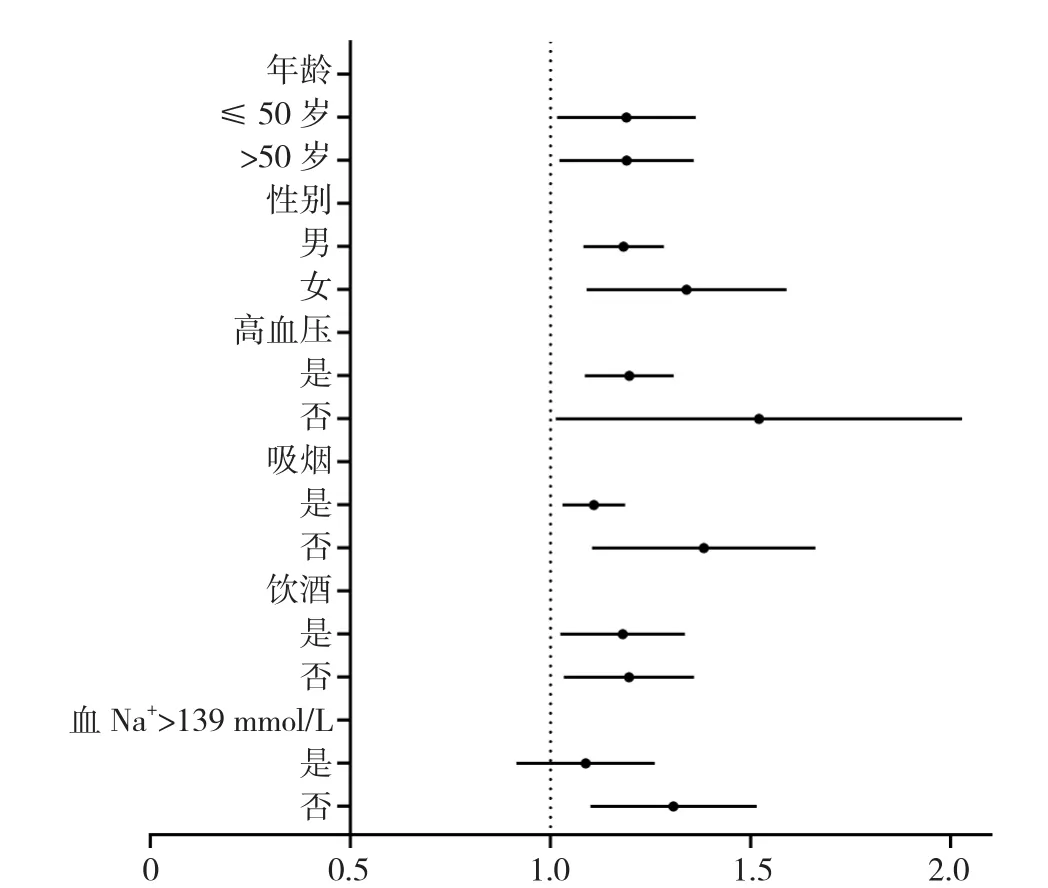
图5 血Cl-与ATAAD患者30 d内全因死亡的亚组分析Figure 5 Subgroup analysis for the association of admission serum Cl- and postoperative 30-day all-cause mortality in acute Stanford type A aortic dissection patients
3 讨论
尽管治疗手段的进步降低了ATAAD患者高死亡率的风险,及时的手术治疗可将术后30 d内死亡率降至20%以下[8],但是对于患者的预后影响仍然有限。SANTINI等[24]回顾性分析指出,随着外科手术技术愈加成熟和标准化,与术中和术后临床情况相比,术前临床情况对ATAAD手术患者术后院内死亡率的预测作用愈加重要。本研究结果表示,入院时血Cl-水平能预测ATAAD患者30 d全因死亡,最佳截断值为107 mmol/L,将年龄、性别及单因素Logistic回归分析中P<0.05的自变量纳入多因素Logistic回归分析后,高血Cl-仍是ATAAD患者术后30 d内全因死亡的独立危险因素〔OR=1.168,95%CI(1.058,1.289),P=0.002〕,T3组患者术后30 d全因死亡率和累积生存率均低于T1组、T2组(χ2=8.711,P=0.003;χ2=9.079,P=0.011),差异有统计学意义(χ2=8.711,P=0.003;χ2=9.079,P=0.011)。
Cl-作为人体中含量最多的阴离子,在维持体液稳态中发挥重要作用,但在临床工作中时常被忽视[16]。入院血Cl-的异常变化影响多种疾病的预后,包括外科重症监护患者住院死亡、感染性休克儿童的28 d全因死亡、接受冠状动脉旁路移植的患者术后发生肾功能不良等[25-27],特别是在急诊患者住院前24 h内,高达75%的重症患者发生高氯血症[28]。但是,高血Cl-与ATAAD患者的不良预后关系的机制并不明确,其可能原因是:(1)高浓度的氯化物伴有代谢性酸中毒,而严重的代谢性酸中毒被认为是ATAAD患者术后死亡的强预测因素之一[19-20]。代谢性酸中毒可引起心血管系统的功能障碍,导致心律失常、降低心肌收缩能力及血管对儿茶酚胺的敏感性[29],从而影响患者预后。不仅如此,本研究还发现术前发生灌注不足是ATAAD患者术后30 d内全因死亡的危险因素〔OR=5.837,95%CI(2.395,14.226),P<0.001〕,当发生灌注不足时,糖的有氧过程受阻,三羧酸循环无法顺利完成,使得无氧酵解的途径被激活,产生大量酸性物质,并导致体内酸性物质过度堆积,同时也会引起代谢性酸中毒[1,19-20,29-31]。(2)高血Cl-导致血流动力学紊乱。体内试验发现,注射富含Cl-的溶液后引发血流动力学效应,导致平均动脉压及心脏指数不同程度的下降,这种血流动力学效应可能与肾素-血管紧张素-醛固酮系统有关,即高血Cl-使肾素分泌减少、血压下降[32-33]。已有报道指出术前有严重低血压的ATAAD患者预后更差,因为发病时血流量的减少可能引起颈部动脉供血不足,从而导致大脑缺血,引起术后脑功能并发症[34]。本研究同样发现T3组ATAAD患者收缩压低于T1组、T2组。(3)高血Cl-可促进炎性反应。高血Cl-可能是促炎因子,与白介素6、白介素10及肿瘤坏死因子水平升高有关[35],而主动脉夹层的发生、发展均受炎性反应的影响。当炎性反应发生后,导致血管平滑肌细胞凋亡和坏死以及胶原蛋白沉积、断裂,从而招募炎性细胞并激活胞内信号转导途径和促进炎性因子表达,加重了血管损伤,最终导致主动脉破裂,危及患者生命[36]。
已有报道指出血Na+和血Cl-的水平呈正相关,高水平的血Na+通常伴随高水平的血Cl-[37]。本研究发现血Na+和血Cl-均是ATAAD患者术后30 d内全因死亡的危险因素〔OR=1.168,95%CI(1.058,1.289),P=0.002;OR=1.098,95%CI(1.012,1.191),P=0.024〕,高血Cl-高血Na+组30 d累积生存率分别低于其余三组(χ2=16.398,P<0.001;χ2=13.719,P<0.001;χ2=9.225,P=0.002)。尽管血 Cl-具有重要的生理意义,但在临床实践中关注更多的是血K+或血Na+,忽视了对血Cl-的评估[16]。有研究发现,血Cl-比血Na+在预测中重度颅脑损伤患者早期死亡中具有更强的预后价值[38],本研究中血Cl-与血Na+水平之间只有低度相关性(r=0.401,P<0.001),这表明血Cl-和血Na+水平可能提供不同的预测信息。此外,亚组分析发现,血Cl-与血Na+存在一定的交互作用(P交互=0.012),即使血Na+控制在一定的安全范围内,高血Cl-仍是重要的危险因素。在临床上,Na+紊乱和Cl-紊乱是常见的电解质紊乱,其发病机制受多个因素影响,同时电解质紊乱在心血管疾病患者中普遍存在,并与心血管死亡风险增加独立相关[39]。因此,对电解质紊乱的ATAAD患者应高度重视,并采取对症治疗使体内电解质保持在相对稳定的状态。
本研究局限性:(1)本研究是单中心、回顾性研究,样本量有限,需要更多的前瞻性、大规模研究证实;(2)本研究仅关注入院时血Cl-与ATAAD患者术后30 d内预后的相关性,连续性、长期性地观察血Cl-水平可能会更有价值。综上所述,入院时高血Cl-水平是ATAAD患者术后30 d内全因死亡的独立危险因素,且ATAAD患者血Cl-水平和血Na+水平呈低度正相关,本研究为更精准地改善ATAAD患者的预后提供了临床数据。
作者贡献:黄鹏飞、马冬负责文章构思与设计,结果分析与解释,论文及英文的修订;黄鹏飞、马冬、赵永波负责研究实施与可行性分析;张云静、吴云艳负责数据收集;黄鹏飞负责数据整理与统计学处理,撰写论文;马冬负责文章质量控制及审校,对文章整体负责,监督管理。
本文无利益冲突。

