经颏下前庭入路腔镜甲状腺乳头状癌手术的短期临床效果*
巢亮 廖强明 万焱华 刘奇盛 张开华 鲍新民 王日玮
甲状腺乳头状癌在甲状腺癌中发病率最高,其恶性程度相较于甲状腺滤泡癌等其他甲状腺癌更低,预后也因此更好,但其容易在病变早期即发生转移[1-2]。因此早期诊断和早期有效治疗对于甲状腺乳头状癌患者具有重要意义,而外科手术治疗是目前临床首选的有效治疗方式,既往传统开放式手术主要通过在患者颈部做切口完成肿瘤切除,其在术后会产生较为明显的瘢痕,从而对患者容貌形成负面影响[3-4]。而随着生活水平的提高和外科技术的发展,患者对于微创、无瘢痕的需求越来越高,因此腔镜手术逐渐在甲状腺外科中开展应用,其可将手术部位选在可受衣物等遮盖或不易发现的位置,从而降低对患者外观的影响[5-6]。目前可用于甲状腺手术的腔镜入路方式较多,如胸乳入路、腋窝入路、锁骨下入路和经口腔前庭入路等,其中经口腔前庭腔镜甲状腺切除术由于具有完全无瘢痕、分离路径较短以及清扫低位中央淋巴结彻底等特点在我国迅速发展为临床研究热点[7-8]。但经口腔前庭入路也存在腔镜操作空间小、对操作者技术水平和熟练度要求高等不足而使应用受限,故为降低手术限制,临床在经口前庭基础上发展出经颏下前庭入路术式。但目前其在临床上的应用和研究均较少,故本研究通过回顾性分析的方式对经颏下前庭入路腔镜甲状腺乳头状癌手术的短期临床效果进行探讨,为经颏下前庭入路腔镜手术的临床应用价值提供参考依据。
1 资料与方法
1.1 一般资料 回顾性分析2020 年11 月-2022 年6 月于九江市第一人民医院行腔镜甲状腺乳头状癌手术的80 例患者病历资料。纳入标准:(1)经检查确诊为甲状腺乳头状癌;(2)有较强美容需求;(3)肿瘤直径不超过2 cm;(4)无颈侧淋巴结或全身远处器官转移;(5)影像学检查无中央淋巴结转移提示,或已转移淋巴结直径不超过2 cm 且未发生融合固定;(6)病历资料完整。排除标准:(1)存在口腔局部感染、口腔畸形等影响手术操作或增加感染风险的口腔、颏下条件;(2)存在较为严重的甲状腺炎性病变;(3)存在颈部手术史、颈部放射治疗或消融治疗史;(4)肿瘤位置接近喉返神经入喉处,或较大肿瘤位于上极;(5)无法耐受手术或麻醉者。根据其手术入路方式分为颏下组和口腔组,每组40 例。本研究已经医学伦理委员会批准。
1.2 方法 颏下组行经颏下前庭入路腔镜甲状腺乳头状癌手术。手术前一天使用漱口液(氯己定)进行漱口,手术开始前通过鼻气管插管的方式进行全身麻醉,然后将患者调整为仰卧位姿势,垫高其肩部,使颈部呈现轻度过仰姿势。进行常规口腔消毒,然后在距离颌骨下缘1 cm 的颏下做1 cm 的手术切口,将切口处皮下组织钝性分离至环甲肌表面,然后放入直径10 mm 的Trocar,建立气腹。将口腔前庭两侧尖牙处的口腔黏膜各做一个0.5 cm 切口,然后放入直径5 mm 的Trocar,将空间向下拓展至胸骨上窝,向两侧拓展至胸锁乳突肌前缘。将颈白线打开,并钝性分离颈前肌群,使甲状腺暴露。然后将超声刀的功能面调整向上,对气管进行表面分离,使气管显露;接着将功能面调整向下,对甲状腺下动静脉进行表面分离,操作过程中尽量远离喉返神经区域,然后将游离出来的甲状腺动静脉用超声刀进行凝固切断。接着由下外侧往上游离甲状腺,将甲状腺中静脉凝固切断后,用无损伤性抓钳向上内翻甲状腺,使甲状腺上血管暴露,然后使用超声刀进行凝固切断。血管处理过程中操作尽量靠近甲状腺,避免误伤喉上和喉返神经,并保留甲状旁腺。切除标本后,沿着喉返神经经中央区淋巴结前后组清扫干净,清扫范围内至气管,外至颈内动脉,后至颈椎,下至颈横动脉。将标本从颏下切口处取出,并放置颈部引流管,使用蛋白线将颈部和口腔切口缝合。口腔组行经口腔前庭入路腔镜甲状腺乳头状癌手术,术前准备操作同颏下组,与距牙龈根部5 mm 外的下唇系带前方做2 cm 的横行切口,并以斜行向深部的方向进行游离,至下颌骨骨面转折处停止。两个操作孔建立方法及余下手术操作方法也同颏下组。两组均由同一组专业医护团队进行手术操作。
1.3 观察指标(1)比较两组手术情况,即比较两组操作空间建立时间、手术时间、术中出血量。(2)比较两组术后情况,即比较两组术后疼痛度、术后引流量、引流管留置时间及术后住院时间,其中术后疼痛度通过视觉模拟评分法(VAS)于术后第二天进行评估。(3)比较两组应激反应,即比较两组术前和术后3 d 前列腺素E2(PGE2)、白介素-6(IL-6)及皮质醇(Cor)水平,分别采集患者术前和术后空腹外周静脉血,离心后提取血清,通过免疫吸附法检测PGE2和IL-6 水平,通过化学发光法检测Cor 水平。(4)比较两组手术并发症发生情况,即比较两组甲状旁腺功能减退、喉返神经损伤、气管损伤、皮下积液等并发症发生率。
1.4 统计学处理 采用SPSS 19.0 软件对所得数据进行统计分析,计量资料用(x-±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 颏下组与口腔组性别、年龄、肿瘤最大直径等一般资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
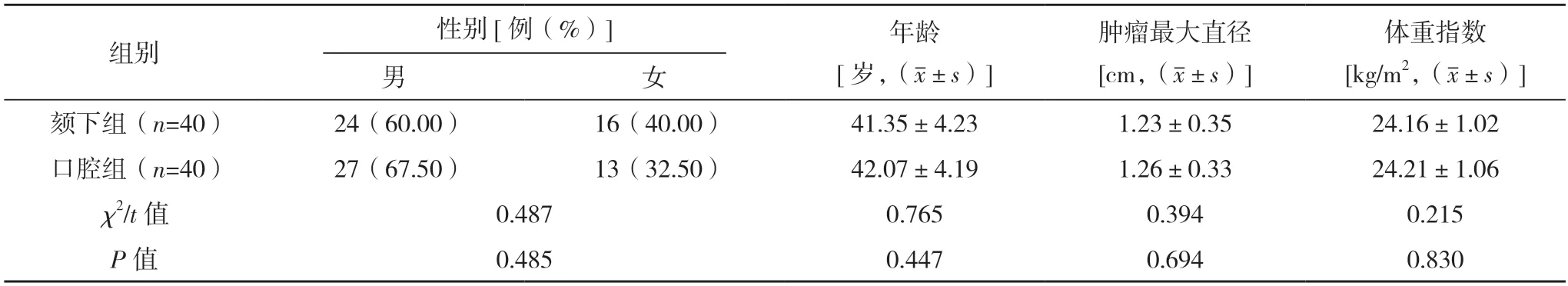
表1 两组一般资料比较
2.2 两组手术情况比较 两组操作空间建立时间比较,差异无统计学意义(P>0.05);颏下组手术时间短于口腔组,术中出血量低于口腔组(P<0.05)。见表2。
表2 两组手术情况比较()
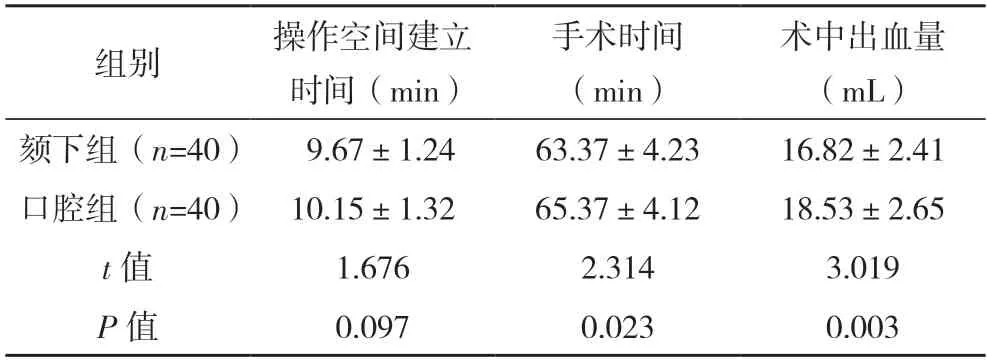
表2 两组手术情况比较()
2.3 两组术后情况比较 颏下组术后VAS 评分、术后引流量均低于口腔组,且引流管留置时间及术后住院时间均短于口腔组(P<0.05),见表3。
表3 两组术后情况比较()
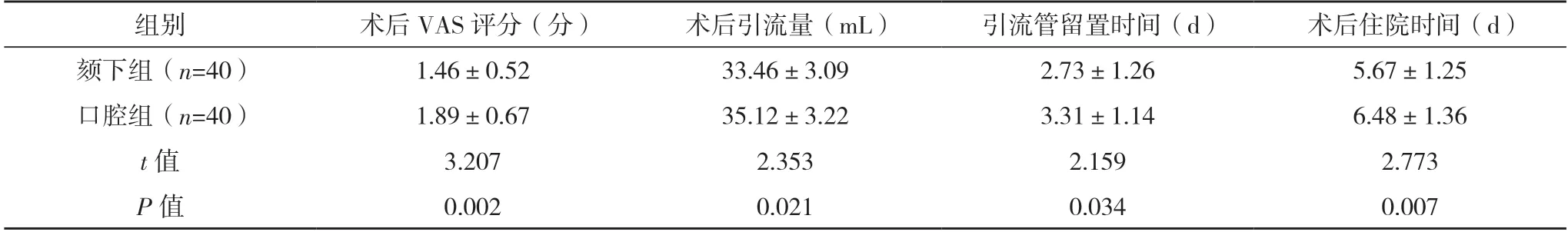
表3 两组术后情况比较()
2.4 两组应激反应比较 术前,两组PGE2、IL-6及Cor 比较,差异均无统计学意义(P>0.05);术后3 d,两组PGE2、IL-6 及Cor水平均较术前上升,颏下组PGE2、IL-6 及Cor 水平均低于口腔组(P<0.05)。见表4。
表4 两组应激反应比较()
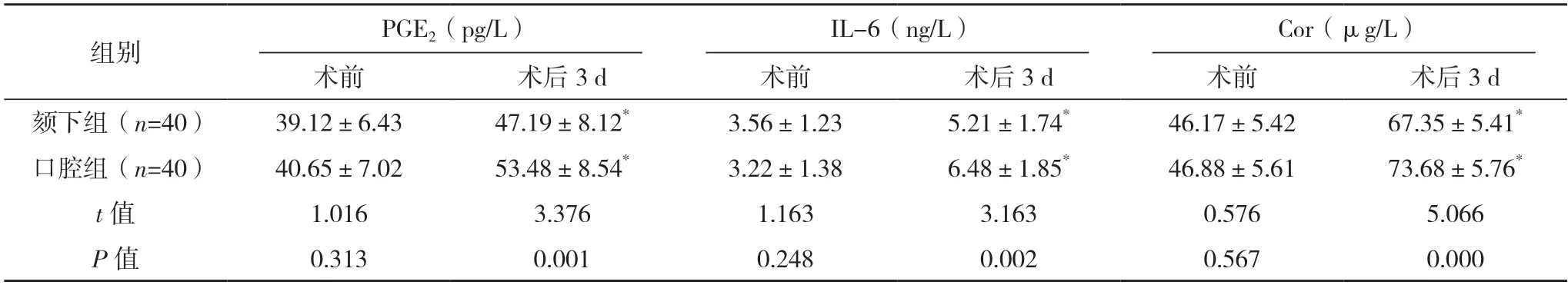
表4 两组应激反应比较()
*与术前比较,P<0.05。
2.5 两组手术并发症发生情况比较 颏下组手术并发症发生率低于口腔组(χ2=3.914,P=0.048),见表5。

表5 两组手术并发症发生情况比较[例(%)]
3 讨论
经口腔前庭入路腔镜甲状腺乳头状癌虽然在我国起步较晚,但其发展速度较快,相关技术也日趋成熟[9-10]。而经颏下前庭入路腔镜甲状腺乳头状癌手术主要是将经口腔前庭入路术的观察孔位置从口腔黏膜处移至颏下,然后通过颏下观察孔完成沿着甲状软骨从上而下的甲状腺切除以及淋巴清扫,其操作空间相较于经口腔前庭入路更大,因此可降低“筷子效应”的影响[11-12]。但经颏下前庭入路腔镜甲状腺乳头状癌手术的疗效以及安全性目前鲜有报道。
但本研究经分析显示,颏下组手术时间短于口腔组,术中出血量低于口腔组(P<0.05)。结果表明经颏下前庭入路腔镜甲状腺乳头状癌手术用时更短,对患者的损伤更小。经口腔前庭入路腔镜甲状腺乳头状癌手术所建立的观察孔和操作孔均位于患者下唇的口腔黏膜处,导致三个孔的位置较为接近,手术操作者和助手在配合手术时常可因此出现相互干扰状况,俗称“筷子效应”,从而对口腔前庭入路钝性分离以及获取标本等手术操作造成影响,使操作难度提升,因此在进行此手术时,需要术者与助手之间更加默契,且术者的操作更加娴熟。而经颏下前庭入路腔镜甲状腺乳头状癌手术将观察孔移到颏下,从而降低观察孔与操作孔之间的干扰,扩大操作空间,同时还可降低颏神经的损伤风险,但其余下操作与经口腔前庭入路术并无明显区别,因此经颏下前庭入路腔镜甲状腺乳头状癌手术是在经口腔前庭入路术的基础上降低了手术难度,更方便术者与助手间的操作配合,从而可帮助节省手术时间和降低术中损伤。同时研究结果也显示颏下组术后VAS 评分、术后引流量低于口腔组,且引流管留置时间以及术后住院时间均于口腔组(P<0.05),结果进一步表明经颏下前庭入路腔镜甲状腺乳头状癌手术更有助于降低术中损伤,更有利于患者恢复。腔镜手术治疗的目的是为扩大视野,从而更方便术者对手术区域内组织进行观察,进而便于操作[13]。而经口腔前庭入路腔镜甲状腺乳头状癌手术相较于胸乳入路、锁骨下入路等术式具有完全无瘢痕的优势,但由于其观察孔与操作孔的三个切口位置距离较近,导致手术前期可进行分离的范围较小,从而限制了手术空间,因此术者的操作也受到限制,从而增加对其他组织的损伤风险,而术后引流量以及引流管留置时间主要受手术时长以及术中组织损伤程度的影响,同时术后引流量与引流管留置时间也可影响患者的术后恢复以及术后住院时间。因此经颏下前庭入路相对于于经口腔前庭入路扩大了操作空间,更利于术者的操作,故有助于改善患者术后引流量,缩短拔管时间和住院时间。研究结果也显示术后3 d,两组PGE2、IL-6 及Cor 水平均较术前上升,但颏下组PGE2、IL-6 及Cor 水平均低于口腔组(P<0.05)。结果也表明经颏下前庭入路腔镜甲状腺乳头状癌手术对患者身体的创伤刺激更小。PGE2对可活化神经元的感受野大小和刺激种类均有促增长作用,同时其还可与缓激肽、P 物质以及降钙素基因相关肽等物质一起促进机体炎症反应,从而增强外周敏感度,促使更多伤害性刺激穿入中枢神经系统[14]。IL-6 为促炎性因子,其水平上升与机体组织损伤程度关系密切[15-16]。而手术操作、术后拔管等操作均会刺激机体丘脑-垂体-肾上腺轴以及肾素-血管紧张素-醛固酮系统功能增强,从而可促进Cor 的分泌[17-19]。因此术后PGE2、IL-6 及Cor 水平越低,可提示手术操作等对机体产生刺激越小,对机体造成的损伤也更小。此外,颏下组手术并发症总发生率低于口腔组,结果表明经颏下前庭入路腔镜甲状腺乳头状癌手术可有助于降低手术关并发症发生风险。其可能与经颏下前庭入路术式通过扩大操作空间,从而可降低对喉返神经、气管等甲状腺周围组织的损伤风险,进而有助于降低术后并发症发生率。
综上所述,经颏下前庭入路腔镜甲状腺乳头状癌手术将观察孔位置移到颏下,使操作空间得到扩大,从而更方便术者操作,在达到治疗目的的基础上还有助于减轻对甲状腺周围组织的损伤,同时还能保持美观效果,因此具有临床推广应用价值。

