系统化急救护理干预对窒息患儿智能发育指数、心理运动指数及复苏情况的影响
卢春梅,贲国平,丁晓芳
(南通大学附属海安医院 江苏南通226600)
新生儿窒息是指产妇在进行分娩时胎儿呼吸系统发生异常或有气体交换障碍,且1 min内无法自主呼吸的情况。目前,新生儿出生量呈逐年递增趋势,新生儿窒息的发生率提高,严重影响生育质量,同时也危害新生儿的生命安全。窒息情况较轻出现低氧血症、高碳酸血症,若严重时会直接引发患儿死亡,给产妇家庭乃至社会带来较大影响[1]。此外,需要给予有效护理措施降低新生儿窒息发生率,常规护理知识能够满足救治需要,但因为缺少专业性,无法顾全大局,导致护理服务受到影响[2]。系统化急救护理可优化急救流程,在很多科室已取得理想效果。为此,本研究主要探讨统化急救护理干预对窒息患儿智能发育指数、心理运动指数及复苏情况的影响。现报告如下。
1 资料与方法
1.1 临床资料 选取2019年4月1日~2021年4月30日我院收治的78例窒息患儿作为研究对象。纳入标准:①入选患儿符合新生儿窒息诊断标准;家长签署自愿参与研究相关文件;②患儿出生资料手续齐全;③均为单胎妊娠;④胎龄>35周;⑤Apgar评分<7分;⑥出生后有昏迷、惊厥、呼吸困难表现。排除标准:①合并先天畸形者;②合并宫内感染者;③合并家族遗传史者;④合并颅内出血者。根据1∶1形式设置为对照组和观察组各39例。对照组男21例、女18例,出生体重1.21~3.51(2.36±0.74)kg;窒息原因:胎儿宫内窘迫14例,母体存在妊娠并发症11例,早产窒息10例,羊水较少窒息4例;产妇分娩类型:自然分娩23例,剖宫产16例。观察组男22例、女17例,出生体重1.22~3.50(2.28±0.73)kg;窒息原因:胎儿宫内窘迫12例,母体存在妊娠并发症13例,早产窒息9例,羊水较少窒息5例;产妇分娩类型:自然分娩28例,剖宫产11例。两组性别、出生体重、窒息原因等一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理原则。
1.2 方法
1.2.1 对照组 采用常规护理。在整体抢救过程中,护理人员严格执行无菌操作,做好口腔护理,避免分泌物过多,加重呼吸障碍,保温箱按照消毒隔离要求实施,同时对家属讲解保温箱的作用,避免引发纠纷[3]。
1.2.2 观察组
1.2.2.1 制订系统化急救评估护理 ①评估新生儿呼吸情况。护理人员仔细观察患儿是否有喉反射消失、皮肤青紫、呼吸衰弱等窒息情况,一旦发生这类情况护理人员要及时告知临床主治医生[4]。②清理呼吸道分泌物。护理人员要保持患儿呼吸道通畅,按压患儿足底、胸外心脏,同时进行足够刺激操作,若患儿呼吸浅表无规则变化,可为患儿增加氧气供给,按照患儿疾病情况进行辅助气管插管;同时护理人员要建立2条静脉通路,避免发生紧急情况,延误抢救时间[5]。③执行医嘱。保证快速、及时、无错误操作给予患者针对性急救措施,如强心处理,改善水电解质、酸解平衡、预感感染等。④监测生命体征。实时监测患儿神经反射,同时详细记患儿身体皮肤颜色、认知情况等,为之后交接班和抢救工作做好准备[6]。
1.2.2.2 系统化急救护理流程 组建新生儿监护室小组,其小组成员需要由3年以上的实际工作经验,且整体综合专业能力要经过实践考验,接受严格的系统化培训。其中1名护士将系统化急救护理落实到实际工作中。按照制订好的流程对新生儿病情先评估-给予初步诊断-通知主治医生-给予紧急处理-确认有效医嘱执行落实-监测患儿生命体征-保持舒适流程[7]。2名小组护理人员需要合理分配各自工作,其中1名护士评估新生儿窒息情况,做好抢救时间的记录,同时独立完成急救措施;另1名则与临床医生沟通医嘱,并反复确认,监督急救医嘱执行对患儿病情改善情况,并做好记录工作,确保护理救治工作严格按照流程进行[8]。
1.2.2.3 系统化窒息护理 首先,护理人员准备好各种抢救工具,于产妇分娩前完成,一旦发生窒息立刻配合执行急救方案。首先,清理患儿呼吸通道,必要时采取吸管先口咽后鼻腔排除分泌物。其次,建立自主呼吸,给予背部皮肤抚摸,诱导呼吸。若患儿心率<100次/min,可借助通气为辅助干预,护理人员实时评估患儿心率情况。待急救后,新生儿出现哭泣、皮肤颜色转成红润,且双肺诊断正常即为急救护理成功。
1.3 观察指标 ①随访3个月、6个月后分析新生儿智能发育指数(MDI)、心理运动指数(PDI),120分为优秀,110~119分为中上,90~109分为中等,80~89分为中下,70~79分为智力欠缺,分数高表示患儿预后效果越好。②分析患儿救治指标情况,主要包括抢救时间、5 min Apgar评分及住院时间。③比较两组5 min、10 min内复苏率。
1.4 统计学方法 通过EpiDate(V3.1)软件录入数据,选用SPSS(V26.1)软件处理数据。符合正态分布的计量资料比较采用t检验,不符合正态分布的计量资料比较采用秩和检验。检验水准α=0.05。
2 结果
2.1 两组干预3个月、6个月后MDI、PDI比较 见表1。

表1 两组干预3个月、6个月后MDI、PDI比较(分,
2.2 两组救治指标比较 见表2。
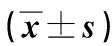
表2 两组救治指标比较
2.3 两组复苏情况比较 见表3。

表3 两组复苏情况比较 [例(%)]
3 讨论
新生儿窒息在临床中非常多见,包含母体原因和分娩时的原因,由于母体存在高血压、高血糖等并发症,在分娩过程中胎儿易出现宫内窘迫、早产等,严重威胁患儿的生命安全,是目前临床中新生儿死亡的重要因素之一[9]。新生儿窒息救治属于一个综合过程,快速有效的护理搭配急救措施,是抢救成功的关键,新生儿一旦出现窒息后,必须要快速进行有效处理,保证患儿呼吸通畅,改善缺氧症状。不仅如此,家属通常对该疾病的认知不够,因担心和焦虑,容易与护理人员发生纠纷,而以往临床常规护理操作比较单一,存在局限性,已无法满足现代护理的需要,为此系统化急救护理可与家属形成良性沟通,故新型护理替代常规护理已是大势所趋。
系统化急救护理是临床提出的新型护理管理体系,可满足很多疾病患者的护理需求,该护理形式主要贯彻以患者为中心的基本原则,最大程度满足患儿需要,通过系统化急救护理,可保证每项护理工作有条不紊、合理化的落实,提升护理质量、治疗效果[10]。随着病房内患者对护理服务逐渐提升,护理模式也从原本单一化管理逐渐完成到丰富多样化,系统化急救护理就是依靠系统化作为特点,已经广泛应用到各个疾病科室中,取得理想的效果。由于该护理体系是近几年研发的新型护理,还未应用在窒息患儿中,且具体效果及应用情况未有研究资料表示。
本研究结果显示,观察组抢救时间、5 min Apgar评分、住院情况、救治指标、复苏率均优于对照组(P<0.01)。由此可知,系统化急救护理适用于新生儿窒息护理,充分发挥了该护理体系的优势、可行性。急救护理干预的系统化,能够确保各个护理内容可有秩序的实施,护理人员的执行度更加清晰,可提升护理工作效率[11]。原因分析:系统化急救护理与常规护理不同,主要是将以往被动干预转变成主动干预,护理人员在工作中可以按照护理流程清晰主动的完成,通过多种形式护理干预共同实施,对所有并发症起到预见性预防,并能够为患儿争取到更多的抢救时间;对待新生儿窒息患儿身体评估情况,护理人员可将病情准确地告知主治医生,掌握患儿病情发展,改善抢救的盲目性,减少重复性护理的可能性,有利于提高护理干预质量。与李霞等[12]研究结果一致,具有科学性、可行性。本研究结果显示,观察组MDI、PDI高于对照组(P<0.01),提示系统化急救护理更能适用于家属的认可、执行,该护理流程属于综合性护理方案,急救护理的护理人员均为综合素质、专业能力较高的护士,同时经过严格的专业训练和系统化培训胜任的责任护士,可面对紧急风险,且与家属形成信任关系,提高患儿救治成功率。

