个体化预设康复护理方案对高位脊髓损伤致NBD患者肠道功能、心理弹性及生活质量的影响
孙婷婷,李媛媛,邱 玉
(山东省立第三医院 山东济南250000)
高位脊髓损伤(SCI)是临床较常见一类损伤,易累及呼吸系统、局部软组织、泌尿系统等,甚至造成重度肢体功能障碍,严重危害患者的身心健康[1]。神经源性肠功能障碍(NBD)是SCI患者群体中最常见的并发症,如排便障碍、肠道功能紊乱等,临床症状要表现为便秘、大便失禁、排便困难等,严重影响患者的正常生活,而在以往的临床中NBD重视度不够,导致患者的康复速度十分缓慢[2]。近几年,越来越多的学者提出必须重视SCI所致NBD患者的康复护理,且有学者认为事先进行康复目标与康复护理方案进行设计,再通过反复的跟踪、评估及护理,可以为患者树立明确的早康复目标,并提供对应条件,从肠道功能、心理弹性等方面促进患者的预后康复,提升患者的生活质量,但目前国内与此相关的研究报告还非常少[3]。基于此,本研究主要探讨个体化预设康复护理方案对患者肠道功能、心理弹性及生活质量的影响。现报告如下。
1 资料与方法
1.1 临床资料 选取2020年3月1日~2022年3月31日我院接收的132例SCI致NBD患者为研究对象。纳入标准:①符合《脊髓损伤神经学分类国际标准》[4]关于SCI所致的NBD诊断标准者;②具备良好的日常生活能力,依从性性良好者;③研究内容、流程及目的均已告知患者、家属,且征得同意。排除标准:①存在习惯性便秘或腹泻等胃肠疾病史者;②伴有严重高血压或糖尿病者;③合并恶性肿瘤者;④有精神疾病者;⑤认知方面有明显障碍者。采用随机数字表法将患者分为对照组和研究组各66例。对照组男34例、女32例,年龄42~82( 58.14±3.34)岁;病程1~6(3.15±0.42)个月;损伤部位:腰骶部25例,颈脊髓21例,胸脊髓20例。研究组男35例、女31例,年龄41~84( 58.08±3.37)岁;病程1~8(3.19±0.45)个月;损伤部位:腰骶部27例,颈脊髓22例,胸脊髓17例。两组一般资料比较差异无统计学意义(P>0.05)。本研究已获医院医学伦理会审核。
1.2 方法
1.2.1 对照组 采用常规康复护理方案。①构建肠道护理小组,成员6名,包括2名资深护士、2名责任护士、1名康复科医生、1名内科医生,小组成员对患者肠道功能进行综合评估,并制订护理计划。②饮食护理。提醒患者多饮水,以防大便硬结,维持大便通畅,合理把控膳食纤维、热量摄入,禁辛辣刺激食物。③按摩腹部。以握拳式以从左往右的主式缓慢按摩患者腹部,加速肠道的蠕动。④反射刺激。借助于排便肌肉的反射作用刺激直肠肛门,促进排便反射。⑤心理护理。护士主动与患者交流,了解其心理状态,并给予针对性疏导,减轻心理压力,保持乐观心态,主动配合康复护理。
1.2.2 研究组 采用个体化预设康复护理方案,将患者病理、生理等特征分为3个阶段,分别是急性期、康复期及出院后的随访期,于各个阶段全面落实康复护理方案。
1.2.2.1 预设护理内容 ①呼吸功能训练,SCI患者易发生呼吸障碍,应在呼吸心电监测前提下,开展呼吸机脱离前的适应性呼吸训练。②每2 h协助患者轴向翻身1次。③斜床站立训练,30 min/d。④尿量控制于1.5~2.0 L。⑤逼尿肌的收缩刺激训练,按摩推拿15 min,然后取10 ℃的500 ml生理盐水快速灌注,再对趾骨的上区进行10 min按摩。⑥采用Valsalva法或者是Crede法进行代偿性排尿。⑦训练盆底肌功能,指导患者交替进行肛门收缩与放松动作,3~5次/d,每次10 min。⑧完成排尿的反射练习。⑨于正常范围内,开展关节活动度训练。⑩训练坐位平衡,1次/d。自主进行体位变换与移乘练习。开展水疗、理疗及功能性的电刺激护理,或行踏车训练。以矫形器为辅助,进行站立、行走活动。开展日常生活活动与手自助训练。针灸、按摩。心理护理。
1.2.2.2 分阶段预设康复护理 ①急性期。依据不同患得的病情特点,帮助其进行常规排便重建,护士开展专业性的肠道护理,帮助患者维持脊柱的正常立线,减少搬动,定时为其进行皮肤、大便失禁等情况检查,并执行预设康复护理内容中的①~⑩项。②康复期。依据患者的损伤程度、病情恢复效果,责任护士以一对一的方式开展个体化的排便护理,并依据康复方案①逐步执行护理项目。③出院后的随访期。由专业医护人员对患者进行评估,出院前,对患者及家属开展健康教育,详细讲解肠道管理的正确方法,以降低肠道功能紊乱、腹胀、便血等并发症发生风险,由训练再次于患者床边全面演示①~⑩项护理内容,并提醒患者定期回院复查。
1.3 观察指标 ①肠道功能:以Wexner便秘量表评价患者护理前后便秘情况,指标涉及排便困难度、辅助刺激、腹痛、直肠感觉、排便时间等,满分30分,分值越高表示便秘症状越严重。以神经源性肠道综合征评价表[5]评价肠道功能障碍,内容涉及排便频率与时间、合并症状、辅助措施、大便失禁情况、排气失禁情况、肛周皮肤状态等,满分47分,分值越高表示肠道功功能障碍越明显。②心理弹性:护理前后采用抑郁-焦虑-压力量表精简版(DASS-21)[6]进行心理状态测评,包括抑郁、焦虑及压力,满分21分,分值越高表示心理状态越差。以Connor等编制的心理弹性量表(CD-RISC)[7]评价患者护理前后心理状态,包括坚韧、自强、乐观等,以“从不”到“总是”进行计分,每项4分,总分100分,分值越高表示心理弹性越好。③生活质量:采用健康调查简表(SF-36)[8]评价患者护理前后生活质量,包括生理功能、社会功能及躯体疼痛,每项100分,分值越高表示生活质量越好。

2 结果
2.1 两组护理前后肠道功能比较 见表1。
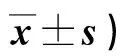
表1 两组护理前后肠道功能比较(分,
2.2 两组护理前后DASS-21、CD-RISC评分比较 见表2。
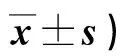
表2 两组护理前后DASS-21、CD-RISC评分比较(分,
2.3 两组护理前后SF-36评分比较 见表3。
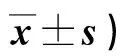
表3 两组护理前后SF-36评分比较(分,
3 讨论
高位SCI是临床较常见的一种危重损伤,多伴随有重度脊髓震荡、脊髓休克等重症表现,即使得到及时治疗,大部分患者也会伴随有不同程度并发症,严重降低患者的生活质量,需要较长的康复时间[9]。高位SCI会对患者的神经源性肠道神经系统造成严重损伤,从而引发NBD,导致患者出现便秘腹胀、失禁、排便时间增加等一系列临床症状,从而影响到患者的正常饮食、户外活动等,进一步加重其精神方面的压力,导致病恶化,甚至形成恶性循环[10]。
目前,临床对高位SCI致NBD患者,在干预方面主要以加强肠道护理管理为主,通过评估患者的肠道功能,再制订合理的康复护理计划,目的为了改善患者大便困难、失禁等相关的临床症状,降低肠道功能障碍对患者日常工作与生活的不良影响[11]。如直肠功能训练,可以对便秘患者开展规律性的排便刺激,同时配合合理的导泄、灌肠等干预措施,逐步刺激其重建规律性的排便行为习惯,以改善其排便功能障碍,缓解排便困难症状。近年来,有研究提出,综合性的康复护理方案,如加强饮食、运动、心理、腹部按摩等护理管理,有利于改善患者的肠道功能,而康复护理重要目标具体的康复时间也成为医护患最为关注的问题之一[12]。目前,受到医疗技术、设施环境、经费、病症复杂性等多种因素的影响,高位SCI致NBD的康复护理还处理应用常规方案的阶段,未实现个体化护理的目标,也还未形成一套更有效、更迅速康复的措施或者方案,即便开展综合康复护理,但由于缺乏标准的流程与标准,康复效果仍并不理想。因此,本研究为打破我国当下高位SCI致NBD患者康复效果不佳的现状,纳入院内近3年病例,创新性制订一套个体化预设康复护理方案,并进行了实践研究,以确认该护理方案是否能够替代常规护理方案,取得更好的康复效果[13]。
个体化预设康复护理方案是一种新型的护理模式,相较于常规护理,其不同之处在于:①预先对综合、全程及个体化的护理步骤、流程进行预设,再依据患者的个体化特征,开展呼吸训练、轴向翻身、站立等基础护理,同时为患者制订个体化的逼尿肌收缩训练、代偿性排尿、排尿反射刺激等训练项目,提升患者的护理配合度与康复信心。②将康复护理划分为急性期、康复期及出院后的随访期,不同时期实施不同的护理方案,逐步帮助患者重建正常的排便习惯,坚持循序渐进原则,加强皮肤保护护理,确保护理的安全性、有效性,以实现加速康复的目标。同时,要求护士依据患者的病情、个性特征进行心理压力疏导,指导其开展合理的运动,以通过更专业、更科学的排便辅助指导,改善病情[14]。
本研究结果显示,护理后,研究组Wexner、肠道功能障碍评分低于对照组(P<0.01), CD-RISC评分高于对照组(P<0.01), DASS-21评分低于对照组(P<0.01),SF-36评分高于对照组(P<0.01),提示个体化预设康复护理方案用于高位SCI所致的NBD患者康复中整体效果确实更优于常规护理模式。分析原因:个体化预设康复护理方案所设定的16项护理操作可以作用不同,可改善患者各项功能,如呼吸功能训练可以避免呼吸困难的发生,提高其呼吸能力;轴向翻身可减少压力性损伤的风险;斜床站立可促进血压下降,防止骨质疏松;关节活动、肌力训练可促进关节与软组织功能恢复,为排尿训练提供条件;水疗、理疗等可以通过物理方式改善患者的肌肉神经功能;心理护理可使护士与患者开展内心深层次的交流,充分了解患者的心理状态,并给予针对性疏导,消除患者的不良心理,提升其心理弹性,从而积极主动地配合治疗与护理,改善病情,提升其生活质量[15]。
综上所述,高位SCI致NBD患者接受个体化预设康复护理方案,不仅可以强化其心理弹性,还缓解负性心理,且有利于其肠道功能恢复,提升生活质量,值得临床推广。

