绵阳市农村地区女性自取样宫颈癌筛查的准确性验证及接受度调查*
刘芳君,杨英,李婷媛,谢梅,朱玲玲,杜旌畅,陈汶,彭晓莉,赵宇倩
610500 成都,成都医学院 公共卫生学院(刘芳君、朱玲玲、杜旌畅、彭晓莉);621600 四川 绵阳,盐亭县妇幼保健院 副院长办公室(杨英),妇幼健康管理科(谢梅);610041 成都,四川省肿瘤医院·研究所,四川省癌症防治中心,电子科技大学医学院 实验研究部(李婷媛、赵宇倩);100021 北京,国家癌症中心/国家肿瘤临床医学研究中心/中国医学科学院北京协和医学院肿瘤医院/肿瘤研究所 流行病学研究室(陈汶)
宫颈癌在全球恶性肿瘤中发病率和死亡率均位居第4[1]。人乳头瘤病毒 (human papillomavirus,HPV) 持续感染是宫颈癌发生的主要病因。HPV检测是宫颈癌筛查的主要手段[2]。然而,国内有超4 亿妇女从未接受过宫颈癌筛查[3],农村地区接受过宫颈癌筛查的妇女更少,其宫颈癌死亡率高达48%[4],需提高妇女参与筛查的意愿。在国内外开展的研究证实,宫颈自取样标本用于HPV 检测可以提高农村地区妇女参与筛查的依从性[5-6]。为了评估宫颈自取样是否可能是绵阳市农村地区宫颈癌筛查的一种可接受的替代医生取样的方法,本研究通过问卷调查分析妇女对自取样HPV 检测接受度的影响因素;此外,采取医生取样和妇女自取样两种方式采集宫颈标本进行HPV 检测,比较自取样与医生取样HPV 检测结果的一致性。
1 对象与方法
1.1 研究对象
邀请2021 年10 月和2022 年1 月在四川省绵阳市盐亭县参加宫颈癌筛查的21 ~ 69 岁女性参与本研究,包括初筛和随访的妇女。邀请参加初筛的妇女在完成妇科检查医生取样后,进行自我取样并完成问卷调查。参加随访的女性在完成妇科检查医生取样后完成问卷。所有参与研究的女性均清楚研究程序且自愿参与,签署知情同意书。有以下任意一种情形的女性不纳入研究:(1)孕期或产后8 周内的妇女;(2)有明确宫颈癌或癌前病变史的妇女;(3)有盆腔放疗史的妇女;(4)检查前3 天进行阴道冲洗,或使用避孕药膏等阴道内用药物者;(5)检查前24 小时内有性行为或进行醋酸或碘液涂抹者;(6)身体或精神上无法接受例行宫颈癌筛查者。本研究经四川省肿瘤医院医学科研与医疗新技术伦理委员会批准(批件号:SCCHEC-02-2022-075)。
1.2 研究方法
1.2.1 医生取样标本采集 取膀胱截石位,使用窥阴器暴露宫颈,由妇科医生采集宫颈脱落细胞学标本。
1.2.2 自取样标本采集 在妇科医生引导下,妇女在单独的房间,依次采集自取样HPV 检测样本。妇女需佩戴一次性薄膜手套,用一次性HPV 取样刷插入阴道内一定深度,旋转3 ~ 5 周后,将采集到的标本收集于盛有保存液的标本管中。
1.2.3 问卷调查 在独立房间内,由经过培训的问卷调查员对妇女进行一对一问卷调查,内容包括人口学信息、对HPV 自取样的认知情况以及对HPV自取样宫颈癌筛查的接受度情况。收集所有女性的人口学信息,包括年龄、婚姻状况、学历、吸烟史、饮酒史、生产次数和目前使用的避孕措施等。对HPV自取样以及对HPV 自取样宫颈癌筛查的接受度情况包括“对宫颈标本自取样的知晓情况”“是否有过宫颈自取样检查经历”“以后的检查是否愿意以自取样的方式进行”“为何愿意使用HPV 自取样法”“为何不愿意使用HPV 自取样法”“关于自取样会担心什么”“若只能采用自取样的方法,会选择在哪里取样更好”“如果在家里进行自我取样,希望得到什么样的操作指导”“认为自取样的方法有没有用”“愿意为自取样支付的费用”“以后的检查是否愿意以自取样的方式进行”。未进行自取样组的女性还完成了对工作情况、月收入和居住地到医院乘车时间的调查。
1.2.4 HPV 检测 采用核酸体外扩增和DNA 反向斑点杂交法相结合的生物芯片法(北京博晖创新生物技术集团股份有限公司),可检测14 种高危型HPV (HPV16/18/31/33/35/39/45/51/52/56/58/59/66/68)。
1.3 统计学方法
收集的数据采用Epidata 3.0 数据库进行双人双录,录入数据进行一致性比对和逻辑核查。运用SPSS 26.0 统计学软件对数据进行统计学分析。计数资料使用率(构成比)表示,组间差异采用χ2检验,比较自取样HPV 检测与医生取样HPV 检测的结果一致性,计算Kappa值。双侧P< 0.05 为差异有统计学意义。
2 结 果
2.1 基本人口学特征
共331 名女性纳入分析,其中106 名是参加初筛的妇女,完成医生取样和自取样宫颈样本采集及问卷调查,为完成自取样组;另225 名是参加随访的妇女,仅完成医生取样宫颈样本采集和问卷调查,为未进行自取样组。纳入人群的年龄范围在26 ~ 69 岁,中位年龄(四分位间距)54 岁(49 岁,58岁)。如表1 所示,与未进行自取样组的妇女相比,完成自取样组的妇女年龄偏大、生产次数更少(均P< 0.05),婚姻状况、教育程度高低、吸烟史、饮酒史和是否采取避孕措施在两组中差异无统计学意义(均P> 0.05)。
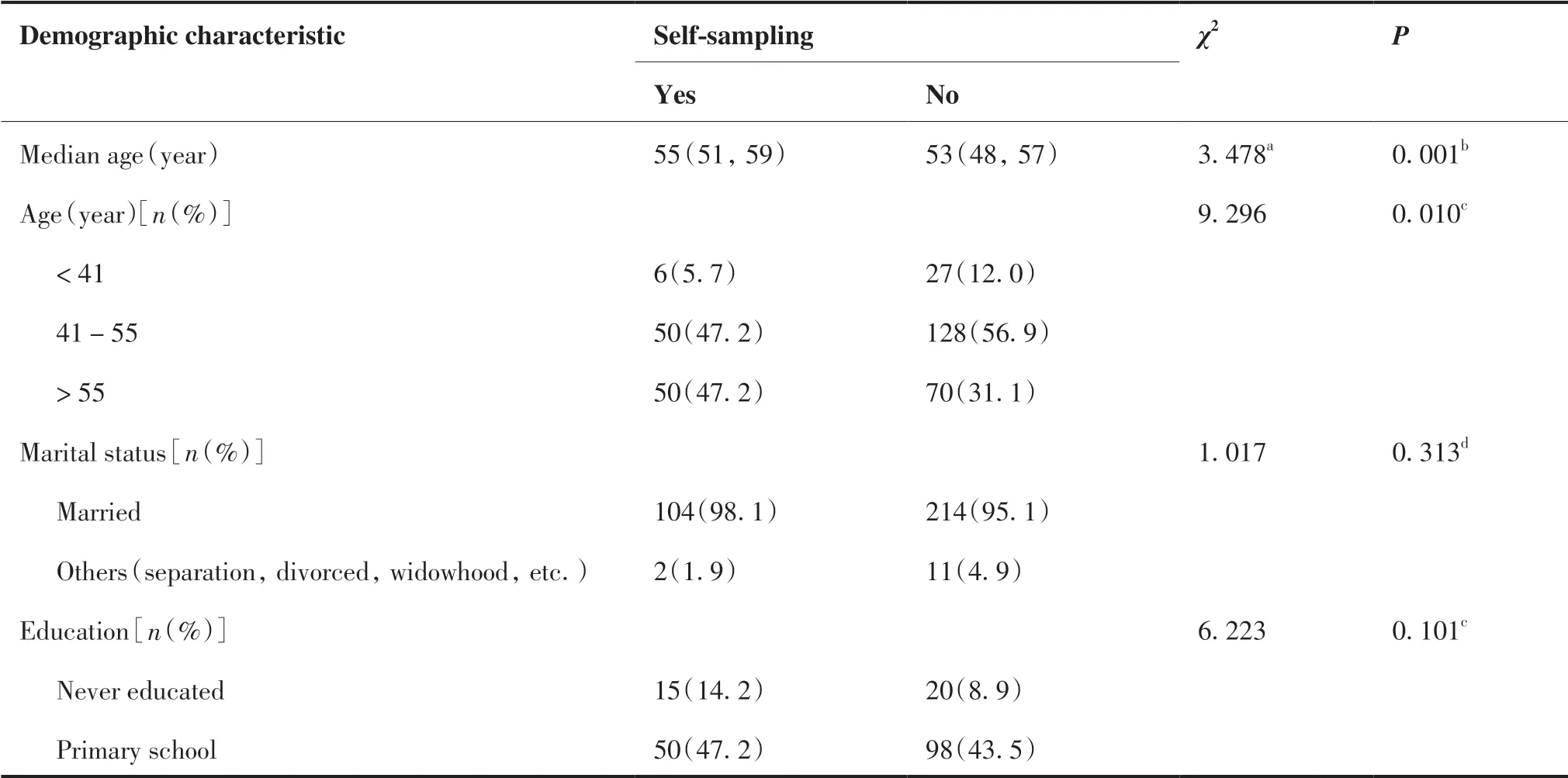
表1 完成自取样组和未进行自取样组女性的基本人口学特征Table 1.Demographic Characteristics of Women with or without HPV Self-sampling
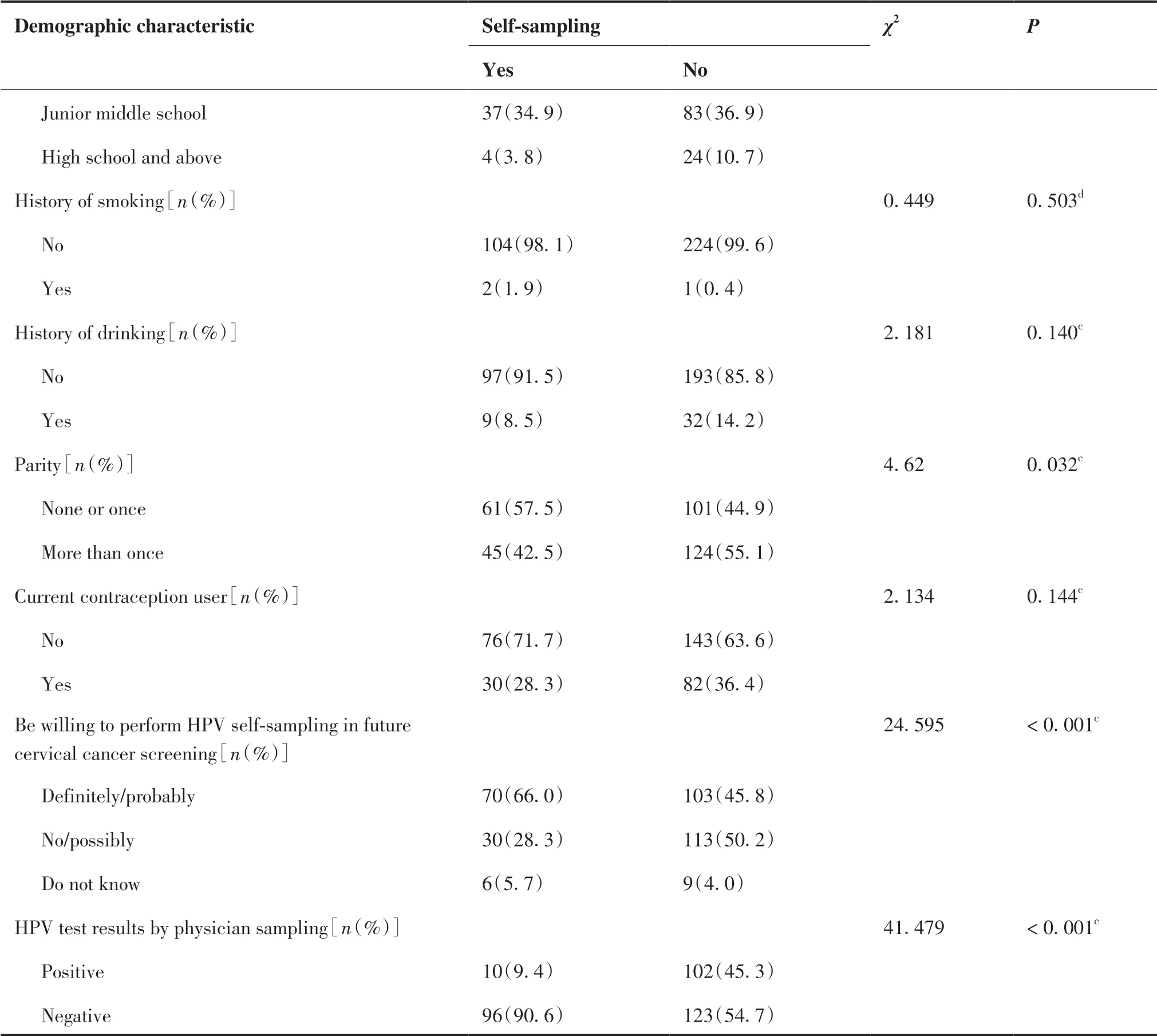
(Continued from previous page)
2.2 HPV 检测结果
如表2,在完成自取样组中,医生取样HPV 检测样本阳性10 例(9.4%),自取样HPV 检测样本阳性19 例(17.9%),自取样HPV 阳性率高于医生取样,差异有统计学意义(P= 0.004)。自取样与医生取样HPV 检测结果一致共97 例,其中均阳性10 例、均阴性87 例,总体一致率91.5%,阳性一致率为52.6%,阴性一致率为90.6%,Kappa值为0.646(P< 0.001)。
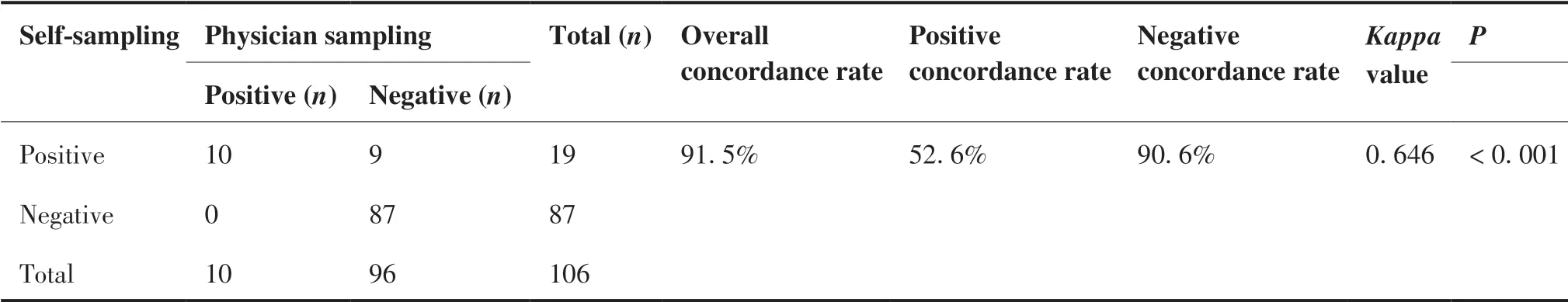
表2 绵阳市农村地区女性自取样及医生取样宫颈标本HPV 检测结果Table 2.HPV Test Results by Self-Sampling or Physician Sampling in Rural Females in Mianyang
2.3 认知和态度调查情况
绵阳农村地区女性对宫颈标本自取样及宫颈癌筛查的认知和态度情况如表3。在完成问卷调查的331 名女性中,仅2.1%的女性以前知道“自取样”这种方法;仅1.2%的女性以前做过自取样的检查。52.3%的女性(14.8%肯定愿意、37.5%可能愿意)以后的检查愿意以自取样的方式进行,43.2%的女性(22.1%可能不愿意、21.1%肯定不愿意)以后的检查不愿意以自取样的方式进行,4.5%的女性不确定以后的检查是否愿意以自取样的方式进行。50.9%的女性觉得自我取样更能保护隐私,愿意使用HPV 自取样法;有68.5%的女性不知道HPV自取样怎么做,怕取样不正确,不愿意使用HPV 自取样法。
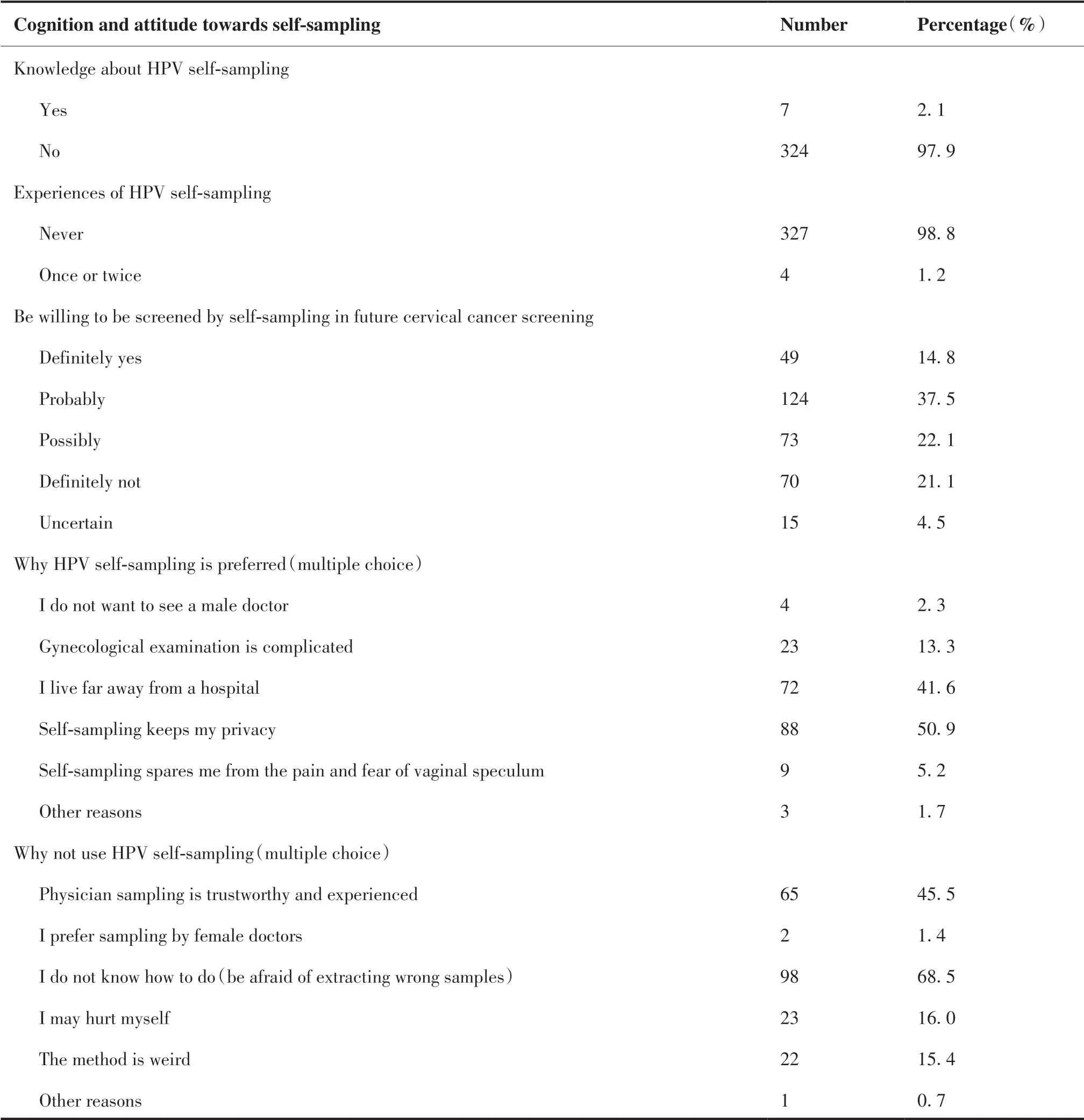
表3 绵阳农村地区女性对宫颈标本自取样及宫颈癌筛查的认知和态度情况Table 3.Cognition of and Attitude towards HPV Self-sampling among Rural Females in Cervical Cancer Screening in Mianyang

(Continued from previous page)
2.4 接受度影响因素分析
绵阳市农村地区女性自取样宫颈癌筛查接受度影响因素分析见表4。年龄、工作情况、居住地到医院的乘车时间以及本次是否进行自取样可能是影响妇女接受自取样宫颈癌筛查的因素(P< 0.05);不同学历、不同月收入以及以前是否有筛查过宫颈癌的女性对自取样接受度差异无统计学差异(P> 0.05)。与筛查人群年龄41 ~ 55 岁组和 > 55岁组相比, < 41 岁组的女性更容易接受自取样宫颈癌筛查(χ2= 10.222,P= 0.006),接受度为78.1%。不同工作情况的女性对自取样HPV 检测的接受度差异有统计学意义 (χ2= 4.253,P= 0.039),目前正在工作的女性人群更愿意接受自取样HPV 检测,接受度为51.6%。从居住地到医院的乘车时间不同的女性对自取样HPV 检测的接受度差异有统计学意义 (χ2= 15.370,P= 0.002), < 10 分钟组和10 ~ 20分钟组人群接受度较高,分别为58.5%和58.6%。与本次未进行自取样组的女性相比,完成自取样组的接受度更高(χ2= 11.855,P= 0.001),为66.0%。
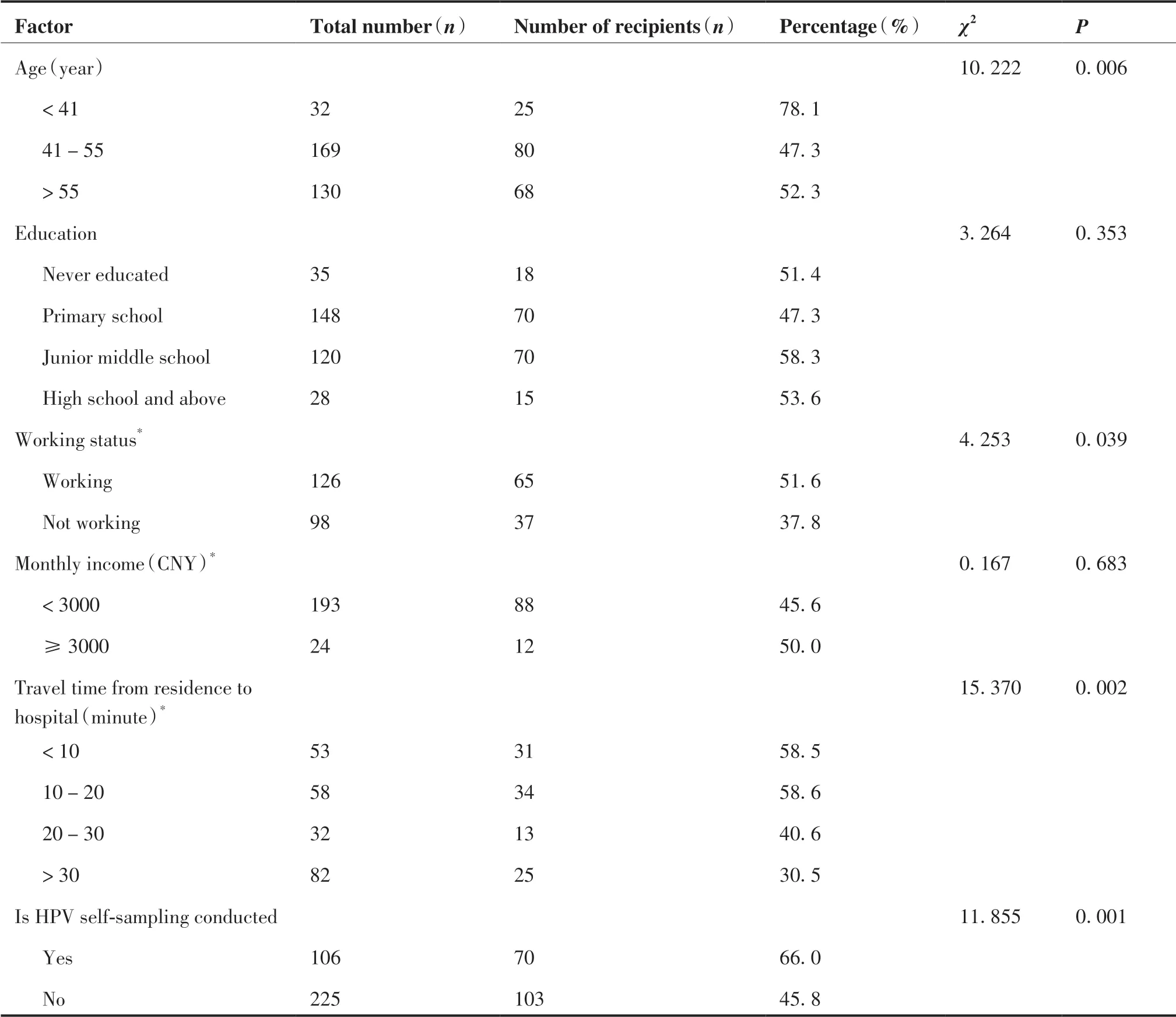
表4 绵阳市农村地区女性HPV 自取样宫颈癌筛查接受度影响因素分析Table 4.Factors Influencing HPV Self-sampling Acceptance in Rural Females of Mianyang
3 讨 论
四川省绵阳市女性人群的高危型HPV 感染率较高,达到17.15%[7],远远高于经济较发达地区,如北京、上海等,与我国传统宫颈癌高发区的人群高危型HPV 感染率接近[8],迫切需要提高宫颈癌筛查的覆盖率。
大多数生活在医疗资源匮乏地区的妇女不具备筛查宫颈癌前病变的可用或可接受的方法(如细胞学、医生采样的HPV 检测)[9]。而自取样保护了妇女的隐私,并为妇女提供了便利,避免恐惧、羞耻、地理障碍、时间限制、文化以及宗教习俗等常见障碍,因此对于这些原因造成的宫颈癌筛查率较低的地区,自取样结合恰当的HPV 检测方法能够大大提高筛查覆盖率[10]。
本研究显示,自取样与医生取样HPV 检测结果具有中等的一致性,Kappa值为0.646,总体一致率为91.5%。在玻利维亚开展的一项自取样与医生取样HPV 检测的研究报道,两种方法的HPV 检测一致性为94.5%,与本研究结果相似,其中大多数女性更愿意选择自取样,而不是医生取样[11]。在国内江西省、贵州省偏远地区的相关研究也提出,自取样与医生取样标本的HPV 检测效果基本一致,自取样HPV 检测对宫颈高度病变的检出具有高敏感度[12-13]。自取样HPV 检测有望成为替代或弥补医生取样的宫颈癌筛查方法。然而,本研究中自取样本阳性/医生取样阴性9 例,自取样本阴性/医生取样阳性0 例,可能是因为自取样方法取得的标本更多来源于阴道,而医生取样位置在宫颈,采集的是宫颈脱落细胞,不同部位细胞的HPV 检出率有一定差异[14]。自取样套装在设计上可以进行改进,例如添加安全挡板,根据女性阴道口距离宫颈口的距离,设计安全挡板距刷头顶端的距离。妇女也可以选择其它自取样方法,例如阴道拭子、卫生棉条等。因此,妇女对自取样套装的选择和方法的偏好是进一步研究的重要领域[15]。本研究中纳入的女性年龄偏大,而有研究表明[16],雌激素较低是自取样本阳性/医生取样阴性的可能的影响因素,造成不同取样方式时HPV 检测阳性率的差异。
有调查显示,在深圳市有47.1%的女性知晓HPV,12.5%的女性听说过且操作过自取样[17];在成都市有29.9%的女性听说过HPV,42.8%的女性认为HPV 自取样是一种可接受的宫颈癌筛查方式[18]。本研究中,绵阳市农村地区有97.9%的女性以前不知晓“自取样”这种方法,98.8%的女性以前从来没有做过自取样的检查。本研究中,52.3%的女性愿意以自取样的方式进行HPV 检测,多于其它国内外的农村地区。美国的一项研究显示,接受HPV 自取样的人数中农村地区妇女仅占16.2%[19]。在国内江西省的一项研究中,仅有27.9%的农村妇女倾向于自取样HPV 检测[20]。表明该农村地区女性对HPV及自取样宫颈癌筛查的认知程度极低,这与其HPV感染率较高是相符的,亟需对该地区女性进行宫颈癌筛查相关的健康宣教。
本研究中愿意使用HPV 自取样法的女性认为其优点在于能保护隐私(50.9%),能避免去医院太远的麻烦(41.6%)以及做妇科检查时的麻烦(13.3%),这与He 等[18]的研究基本一致。而不愿意自取样的主要原因为不知道怎么做、怕取样不正确(68.5%)和更信任医生取样、能够看到更多疾病信息(45.5%),这与Bishop 等[19]的研究结果相似。本研究中关于HPV 自取样宫颈癌筛查的地点,50.8%女性选择在医院有医护人员指导下取样,仅14.5%的女性愿意在家取样。若在家进行自取样,66.5%的女性希望有医院的专业人员亲自到家里指导取样,可能的原因是妇女更希望在取样过程中遇到突发问题能及时得到专业人员的帮助、担心取样环境不干净等。本研究中虽然有51.1%的女性担心无法正确掌握自取样方法,21.1%的女性害怕HPV 自取样操作会弄伤自己,但仍有46.8%的女性认为自取样的方法有用。在非洲坦桑尼亚农村妇女中开展的研究中,她们很容易理解如何进行自取样(98.9%),且会将其推荐给朋友(94.5%)或愿意其作为坦桑尼亚的标准宫颈癌筛查方法(95.5%)[21]。一项在希腊农村地区的研究显示,90%以上的妇女在自取样时不会感到不安或很少有痛苦[22],远高于本次研究。在本研究中,女性愿为自取样支付的价格也较低, < 50 元的占60.1%(197/328),其中有28.7%的女性更倾向于免费。
本研究中小于41 岁的女性(P= 0.006)和目前正在就业的女性(P= 0.039)对HPV 自取样宫颈癌筛查更容易接受,可能是因为其更有机会了解或参加到各种形式的宫颈癌筛查或体检。相对于偏远地区,居住地离医院近的妇女们更容易接收到医院关于宫颈癌知识等的宣传,从居住地到医院的乘车时间在20 分钟以内的人群对自取样HPV 宫颈癌筛查的方式接受度较高(P= 0.002)。在本研究中,筛查人群年龄普遍偏大,学历偏低,月收入低于3 000 元/月的女性较多,可能限制了本研究结果的外推性,但与当前农村地区女性人群的分布特征较为相符,且本次完成宫颈自取样样本采集的女性也表明,在以后的检查中更愿意选择自取样的方法(P= 0.001),这为在四川省农村地区采用自取样HPV 检测进行宫颈癌筛查提供了数据。
综上所述,年龄、工作情况以及居住地到医院的乘车时间对农村地区女性是否接受HPV 自取样宫颈癌筛查有影响。自取样HPV 检测若作为宫颈癌初筛方法,与医生取样具有较好的一致性。基于自取样的宫颈癌筛查方法有望在农村地区应用,提高宫颈癌筛查的覆盖面。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。

