退行性腰椎滑脱症关节突关节的MRI定量研究
李慧芝,牛金亮
(1.山西医科大学医学影像学院,山西 太原 030001;2.山西医科大学第二医院影像科,山西 太原 030001)
退行性腰椎滑脱症(degenerative lumbar spondylolisthesis,DLS)是导致慢性下腰痛的常见原因之一,DLS又称为假性腰椎滑脱症,大多数观点是椎间盘和关节突关节等结构的退行性改变导致腰椎上位椎相对于下位椎的滑移,而椎弓峡部保持完整[1]。既往研究表明椎间盘高度降低、多裂肌萎缩是DLS的病因。近年来关节突关节与DLS的关系越来越受到大家重视,关节突关节不对称或椎体倾斜可能是DLS发生的危险因素[2-3]。MRI是目前研究脊柱疾病的最佳影像学方法之一,MRI功能成像逐渐成为分析组织生物学特性的新型成像方法,其获得的定量参数值有助于分析组织成分的改变[4-5],合成MRI(synthetic magnetic resonance imaging,SyMRI)获得的T1、T2和PD值能定量评估基于骨髓异常的腰椎早期病理学改变[6-7]。本研究拟采用SyMRI技术定量测量关节突的T1、T2和PD值,并结合对关节突关节角(facet joint angle,FJA)和L4倾斜角(inclination angle,IA)的定量研究,探讨各参数值对DLS的影响,进一步了解DLS的影响因素,现报告如下。
1 资料与方法
1.1 一般资料 滑脱组纳入标准:(1)L4~5节段DLS患者,使用Meyerding分级评估滑脱程度,Ⅰ级为0~25%,Ⅱ级为25%~50%,Ⅲ级为50%~75%,Ⅳ级为75%~100%;(2)病程大于3个月;(3)MRI矢状位图像上L4椎体后缘相对于L5椎体后缘滑动距离≥3 mm[8]。排除标准:(1)峡部裂腰椎滑脱;(2)腰椎其他节段滑脱;(3)腰椎侧弯;(4)既往脊柱外伤和手术史;(5)脊柱骨折、炎症、感染和肿瘤;(6)骶椎腰化或腰椎骶化。对照组纳入标准:腰椎各节段无滑脱者。排除标准:(1)腰椎侧弯;(2)既往脊柱外伤和手术史;(3)脊柱骨折、炎症、感染和肿瘤;(4)骶椎腰化或腰椎骶化。所有受试者均签署知情同意书。
收集山西医科大学第二医院2020年12月至2021年12月腰背部不适需行MRI检查的腰椎退行性变患者213例。其中符合滑脱组标准的51例患者,男17例,女34例;年龄46~78岁,平均(60.53±8.10)岁;平均身体质量指数(25.16±2.98)kg/m2;体力劳动者32例(62.75%),非体力劳动者19例(37.25%)。临床表现为腰背部疼痛,伴或不伴下肢麻木或神经性间歇性跛行。符合对照组标准的51例患者,男17例,女34例;年龄41~81岁,平均(61.24±7.17)岁;平均身体质量指数(24.23±2.43)kg/m2;体力劳动者27例(52.94%),非体力劳动者24例(47.06%)。两组间年龄、性别、身体质量指数和职业类型的差异均无统计学意义(P>0.05,见表1),具有可比性。
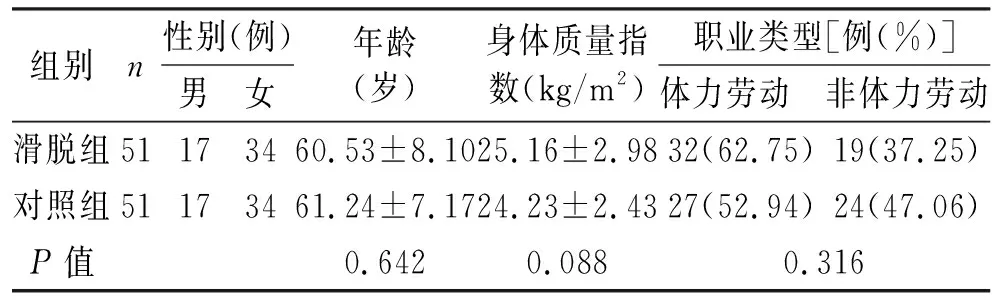
表1 滑脱组和对照组基线资料比较
1.2 影像学检查方法 使用GE 3.0T磁共振全身扫描仪(Signa Pioneer,GE Healthcare,Madison,WI,USA)进行扫描,受试者取仰卧位,头先进,采用32通道相控阵体线圈,对所有受试者行腰椎矢状位、横断位扫描。扫描序列和扫描参数是:(1)SyMRI矢状位扫描参数:TR=4000.00 ms,TE=19.60 ms,层厚=4.00 mm,层间距=1.00 mm,FOV=32.00 mm×32.00 mm,矩阵=320.00 mm×192.00 mm,NEX=1.00。(2)SyMRI横断位扫描参数:TR=4000.00 ms,TE=19.60 ms,层厚=4.00 mm,层间距=1.00mm,FOV=32.00 mm×32.00 mm,矩阵=320.00 mm×192.00 mm,NEX=1.00。(3)T2WI序列矢状位扫描参数:TR=5156.00 ms,TE=102.3 ms,层厚=2.00 mm,层间距=1.00 mm,FOV=32.00 mm×32.00 mm,矩阵=352.00 mm×256.00 mm,NEX=1.00。(4)T2WI序列横断位扫描参数:TR=4 920.00 ms,TE=107.10 ms,层厚=4.00 mm,层间距=1.00 mm,FOV=32.00 mm×32.00 mm,矩阵=288.00 mm×256.00 mm,NEX=2.00。
1.3 磁共振图像后处理及测量指标
1.3.1 关节突定量值的测量方法 SyMRI扫描完成后经过图像后处理自动生成定量参数伪彩图。在SyMRI横断位图像上对L4~5节段的双侧关节突选取感兴趣区(region of interest,ROI),系统自动生成ROI区域的T1值、T2值和PD值(见图1~2),测量3次,取平均值。
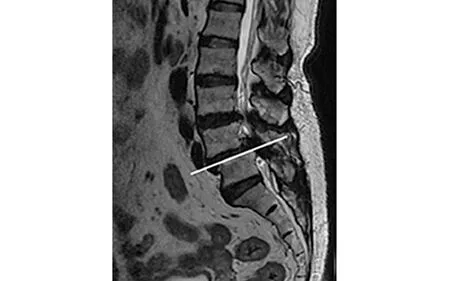
图1 矢状位T2WI图像显示测量关节突关节的层面(白线)
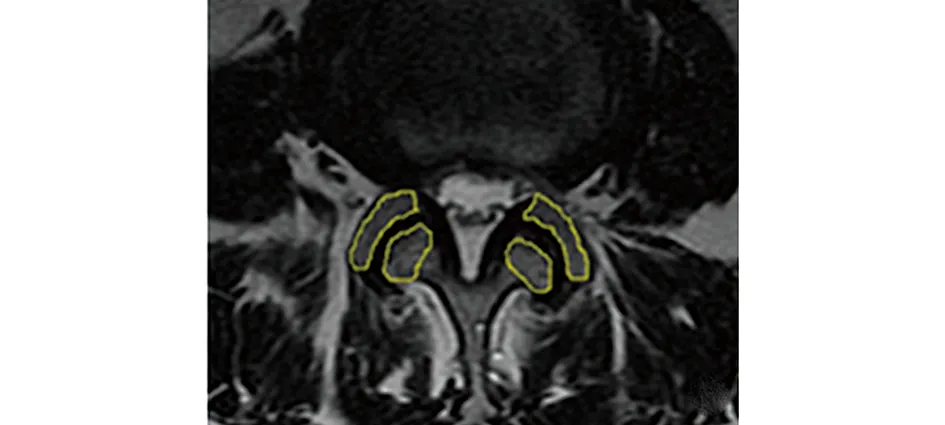
图2 横断位T2WI图像显示上、下关节突ROI的选取方法
1.3.2 FJA的测量方法 采用FJA表示关节突关节的方向,在T2WI正中矢状位图像上,扫描线通过下椎体后上角的水平是关节突的二等分水平,可较好地显示关节突关节[9],在T2WI横断位图像上,椎间盘中点与棘突基底部中点的连线作为腰椎矢状轴,关节突关节前内、后外侧点的连线与矢状轴相交形成的夹角是该侧FJA(见图3),分别记录左侧和右侧FJA,并取平均值。
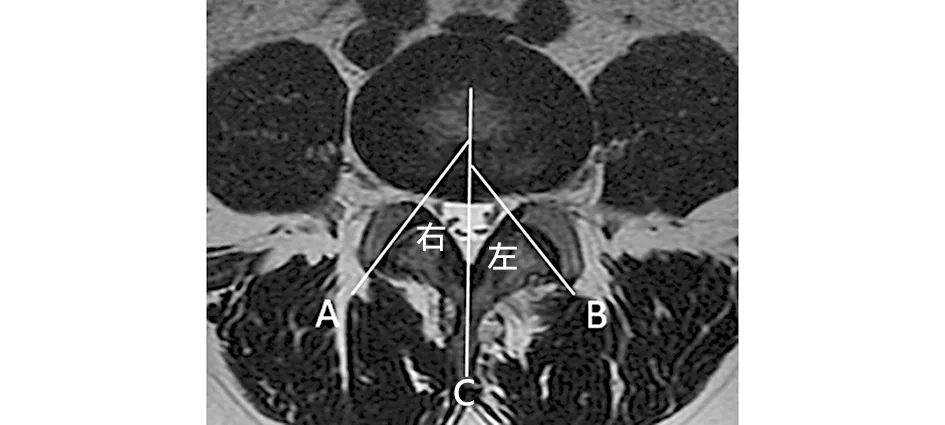
注:A线与C线夹角为右侧FJA,B线与C线夹角为左侧FJA
1.3.3 关节突关节不对称(facet tropism,FT)的测量方法 两侧FJA差值的绝对值为FT值,本研究中将FT值>10°定义为关节突关节不对称,记录两组受试者L4~5节段的FT值(见图4)。
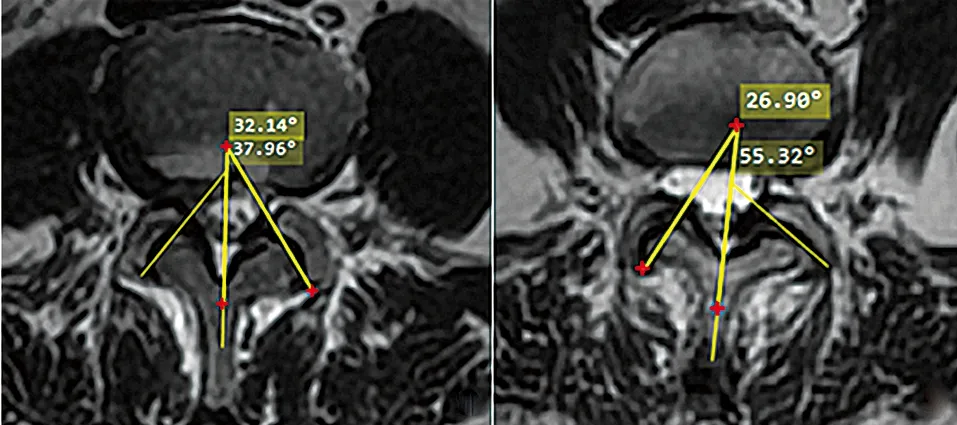
a 对照组(FT<10°) b 滑脱组(FT>10°)
1.3.4 L4IA的测量方法 在T2WI正中矢状位图像上,测量L4椎体下终板平面与水平面之间的夹角(见图5)。
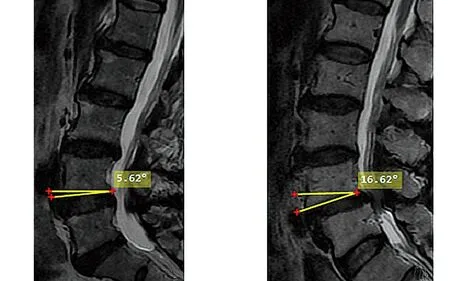
a 对照组(L4 IA为5.62°) b 滑脱组(L4 IA为16.62°)
2 结 果
2.1 DLS定量参数值的统计学结果
2.1.1 受试者L4~5关节突T1值、T2值、PD值组内比较 滑脱组和对照组上、下、左、右关节突的T1值、T2值、PD值差异均无统计学意义(P>0.05,见表2~3,见图6~7)。
表2 滑脱组左侧与右侧关节突定量值比较
表3 对照组左侧与右侧关节突定量值比较
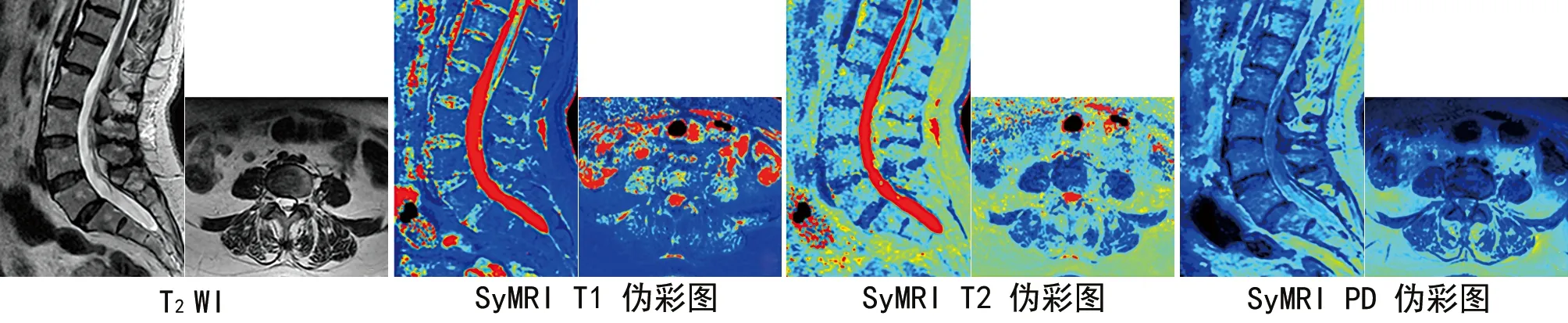
图6 对照组矢状位及横断位MRI图像
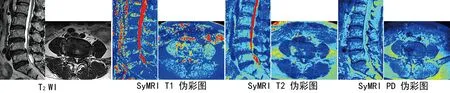
图7 滑脱组矢状位及横断位MRI图像
2.1.2 两组各参数值组间比较 滑脱组L4~5关节突T1值小于对照组,差异有统计学意义(P<0.001);T2值、PD值两组差异无统计学意义(P>0.05,见表4)。滑脱组L4~5双侧平均FJA小于对照组,L4~5FT值、L4IA大于对照组,差异有统计学意义(P<0.05,见表4)。
表4 两组各参数值比较
2.1.3 两组L3~4、L4~5、L5S1节段FJA比较 在L3~4节段,滑脱组右侧FJA小于对照组(P<0.05),两组左侧FJA差异无统计学意义(P>0.05);在L4~5节段,滑脱组左侧FJA和右侧FJA均小于对照组,差异有统计学意义(P<0.05);在L5S1节段,两组左侧FJA和右侧FJA差异均无统计学意义(P>0.05,见表5)。
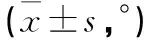
表5 三个腰椎节段滑脱组和对照组FJA差异比较
2.2 DLS影响因素的多元Logistic回归分析 以DLS为因变量,将L4~5关节突T1值、FJA、FT值和L4IA纳入多因素Logistic回归模型,结果显示关节突T1值、FJA、FT值和L4IA均是DLS发生的独立影响因素(P<0.05,见表6)。
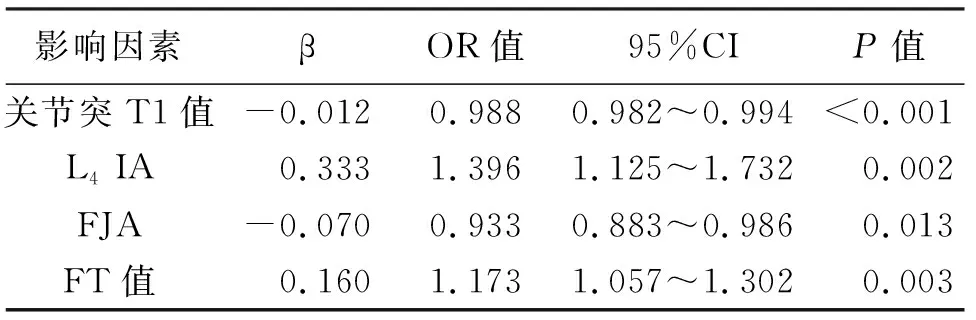
表6 DLS多因素Logistic回归分析
2.3 DLS影响因素的ROC曲线 将L4~5关节突T1值、L4IA、FJA和FT值进行ROC曲线分析(见图8),ROC曲线下面积(the areas under ROC curve,AUC)分别为0.846、0.793、0.738和0.670,并确定临界值(见表7)。

图7 DLS影响因素的ROC曲线

表7 DLS影响因素的ROC曲线结果
3 讨 论
3.1 DLS的研究进展 DLS的概念最早是由Newman[10]在1955年提出的,DLS是在腰椎退变过程中上位椎相对于下位椎的滑移,椎弓峡部保持完整,这是DLS与峡部裂腰椎滑脱的不同之处。DLS常发生于L4~5节段,女性发生率高于男性,临床以L4椎前滑脱最多见[11],这与L4~5节段腰椎生理曲度有关,L4椎具有较大的活动度和L5椎位置相对固定。DLS是一种多因素过程性疾病,危险因素包括较大的年龄、女性、较大的身体质量指数、严重椎间盘退变和肌肉萎缩等。椎体和关节突关节属于Panjabi[12]提出的“三亚系模型”中的被动亚系,与脊柱的稳定性密切相关。椎体受到重力、椎旁肌肉、椎间盘和关节突关节的合力,这个合力分为平行于终板和垂直于终板的作用力[3],椎体倾斜程度越大,平行于终板的力越大,越容易向前滑动,从而导致DLS发生,目前关于L4IA与DLS关系的研究较少。关节突关节三维空间结构的改变影响脊柱稳定性,关节突关节矢状化是DLS的病因[13-14],矢状化的关节突关节使关节面之间的接触力减小,限制椎体前移的力量减小而导致DLS。最近Rai等[15]的研究表明FT与DLS显著相关。然而目前的研究未提出DLS各影响因素的临界值。
3.2 SyMRI技术在骨肌系统中的应用及MRI在DLS研究中的优势 SyMRI技术是一种新型的定量成像技术,其根据组织属性的弛豫时间在一次扫描中生成五种定量值,分别是T1、T2、PD、R1和R2值,其中R1=1/T1,R2=1/T2,SyMRI通过调整扫描参数在一次采集中合成T1WI、T2WI、PDWI图像等多种不同对比度加权图像[16]。T1、T2和PD值是描述磁化矢量特性最基础的参数,SyMRI在成像和测量方面的应用得到了验证。SyMRI逐渐应用于膝关节和脊柱疾病中,Lee等[17]研究发现SyMRI的T2值可以代替常规T2 mapping序列,最新研究表明SyMRI技术是一种可应用于研究脊柱椎体、椎间盘、脊髓等结构组织变化的新型成像技术[18]。
MRI具有良好的软组织分辨率,人体各组织的弛豫时间不同,MRI依据组织间信号强度差异,准确地评估结构的改变,并且MRI具有多平面、多参数、多序列成像的优点,能够清晰地显示DLS患者关节突关节及邻近解剖结构的改变。DLS患者存在腰椎失稳现象,通过MRI图像测量关节突关节积液量能够较全面地评估DLS患者的腰椎稳定性[19],并且有学者采用MRI图像评估关节突关节退变程度,结果显示关节突关节退变与DLS存在相关性[20]。
3.3 常规MRI对FJA、FT值和L4IA与DLS关系的研究 关节突关节方向是指上下关节突构成的空间走向,在脊柱横断面上,从上腰椎至下腰椎,关节突关节方向由偏向矢状位逐渐变为偏向冠状位[21]。当下腰椎关节突关节面由冠状位明显偏向矢状位时,上位椎容易向前滑动。Gao等[22]的研究证明矢状化关节突关节容易发生DLS。本研究结果显示在滑脱节段DLS组双侧平均FJA明显小于对照组,这与Pichaisak等[23]的研究结果一致,说明DLS患者滑脱节段的关节突关节发生矢状化改变。通过比较两组研究对象在三个腰椎节段左侧、右侧FJA的大小,结果显示仅在L4~5节段,滑脱组左侧、右侧FJA分别小于对照组,进一步论证了滑脱节段的关节突关节发生矢状化改变的观点。而在L3~4和L5S1节段,关节突关节矢状化现象不显著,这可能是L3~4和L5S1节段不易发生DLS的原因。多元Logistic回归分析显示FJA是DLS发生的独立影响因素,通过ROC曲线分析,较小的FJA对DLS的发生具有预测价值,临界值是34.68°,当FJA小于34.68°时较容易发生DLS。
本研究中两组FT值存在显著差异,滑脱组FT值明显大于对照组。Devine等[24]认为FT与退行性疾病的发生无相关性,但是有研究显示FT与DLS之间存在显著相关性[8]。本研究采用与滑脱组一般资料相匹配的无滑脱者作为对照组,增加了研究结果的准确性,多元Logistic回归分析显示FT是DLS发生的独立影响因素,通过ROC曲线分析,较大的FT对DLS具有预测价值,临界值是12.79°,当FT值大于12.79°时可能发生DLS。
椎体倾斜程度越大,L4IA越大。本研究中DLS组的L4IA平均值明显大于对照组,说明L4IA越大,腰椎不稳定性增加,L4椎前滑脱的风险增加。多元Logistic回归分析结果显示L4IA是DLS发生的独立影响因素,通过ROC曲线分析,较大的L4IA对DLS的发生具有预测价值,临界值是9.33°,当L4IA大于9.33°时容易发生DLS。
3.4 SyMRI对DLS关节突的定量研究 本研究结果显示滑脱组和对照组关节突T1值具有显著差异。Naeem等[25]的研究结果显示滑脱组上、下关节突面积差异显著增大,滑脱组较对照组关节突关节退变显著。在脊柱的退行性改变中,存在关节突增生硬化、关节周围韧带肥厚等病理改变,骨髓间充质干细胞在上述病理改变中发挥了重要作用。Kristjánsson等[26]发现关节突的骨髓间充质干细胞可分化为脂肪细胞。MRI在评估骨髓方面具有显著优势,骨髓MRI表现是由骨髓内蛋白质、水、脂肪和细胞的相对数量决定的,并取决于脉冲序列。骨髓分为红骨髓和黄骨髓,随着年龄的增加,红骨髓逐渐被脂肪组织代替。红骨髓的细胞组成成分包括40%~60%的脂肪,30%~40%的水和10%~20%的蛋白质,黄骨髓几乎完全由脂肪组成,成分包括80%的脂肪、15%的水和5%的蛋白质[27-28]。一般40岁以上,脊柱骨髓逐渐被脂肪骨髓取代,一些老年患者和营养不良患者的骨髓可能完全由脂肪组成[29]。T1WI图像可用于评估骨髓脂肪细胞含量,脂肪的疏水碳-氢基团具有高效的自旋晶格弛豫,T1弛豫时间明显缩短[28,30]。本研究中滑脱组关节突T1值明显小于对照组,表明DLS患者关节突骨髓脂肪含量增加,关节突关节退变更严重。通过多因素Logistic回归分析,关节突T1值是DLS发生的独立影响因素,进一步通过ROC曲线分析,关节突T1值对DLS的发生具有良好的预测价值,临界值是621.38 ms,当关节突T1值小于621.38 ms时,DLS发生的风险增加。但是关节突T2值、PD值差异均无统计学意义,可能原因是关节突黄骨髓的含水量很少,造成两组的差异不显著。
本研究的样本量较小,均为Ⅰ级和Ⅱ级DLS患者,对于Ⅲ级和Ⅳ级DLS患者需进行研究验证,同时由于难以获取所有受试者的部分资料,所以本研究未将骨质疏松和过屈过伸节段间失稳纳入分析,未能确定骨质疏松对腰椎稳定性的影响,这是本研究的不足之处,未来可通过扩大样本量进一步探讨DLS的影响因素。
综上所述,SyMRI定量参数值可评估DLS患者关节突骨髓成分的改变,关节突T1值、L4IA、FJA、FT值与DLS的发生具有相关性,关节突T1值小于621.38 ms、L4IA大于9.33°、FJA小于34.68°和FT值大于12.79°是DLS发生的临界值,因此SyMRI和常规MRI的联合使用为临床预测和诊断DLS提供有价值的影像学信息。

