骨髓18F-FDG摄取模式在初诊弥漫大B细胞淋巴瘤诊断骨髓浸润的价值
李 旭 陈聪霞 姚稚明 秦 嵩 郭 悦
弥漫大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL)是中国人最常见的淋巴瘤类型,结外受累发生率高是其特征,其中,骨髓是常见的结外受累部位。氟18标记的氟代脱氧葡萄糖(fludeoxyglucose,18F-FDG)正电子发射断层/计算机断层扫描(PET/CT)对淋巴瘤骨髓浸润的诊断价值越来越受到重视,骨髓局灶性摄取18F-FDG增高被公认为是骨髓淋巴瘤浸润的典型表现,可在很大程度上替代骨髓活检(bone marrow biopsy,BMB)[1]。对DLBCL等亲18F-FDG淋巴瘤而言,18F-FDG PET/CT是探查骨髓浸润的首选。骨髓弥漫性摄取18F-FDG增高在淋巴瘤患者中也常见,但是,其作为淋巴瘤骨髓浸润的诊断意义尚不明确。本研究以最终临床诊断为诊断骨髓浸润标准,探索初诊DLBCL患者骨髓不同18F-FDG摄取模式诊断淋巴瘤骨髓浸润的价值。
对象与方法
1.研究对象:回顾性纳入2011年4月~2019年2月在笔者医院为治疗前分期诊断行PET/CT检查的初诊DLBCL住院患者,收集其PET/CT、骨髓活检病理和临床资料,以BMB病理结果为参照,分析DLBCL患者骨髓摄取18F-FDG弥漫增高的诊断价值。该研究符合《赫尔辛基宣言》的原则。纳入标准:①初诊DLBCL的住院患者;②完成18F-FDG PET/CT体部显像且未行针对淋巴瘤的治疗;③PET/CT与BMB检查时间间隔在2周以内。排除标准:①有其他恶性肿瘤病史、严重疾病者;②仅行局部PET/CT显像者。
2.18F-FDG PET/CT 检查方法及图像分析:18F-FDG购自原子高科股份有限公司,放化纯度>95%。检查前患者空腹6h以上,血糖水平<11.1mmol/L,静脉注射18F-FDG(5.18~7.4MBq/kg),注药后平卧平静避光休息40~60min,排尿后以Siemens Biograph mCT 型PET/CT行体部PET/CT扫描:先行CT扫描(电压120kV,自动管电流调制,螺距1.2,层厚3mm,扫描时间20~30s,扫描范围自颅底至股骨中段),随后采集PET图像(选用3D模式,根据CT扫描范围大小取5~7个床位,每个床位采集2min)。应用CT扫描数据对PET图像进行衰减校正,图像重建采用迭代法,获得轴位、冠状位、矢状位图像,图像层厚3mm。以PET/CT系统提供的软件勾画病灶3D感兴趣区,得到最大标准化摄取值(maximum standardized uptake value,SUVmax)。以骨髓SUVmax>肝右叶实质SUVmax为骨髓摄取增高,骨骼内有1个或多个局限性18F-FDG摄取增高称为骨髓灶性摄取18F-FDG增高,18F-FDG摄取在骨髓腔内较均匀增加时称为骨髓弥漫性摄取18F-FDG增高。其中,骨髓弥漫性摄取18F-FDG增高或正常者在第2腰椎勾画感兴趣区,骨髓灶性增高则直接勾画该病灶。所有图像由1位核医学主任医师与2位主治医师共同阅片分析。
3.分组及诊断标准:根据有、无异常骨髓摄取18F-FDG增高分为骨髓阳性组和骨髓正常组。骨髓阳性组中,只有骨髓局灶性摄取18F-FDG增高者为局灶组,只有骨髓弥漫性摄取18F-FDG增高者为弥漫组,同时具备骨髓弥漫性和局灶性摄取18F-FDG增高者为局灶伴弥漫组。以骨髓局灶性摄取18F-FDG增高为PET/CT诊断骨髓浸润的标准。所有患者的BMB活检部位均为髂后上嵴,以BMB病理发现骨髓有淋巴瘤浸润为BMB阳性。以PET/CT明确诊断骨髓浸润或者BMB病理提示骨髓浸润为骨髓浸润的最终临床诊断。
4.统计学方法:采用SPSS 20.0统计学软件对数据进行统计分析。计量数据之间比较采用t检验及方差分析,计数数据采用χ2检验或Fisher精确检验。采用ROC工作曲线,寻找最佳临界点,以P<0.05为差异有统计学意义。
结 果
1.一般情况:共有114例初诊DLBCL患者纳入研究,中位年龄68.5岁(19~88岁),60例(52.6%)女性患者,54例(47.4%)男性患者;根据Ann Arbor分期, Ⅰ、Ⅱ、Ⅲ、Ⅳ期患者分别有8例(7.0%)、27例(23.7%)、17例(14.9%)、62例(54.4%);DLBCL病理亚型:生发中心GCB型46例(40.4%),非生发中心型65例(57.0%)。有B症状者41例(36.0%)。骨髓正常组、局灶组、弥漫组、局灶伴弥漫组病例数分别为59例(51.8%)、12例(10.5%)、32例(28.1%)、11例(9.6%);4组患者Ⅳ期比例分别为20/59例(33.9%)、12/12例(100%)、19/32例(59.4%)、11/11例(100%)(χ2=29.59,P=0.000)。所有患者BMB的活检部位未见灶性18F-FDG摄取增高,也未专门对灶性FDG摄取增高部位进行活检。BMB阳性共9例(7.9%),阴性105例(92.1%)。
2.PET/ CT显像骨髓表现与BMB骨髓淋巴瘤浸润之间的交叉分析:BMB阴性者中,PET/CT骨髓正常和阳性者分别为59例(56.2%)和46例(43.8%);BMB阳性者中,PET/CT骨髓正常和阳性分别为0例(0)和9例(100%)。骨髓正常组和局灶组BMB病理均为阴性,弥漫组和局灶伴弥漫组分别有5/32例(15.6%)、4/11例(36.4%)BMB为骨髓浸润(χ2=17.636,P=0.000,图1)。骨髓正常组、局灶组、弥漫组和局灶伴弥漫组的骨髓/肝SUVmax比值分别为0.84±0.11、4.21±2.51、1.52±0.67和7.69±4.23;其中骨髓正常组显著低于其余3组(P值分别为0.001、0.000、0.000);局灶组显著高于弥漫组(P=0.003);局灶伴弥漫组显著高于局灶组和弥漫组(P值分别为0.026、0.001)。弥漫组中BMB骨髓浸润阳性者的骨髓/肝SUVmax比值(2.63±1.03)显著高于BMB阴性者(1.31±0.29,P=0.044)。不同组最终临床诊断骨髓浸润占比详见图2,各组典型病例详见图3、4。
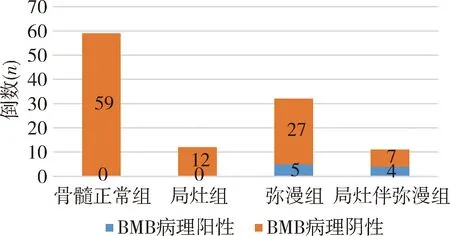
图1 各PET/CT骨髓摄取分组BMB确诊淋巴瘤骨髓浸润的例数及比例
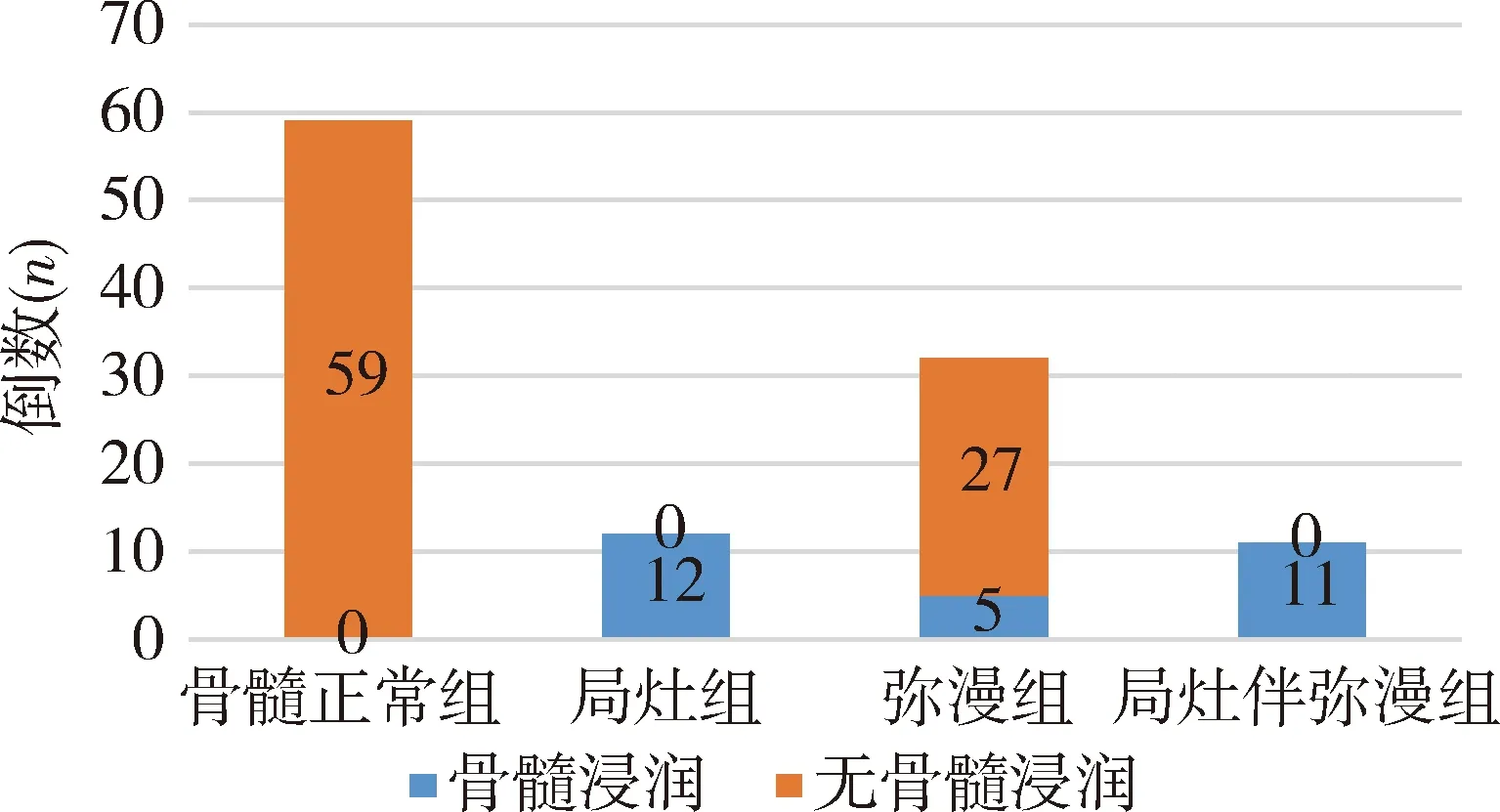
图2 不同组别的最终临床诊断骨髓淋巴瘤浸润的例数及比例
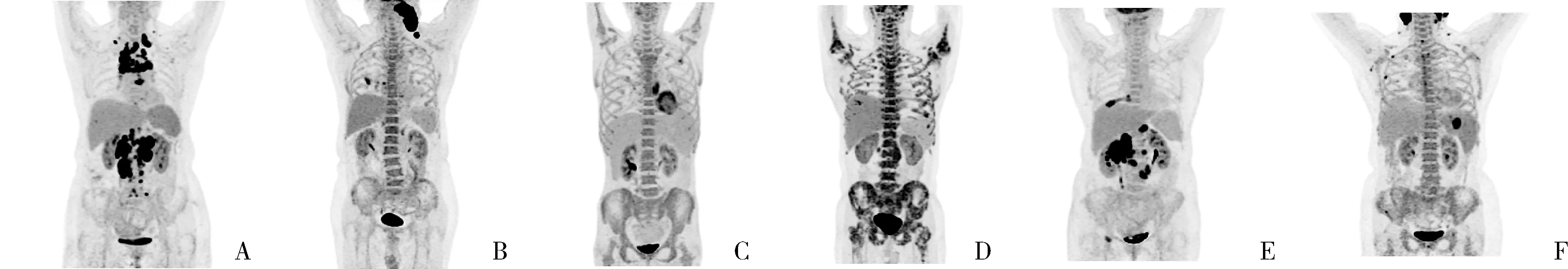
图3 典型病例及其BMB病理结果A.骨髓正常组病例PET最大强度投影(maximum intensity projection,MIP)图,骨髓/肝SUVmax比值0.94,BMB无骨髓浸润;B.弥漫组病例PET MIP图,骨髓/肝SUVmax比值1.22,BMB无骨髓浸润;C.弥漫组病例,骨髓/肝SUVmax比值1.82,BMB骨髓浸润;D.弥漫组病例,骨髓/肝SUVmax比值3.19,BMB骨髓浸润;E.局灶组病例,骨髓/肝SUVmax比值4.18,BMB无骨髓浸润;F.局灶伴弥漫组病例,骨髓/肝SUVmax比值2.21,BMB骨髓浸润
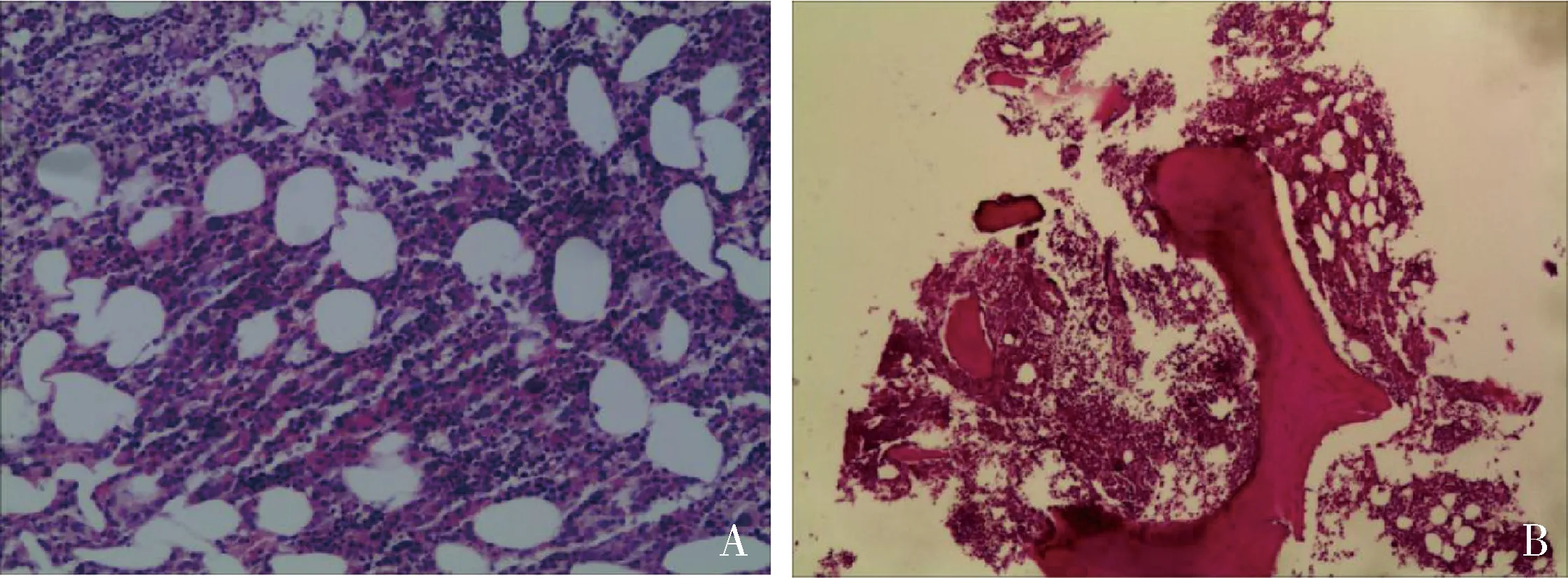
图4 典型BMB病理结果A.图3B病例,骨髓/肝SUVmax比值1.22,BMB无骨髓浸润;B.图3F病例,骨髓/肝SUVmax比值2.21,BMB提示少许骨及骨髓组织,造血组织增生活跃,三系均增生,原始粒细胞有增多,并可见灶性浸润的异型淋巴细胞,结合病史及免疫组化结果,符合弥漫大B细胞淋巴瘤累及骨髓
3.PET/CT骨髓异常与最终临床诊断之间的交叉分析:以最终临床诊断为诊断骨髓浸润的标准。骨髓正常组、局灶组、弥漫组、局灶伴弥漫组的诊断骨髓浸润占比分别为0/59例(0)、12/12例(100%)、5/32例(15.6%)和11/11例(100%)(χ2=89.636,P=0.000);局灶组和局灶伴弥漫组的骨髓淋巴瘤浸润构成比均显著高于弥漫组(P均=0.000)。弥漫组中,最终临床诊断有、无骨髓浸润的骨髓/肝SUVmax比值分别为2.63±1.03和1.31±0.29(t=-2.86,P=0.044)。不同组最终临床诊断骨髓浸润例数及比例详见图2,各组典型病例详见图3、图4。
4.ROC曲线分析:ROC曲线下面积(AUC)为0.971(P=0.000),最佳临界点为骨髓/肝SUVmax为1.45,敏感度为96%,特异性为92%。剔除PET/CT骨髓局灶性18F-FDG摄取增高的患者后,(骨髓正常组和弥漫组)ROC曲线下面积(AUC)为0.996(P=0.000),最佳临界点为骨髓/肝SUVmax比值为1.69,敏感度为100%,特异性为98%,详见图5。
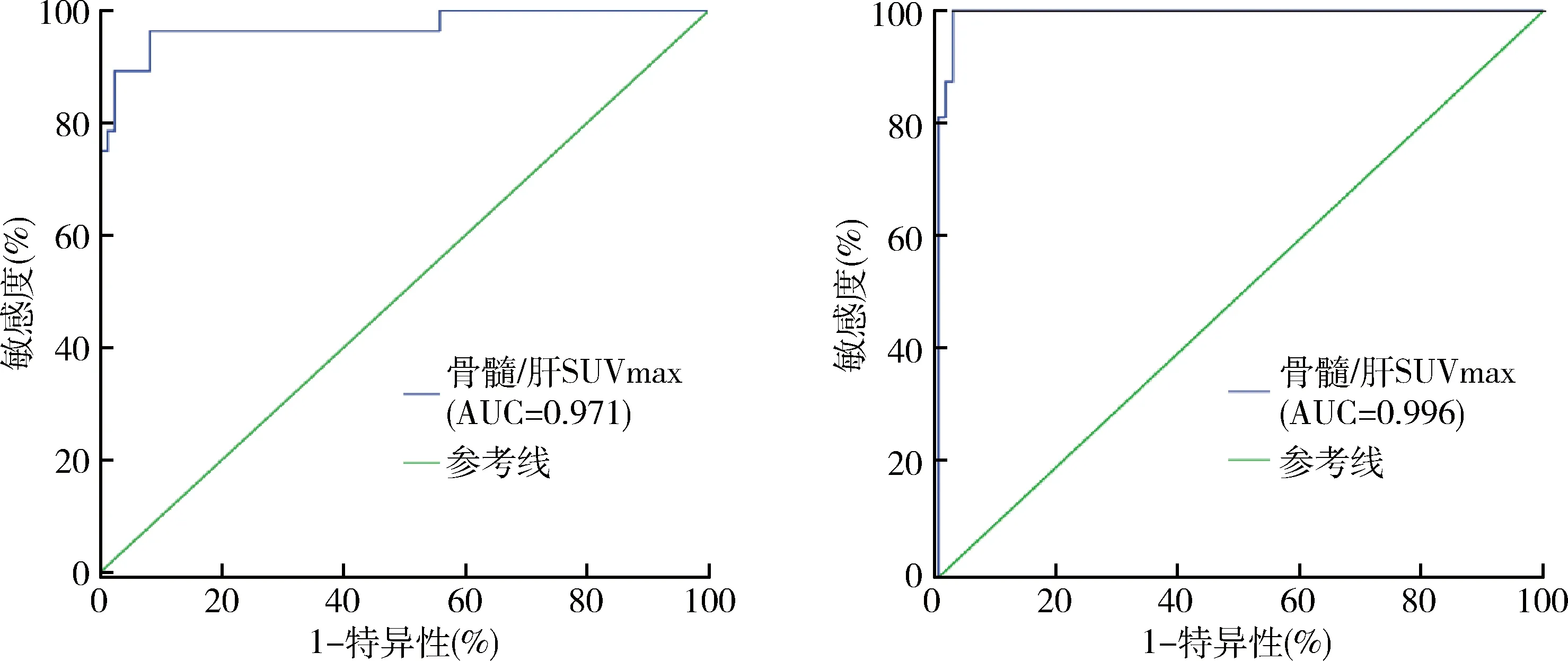
图5 骨髓/肝SUVmax比值诊断淋巴瘤骨髓浸润的ROC工作曲线A.所有患者中骨髓/肝SUVmax比值诊断淋巴瘤骨髓浸润的ROC工作曲线;B.PET骨髓正常组和弥漫组患者中骨髓/肝SUVmax比值诊断淋巴瘤骨髓浸润的ROC工作曲线
讨 论
确定DLBCL初诊患者有无骨髓浸润是分期诊断的必经之路。但是,常规影像学诊断骨髓浸润的价值有限,骨显像、CT对DLBCL骨髓浸润敏感度较低,MRI虽然敏感度较高、却因通常只采集局部图像而不能系统评价整个骨髓情况[1,2]。有创检查的BMB也很容易漏诊。
由于PET/CT全身成像模式及DLBCL亲18F-FDG的生物学特性,18F-FDG PET/CT是探查骨髓淋巴瘤受累的首选影像学检查,并以骨髓局灶性摄取18F-FDG增高为PET/CT诊断骨髓浸润的标准[3,4]。局灶组之所以BMB病理均阴性,是因为骨髓浸润的病灶不在常规活检部位(髂后上棘)导致的假阴性结果。
骨髓摄取18F-FDG弥漫增高对确定DLBCL骨髓浸润的诊断价值尚待研究,既往研究发现,骨髓摄取18F-FDG弥漫性摄取增高可能是淋巴瘤累及骨髓,也可能是其他恶性病因甚至良性病因所致[5~14]。例如Berthet等[15]的研究认为,淋巴瘤骨髓摄取18F-FDG弥漫增高不是淋巴瘤浸润骨髓的征象,有研究则认为这是骨髓淋巴瘤浸润的表现形式之一[16~19]。本研究中弥漫组15.6%病例的BMB发现骨髓浸润,这个结果和Yumei等[5]DLBCL研究的16.7%BMB阳性率非常接近,证实了骨髓摄取18F-FDG弥漫增高DLBCL患者中至少有部分患者发生了骨髓浸润。由于所有DLBCL患者只做了1个部位的BMB活检取材,这个结果肯定在相当程度上低估了骨髓摄取18F-FDG弥漫增高患者的骨髓浸润发生率。
对于骨髓摄取18F-FDG弥漫增高诊断DLBCL骨髓浸润,本研究还发现如下特点:①混在没有灶性骨髓18F-FDG摄取增高的DLBCL患者中,以骨髓/肝SUVmax比值>1.69预测BMB骨髓浸润可能有很高的价值,今后需要开展大样本量研究予以进一步证实:②与弥漫组比较,局灶伴弥漫组BMB发现骨髓浸润的比例提高了1倍多,达到36.4%,提示初诊DLBCL的患者一旦出现骨髓局灶伴弥漫性摄取18F-FDG增高,其骨髓弥漫性摄取18F-FDG增高的原因更倾向于骨髓浸润。
本研究的PET/CT骨髓正常组的患者无论BMB病理诊断还是临床最终诊断均没有骨髓淋巴瘤浸润,说明18F-FDG PET/CT骨髓正常的患者一定程度上可以免除进行侵入性的BMB检查。虽然也有研究发现在PET/CT骨髓正常的DLBCL者中仍有淋巴瘤骨髓浸润,如Adams等[20]的Meta分析研究,但是该研究以局灶性摄取18F-FDG增高为PET阳性标准、弥漫性摄取增高不作为阳性;又如,Yumei等[5]在147例DLBCL患者PET/CT骨髓正常的患者中也发现1例BMB病理为阳性,但该例没有因BMB结果而改变分期,作者认为由于PET的阴性预测值极高,PET阴性可以安全地忽略BMB。Lim等[19]研究也得到相同的结论。
综上所述,初诊DLBCL患者骨髓18F-FDG摄取局灶性增高被公认为是淋巴瘤骨髓浸润的典型表现;骨髓摄取18F-FDG 弥漫增高提示淋巴瘤浸润骨髓可能。骨髓单纯弥漫18F-FDG摄取增高的患者,骨髓/肝SUVmax比值=1.69可能是作为预测BMB骨髓浸润结果的诊断临界点。骨髓弥漫18F-FDG摄取增高者相较于单纯灶性增高者,在常规活检的部位,更容易获得BMB阳性结果。
由于本研究中所有患者只在常规髂后上嵴1个部位进行BMB活检,可能导致BMB漏诊骨髓浸润,在骨髓灶性18F-FDG摄取增高的患者中更为明显。有必要在今后的研究中采用前瞻性、多活检部位的设计方案,以获得更加真实、准确的研究数据。

