152 例无创产前检测性染色体异常高风险的遗传学分析
凌颖聪 孙淑湘 徐进美 莫忠游 陆叶 李秋丽
大量研究表明,无创产前基因检测对于21 三体综合征、18 三体综合征、13 三体综合征具有较高的敏感性和特异度,是目前准确性最高的非整倍体产前筛查方式。然而NTPT 对于其他常染色体非整倍体、性染色体非整倍体异常、微缺失/微重复的检出率和阳性预测值目前仍存在较大争议。本研究对2017~2020 年31130 例参与NIPT 检测的孕妇结果进行回顾性分析,并对NIPT 筛查结果提示为性染色体异常高风险的152 例孕妇在知情同意下进行羊水染色体检查(应用核型分析结合CNVs 技术,核型分析结合FISH 技术进行确诊),并行追踪随访,探讨NIPT 对于筛查性染色体异常的价值。
1 资料与方法
1.1 一般资料 选取2017~2020 年自愿参与NIPT 检测的孕妇31130 例。纳入标准:经临床咨询符合NIPT检测原则孕12~26 周的孕妇。排除标准:①夫妇一方有明确染色体异常;②1年内接受过异体输血移植手术,异体细胞治疗等;③胎儿超声检查提示有结构异常;④有基因遗传病家族史。
1.2 方法 对NIPT 筛查结果提示为性染色体异常高风险且知情同意的孕妇进行羊水染色体检查(应用核型分析结合CNVs 技术,或核型分析结合FISH 技术进行确诊)。
1.2.1 NIPT 筛查 采集孕妇外周血10 ml,在72 h 内4℃离心10 min 收集上层血浆1600 g,将收集的16000 g血浆常温离心10 min,再吸取上层血浆,分装,-80℃保存。利用磁珠法对1200 μl 血浆进行DNA 提取,最终洗脱体积为42 U,使用Qubit3.0 测定DNA 质量浓度。取全部的DNA 溶液进行建库(PCR-Free),包括末端修复,加接头,再对文库进行Real-timePCR 定量,最后通过NextseqCN500 进行测序,对测序数据进行生物信息学分析,计算Z 值,评估胎儿患病风险。
1.2.2 羊水G 显带核型分析 B 超引导下行羊膜腔穿刺,取羊水20 ml,置于2 支无菌离心管中,离心后取沉淀的羊水细胞分别无菌接种于5 ml 的羊水培养基,置于37℃二氧化碳培养箱培养7~9 d。收获细胞后行G 显带制片并分析核型,按照《人类细胞遗传学国际命名体制ISCN2016》进行描述及报告。
1.2.3 羊水FISH 检测 取5 ml 羊水,采用美国雅培公司试剂盒,使用探针CEP18/X/Y,按照说明书标准常规操作流程,羊水细胞经预处理、杂交和洗涤复染,置荧光显微镜下判断最后结果,随机计数50 个细胞(如有嵌合增加计数至400 个),72 h 内出具检测结果。
1.2.4 染色体CNVs 检测 采集孕妇外周血,提取基因组DNA,超声波破碎后进行文库制备,最后通过NextseqCN500 测序仪完成高通量测序。经生物信息学分析,统计染色体异常的类型,通过将检测到的CNVs与国际基因组变异数据库进行对比,排除常见的多态性CNVs,与DECIPHER、OMIM 数据库进行对比,结合已有的文献报道,分析其CNVs 是否具有致病性。
1.2.5 随访 由本院产前诊断中心护士对所有受检孕妇进行电话跟踪随访,并记录妊娠结局。
1.3 观察指标 分析NIPT 结果、产前诊断结果及NIPT 筛查性染色体异常阳性预测值。
2 结果
2.1 NIPT 结果 31130 例样本中检测成功30927 例,检测失败203 例,检测失败率为0.65%;检测成功样本中共检出性染色体异常185 例,筛查阳性率为0.60%。
2.2 产前诊断结果 NIPT 提示性染色体异常高风险185例,152例孕妇在本院签署知情同意书,自愿进行介入性产前诊断羊水穿刺,共检测出性染色体异常65 例,其中性染色数目异常57 例(含性染色数嵌合10 例),性染色结构异常8 例(合并CNVs 1 例);25 例孕妇拒绝进一步检测,8 例失访。
2.3 NIPT 筛查性染色体异常阳性预测值 65 例性染色体异常孕妇中,核型分析结合FISH 确诊32 例,核型分析结合CNVs 确诊31 例,行核型分析结合FISH、CNVs 确诊2 例,检出比对不一致6 例。NIPT 检测45,X、47,XXX、47,XYY、47,XXY 的阳性预测值及性染色体异常总体阳性预测值分别为24.44%、57.14%、75.00%、75.56%、42.76%。见表1,表2。

表1 NIPT 筛查性染色体异常阳性预测值(n,%)
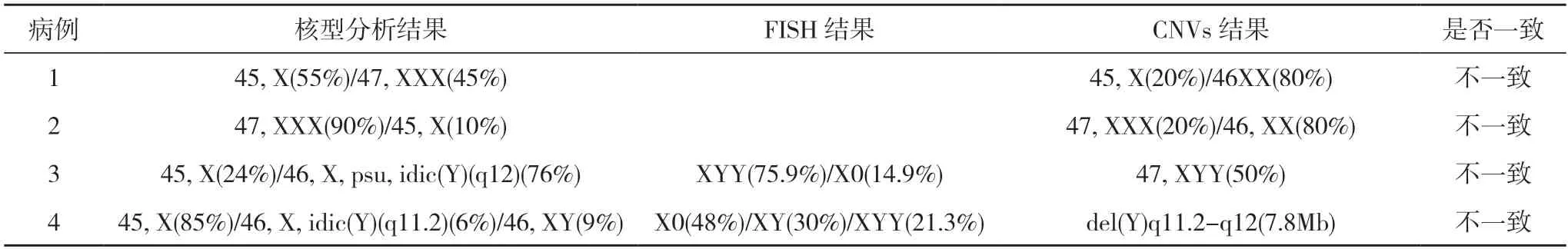
表2 核型分析与CNVs/FISH 结果对比(部分节选)

续表2
3 讨论
在NIPT 技术出现前,性染色体非整倍体的确诊率低,除产前诊断外,个体的性染色体非整倍体常在青春期后因性发育异常才得以确诊。一项基于人口学数据的调查研究显示,由于NIPT 对性染色体非整倍体的筛查率提高,2016 年性染色体非整倍体产前诊断比例由2010 年的0.95%提高到2.93%[1]。性染色体非整倍体包含Turner 综合征(45,X)、超雌综合征(47,XXX)、超雄综合征(47,XYY)和克氏综合征(47,XXY)是出生人群中最常见的染色体异常,发生率约占新生儿的1/400~1/350[2]。本研究检出性染色体非整倍体从多到少依次为47,XXY、47,XYY、47,XXX、45,X。
大量的临床研究表明,NIPT 筛查胎儿常见染色体非整倍体的特异性和敏感性均高达99%,因此被广泛用作一线的产前筛查技术。有研究显示,NIPT 对性染色体非整倍体的阳性预测值为48.4%(根据特定的性染色体三体,其阳性预测值为30%~67%)[3]。本研究对152 例NIPT 提示性染色体异常行产前诊断,确诊65 例,总体阳性预测值为42.76%。Petersen 等[4]对712 例无创阳性标本研究显示,无创检测性染色体非整倍性的阳性预测值约为 45,X(26%)、47,XXX(50%)及47,XXY(86%)。本研究NIPT 检测45,X、47,XXX、47,XYY、47,XXY 的阳性预测值及性染色体异常总体阳性预测值分别为24.44%、57.14%、75.00%、75.56%、42.76%。与文献基本相符,具有临床意义。
染色体CNVs 是由于基因组的结构变异造成基因质量的改变,导致其表达水平的显著变化,出现一系列临床可识别的疾病。NIPT 的无创性可减少孕妇因侵入性诊断导致流产和感染的风险,对于检测CNVs 方向的价值正在逐渐受到关注,据文献报道,低覆盖的常规NIPT 已具备检测CNVs 的能力,其敏感性和特异性分别为84.2%和98.4%[5]。也有文献报道,胎儿DNA片段的大小会影响NIPT 的检测性能,片段越大,检测性能越好,对于片段>5 Mb 的CNVs,其敏感性可达90%[5]。本研究确诊了5 例CNVs 阳性胎儿(拷贝数片段>7 Mb 且为致病性变异),孕妇均选择终止妊娠。
本研究中有6 例性染色体嵌合病例核型分析结果与FISH、CNVs 结果比对不一致。分析原因,FISH 与CNVs 检测的细胞包含羊水中的活细胞和死细胞,而核型分析的细胞培养则为羊水中的成功贴壁并形成克隆的活细胞,两种检测方法所反映的细胞来源群体是不完全一样的。细胞培养过程也存在对不同细胞的筛选作用,不同核型细胞的生长差异存在较大差别,导致最终的嵌合比例与FISH、CNVs 等利用未培养细胞的结果有差异。并且三者对于低比例嵌合的检测敏感性也稍有不同。FISH 通常无法准确检出极低比例(<10%)嵌合。CNVs 对于嵌合比例≥30%的嵌合体的检测结果可靠性高。虽然在理想条件下可检测嵌合比例低至5%的嵌合体,在临床样本中也报道可检出>10%的染色体非整倍体嵌合,但是其敏感性和特异性受诸多因素影响[6]。
性染色体异常会引起胎儿性器官发育不良,并可伴有其他脏器功能异常和智力低下化、精神障碍等临床表现[7]。本研究用核型分析方法检出性染色体结构异常8 例,后经CNVs/FISH 验证结果分别为psu dic(Y)假双着丝粒嵌合2 例(病例3、6),idic(Y)等臂双着丝粒嵌合1 例(病例4),Y 染色体插入伴重复1 例(病例8),环状X 染色体嵌合1 例(病例5),X 染色体部分缺失3例(病例7、9、10)。以上病例不仅存在复杂的结构异常,部分还存在不同嵌合等现象。此类病例应建议遗传咨询并进行核型分析结合CNVs/FISH 检测。对于Y 染色体结构异常病例,必要情况下还应进行AZF 及SRY 基因检测,明确诊断。双着丝粒dic(Y)由于结构不稳定,在细胞分裂过程中易丢失,因此多数文献报道为合并45X 嵌合体,仅有少量报告为非嵌合个体[8]。
染色体核型分析是诊断染色体异常较为公认的“金标准”,可较为直观地显示染色体畸变的结构,发现染色体相互易位、倒位等染色体平衡结构重排[9,10]。但核型分析分辨率较低,对于<10 Mb 的片段较难发现或确定,不能检测出基因组功能性的微小结构突变[11,12]。诊断低比例染色体嵌合体在区分真性、假性嵌合过程中仍然存在不足。
FISH 检测是基于荧光信号进行判断,只能检测目标染色体的特定区域,其他染色体数目无法检测,也无法检测染色体探针区域以外的片段是否发生了缺失、重复、易位或倒位[9]。而结果中的信号判断往往受到多个因素的影响,例如背景不干净时可能出现一些杂信号;两个染色单体分开时原本靠的很近的两个信号会分开类似两个信号等。
CNVs 是一项近年来兴起的高通量测序技术,弥补了核型分析染色体结构性变异分辨率的不足。但由于技术局限性,目前尚无法判断遗传物质总量不变的情况下染色体结构异常,无法发现染色体相互易位、倒位等染色体平衡结构重排。同理,由于嵌合比例不定,当不同种类核型以不同比例出现嵌合时可能出现不同或相同的比例结果[13-15]。对于由47,XXX 与45,X 两种性染色体非整倍体构成的嵌合体,若细胞比例各占50%,则会将其判断为X 染色体拷贝数无异常[11]。如病例1 核型结果为45,X(55%)/47,XXX(45%),CNVs 结果为45,X(20%)/46XX(80%);病例2 核型结果为47,XXX(90%)/45,X(10%),CNVs 结果为47,XXX(20%)/46,XX(80%)。
本研究中有87 例孕妇的NIPT 结果与产前诊断不符,考虑其原因可能与母体外周血中胎儿游离DNA 浓度、胎盘嵌合、母体染色体异常、母体是否患有肿瘤性疾病、双胎之一死亡及实验过程中样品之间的相互干扰等因素有关。与常染色体非整倍体相比,NIPT 检测性染色体变异面临额外的挑战[16-18]。X 染色体包含较多的GC 碱基对,X 和Y 染色体标记序列的相似性导致定位困难。在胎儿性别未知的情况下,两条染色体需要同时在母体性染色体的背景下进行评估,容易发生错误,因此,将NIPT 技术用于筛查性染色体异常仍需积累更多的数据,改善实验方案[13]。
综上所述,尽管NIPT 对于筛查性染色体异常的阳性预测值偏低,但对临床仍有一定的参考价值,对NIPT 筛查提示性染色体异常高风险,应建议选择介入性产前诊断进行确诊。对于NIPT 提示性染色体异常病例,行核型分析结合FISH、CNVs 技术联合检测可弥补单一检测方法诊断羊水穿刺胎儿染色体嵌合体出现误诊的不足,且有助于发现染色体低比例嵌合及微缺失、微重复,为产前遗传咨询提供了更加可靠的实验室诊断结果。

