DPE联合PIEB在分娩镇痛中的应用效果*
刘龙清 王哲
分娩疼痛剧烈且持续时间长,过度疼痛引起的应激反应可导致子宫血管收缩和胎盘血流减少,有导致胎儿宫内窘迫的风险,因此多开展分娩镇痛[1]。硬膜外阻滞(epidural block,EB)为目前临床常用的椎管内阻滞技术,联合程控间歇硬膜外脉冲输注(programmed intermittent epidural bolus,PIEB)技术是临床首选镇痛方案,但也有学者指出EB阻滞方式存在镇痛起效慢的不足,可增加罗哌卡因(R)的用量,但是会同时增加并发症[2]。硬脊膜穿破硬膜 外(dural puncture epidural,DPE) 由 Suzuki在1996年首次报道,指利用穿刺针穿刺硬脊膜,并在L3~4硬膜外留置导管,与EB给药相同,而麻醉药物可经穿刺的孔道进入蛛网膜下腔,以发挥阻滞神经根的作用[3]。DPE联合PIEB或能加快分娩镇痛的起效时间。基于此,本研究将探讨DPE联合PIEB用于分娩镇痛的价值,报道如下。
1 资料与方法
1.1 一般资料
选取2021年1-10月福清市医院产科分娩的180例孕妇作为观察对象。纳入标准:(1)孕37~42周,单胎头位,拟行自然分娩;(2)ASA麻醉分级Ⅰ、Ⅱ级;(3)初次妊娠;(4)无椎管内阻滞禁忌证。排除标准:(1)妊娠期高血压、先兆子痫;(2)阿片类药物使用史;(3)胎膜早破;(4)穿刺部位感染。按照随机数字表法将其分为A组和B组,各90例。A组年龄20~40岁,平 均(30.46±5.40)岁;子宫颈扩张2~5 cm,平均(3.76±1.13)cm;孕 周37~42周,平 均(39.65±1.15) 周;ASA分级:Ⅰ级72例,Ⅱ级18例。B组年龄20~40岁,平均(29.78±5.62)岁;子宫颈扩张2~5 cm,平均(3.70±1.20)cm;孕周 37~42周,平均(39.80±1.17)周;ASA分级:Ⅰ级68例,Ⅱ级22例。两组一般资料比较差异无统计学意义(P>0.05),有可比性。研究获得医院医学伦理委员会批准及患者和家属知情同意。
1.2 方法
两组在入院后均接受生命体征监测。
A组:给予EB联合PIEB。(1)EB:常规消毒铺巾,在超声引导下于L3~4间隙用硬膜外针进入硬膜外腔,使用盐水消失法确定硬膜外腔穿刺成功后,将硬膜外导管置于硬膜外腔内3~4 cm。回抽无血及脑脊液后,经硬膜外导管注射3 ml的1.5%利多卡因(河北天成药业股份有限公司,国药准字H13022313,规格:5 ml∶0.1 g),观察 3~5 min 无异常。(2)PIEB:接硬膜外镇痛泵(爱朋电子注药泵,国械注准20133541246),镇痛药液为0.08%注射用盐酸罗哌卡因(成都天台山制药有限公司,国药准字 H20052666,规格:75 mg)复合 0.4 μg/ml舒芬太尼(宜昌人福药业有限责任公司,国药准字H20054171,规格:1 ml∶50 μg),镇痛泵参数设置为首次剂量 10 ml,背景剂量 10 ml/h,PCA 剂量为 5 ml,间隔时间 20 min。胎儿娩出后 2 h 停止硬膜外镇痛。
B组:给予DPE联合PIEB。(1)DPE:穿刺方法同A组,在确认硬膜外穿刺成功后使用脊椎针行针内蛛网膜下腔穿刺,在蛛网膜下腔内不注射任何药物,观察脑脊液回通流畅后将硬膜外导管置于硬膜外腔内3~4 cm固定,注射3 ml的1.5%利多卡因,观察 3~5 min。(2)PIEB 操作同 A 组。
两组均观察至产妇出院。
1.3 观察指标及评价标准
(1)分娩情况:统计两组自然分娩与中转剖宫产情况。(2)镇痛效果:记录两组的镇痛起效时间[疼痛数字评价量表(NRS)<3分或NRS低于镇痛前的一半[4]]、镇痛泵有效按压次数、R补救镇痛(如两次应用PCA仍不满足镇痛要求,由麻醉医师单次硬膜外注射5 ml 0.2%的R)、达NRS≤1分时间。NRS总分10分,分值越高疼痛越剧烈。(3)疼痛情况:在镇痛前(T0)、镇痛后 15 min(T1)、镇痛后 30 min(T2)、镇痛后 60 min(T3)、镇痛后120 min(T4)、宫口全开时(T5)、胎儿娩出时(T6)采用NRS评价两组疼痛情况。(4)R用量:记录两组R总用量,包括PIEB用量+补救用量,并通过总量/分娩镇痛时间计算得到每小时用量。(5)并发症:记录两组观察期间低血压、心动过缓、瘙痒、恶心、穿刺后头痛、低血氧发生情况。(6)产程及新生儿情况:记录两组第一产程及第二产程的时长。记录新生儿 1 min Apgar评分≤7 分及 5 min Apgar评分≤7分的发生率[5]。
1.4 统计学处理
本研究数据采用SPSS 22.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,疼痛情况采用重复测量方差分析(F检验),计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组分娩情况比较
A组自然分娩75例(83.33%),中转剖宫产15例(16.67%);B组自然分娩80例(88.89%),中转剖宫产10例(11.11%)。两组自然分娩率比较差异无统计学意义(χ2=1.161,P>0.05)。
2.2 两组镇痛效果比较
B组镇痛起效时间及达NRS≤1分时间均短于A组,镇痛泵按压次数少于A组,R补救镇痛率低于A组(P<0.05),见表1。
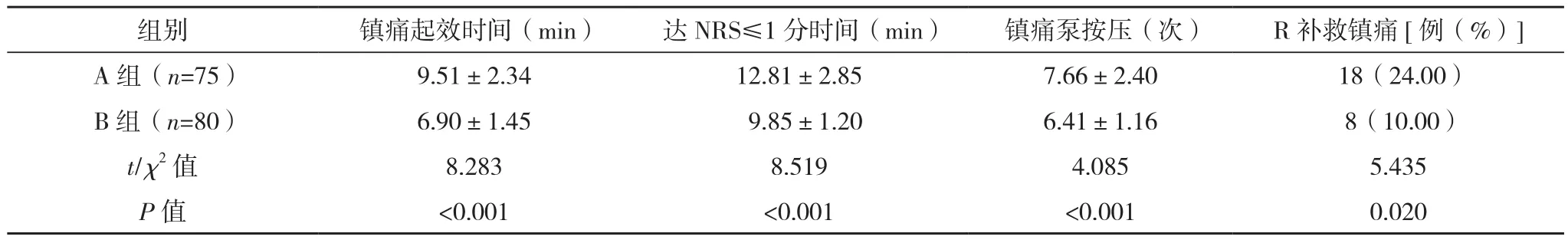
表1 两组镇痛效果比较
2.3 两组疼痛情况比较
T0时两组NRS评分比较差异无统计学意义(P>0.05),T1、T2、T3时 B组NRS评分明显低于 A组(P<0.05),两组 T4、T5、T6NRS 评分比较差异无统计学意义(P>0.05),见表2。
表2 两组疼痛情况比较[分,(±s)]
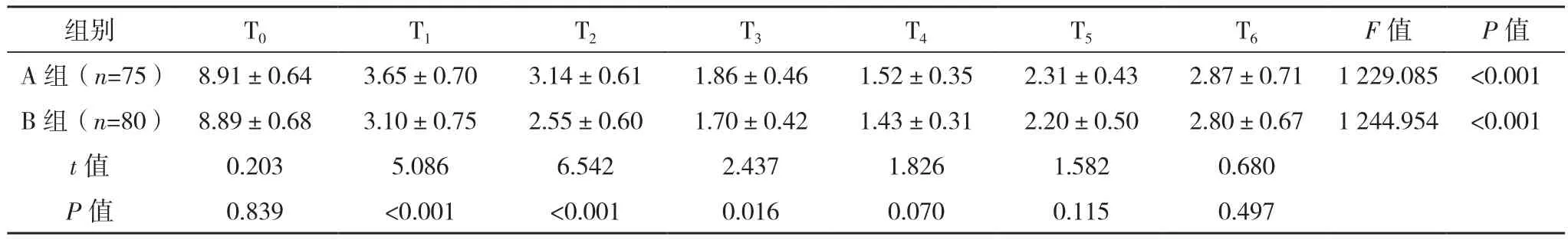
表2 两组疼痛情况比较[分,(±s)]
组别 T0 T1 T2 T3 T4 T5 T6 F值 P值A 组(n=75) 8.91±0.64 3.65±0.70 3.14±0.61 1.86±0.46 1.52±0.35 2.31±0.43 2.87±0.71 1 229.085 <0.001 B 组(n=80) 8.89±0.68 3.10±0.75 2.55±0.60 1.70±0.42 1.43±0.31 2.20±0.50 2.80±0.67 1 244.954 <0.001 t值 0.203 5.086 6.542 2.437 1.826 1.582 0.680 P值 0.839 <0.001 <0.001 0.016 0.070 0.115 0.497
2.4 两组R用量比较
B组R每小时用量及总用量均少于A组(P<0.05),见表3。
表3 两组R用量比较(±s)
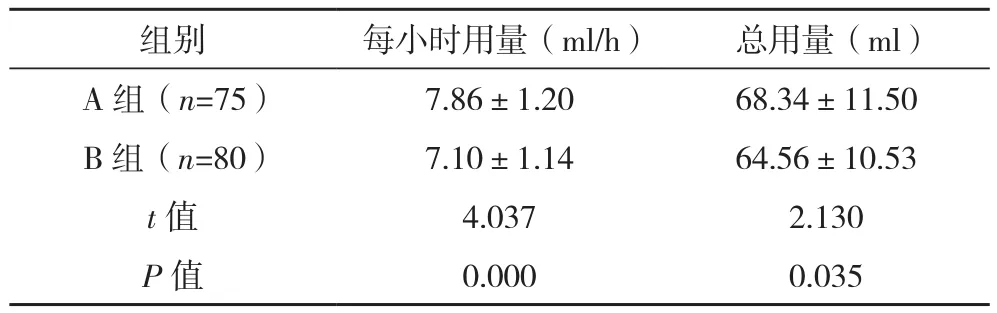
表3 两组R用量比较(±s)
组别 每小时用量(ml/h) 总用量(ml)A组(n=75) 7.86±1.20 68.34±11.50 B 组(n=80) 7.10±1.14 64.56±10.53 t值 4.037 2.130 P值 0.000 0.035
2.5 两组并发症比较
B组并发症发生率低于A组(P<0.05),见表4。
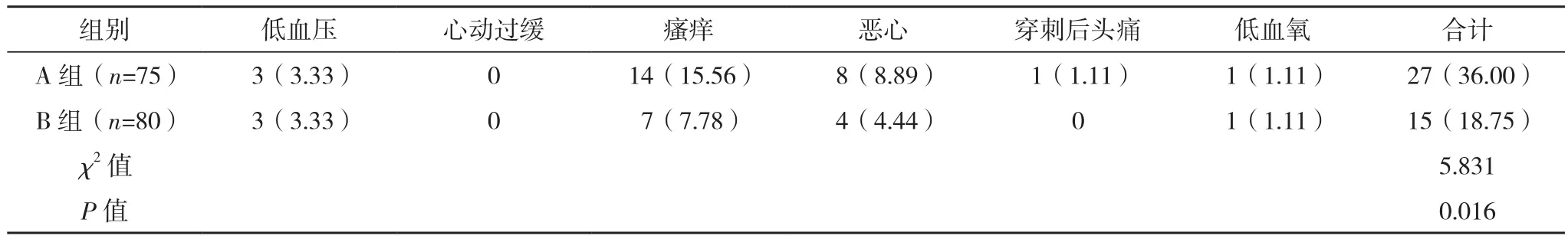
表4 两组并发症比较[例(%)]
2.6 两组产程比较
两组第一产程和第二产程比较差异均无统计学意义(P>0.05),见表5。
表5 两组产程比较[min,(±s)]

表5 两组产程比较[min,(±s)]
组别 第一产程 第二产程A组(n=75) 505.34±123.36 81.31±15.55 B 组(n=80) 480.68±122.44 77.30±11.31 t值 1.248 1.826 P值 0.214 0.070
2.7 两组新生儿情况比较
两组新生儿 1、5 min Apgar评分≤7分占比比较差异均无统计学意义(P>0.05),见表6。

表6 两组新生儿情况比较[例(%)]
3 讨论
产妇分娩时的疼痛可能会导致孕妇及胎儿低血氧的风险,因此分娩镇痛至关重要,有利于推进产程的进行,并保证孕妇及新生儿的安全。临床常用的镇痛方案是EB联合PIEB[6-7]。相关报道显示,EB阻滞存在麻醉药物扩散不足、不对称阻滞等缺陷,用于分娩时镇痛难以达到理想的效果[8]。DPE为一种类似于蛛网膜下腔-硬膜外联合阻滞的椎管内阻滞技术,其用穿刺针穿破硬脊膜,但不向蛛网膜下腔注射麻醉药物,仅通过硬膜外导管给药,麻醉药物可经过硬脊膜孔道渗入到蛛网膜下腔。将DPE联合PIEB应用在产科分娩镇痛中或能提高镇痛效果。
本研究发现,B组镇痛起效时间及达NRS≤1分时间均短于A组,镇痛泵按压次数少于A组,R补救镇痛率低于A组(P<0.05)。笔者分析因PIEB有较高的注射压力,可使药物快速注入硬膜外腔,并在腔内均匀分布、扩散广泛。DPE技术结合了硬膜外阻滞和蛛网膜下腔阻滞两种方式的优势,经硬膜外导管给药时可通过硬脊膜的空隙渗入到蛛网膜下腔,因此镇痛的起效时间更快[9-10]。有效减轻产妇的内脏痛、躯体痛,从而减少镇痛泵按压和药物用量。此外,本研究发现B组并发症发生率低于A组(P<0.05)。表明DPE联合PIEB可能通过减少R用量减少瘙痒、恶心等并发症。另有王菁等[11]的研究表示,DPE联合PIEB的镇痛起效时间较EB联合PIEB缩短,且产妇术后1 d的镇痛满意度评分及安全性更高与本研究结果相似。
另外,本研究还显示:T1、T2、T3时B组NRS评分明显低于A组(P<0.05)。B组R每小时用量及总用量均少于A组(P<0.05)。表明DPE联合PIEB可有效减轻孕妇镇痛后15~60 min的疼痛,可减少R用量,其余时间两组孕妇的镇痛效果相当。经硬膜外导管给予的药物可同时通过硬膜外阻滞和硬膜外间腔少量渗入蛛网膜下腔,直接阻滞神经根,从而在短时间内快速镇痛,减轻孕妇在镇痛后15~60 min 的疼痛[12-13]。两组 T4、T5、T6NRS 评分比较差异无统计学意义(P>0.05);两组自然分娩率比较差异无统计学意义(P>0.05);两组第一产程和第二产程比较差异均无统计学意义(P>0.05);两组新生儿 1、5 min Apgar评分≤7分占比比较差异均无统计学意义(P>0.05)。是因为PIEB可自动给予下一次镇痛剂量,避免药物镇痛滞后出现的窗口期,有效缓解产妇在分娩期间的疼痛,以及随着镇痛时间的延长,两种镇痛模式均在发挥镇痛作用,能使得产妇有足够的精力分娩,有效保证新生儿安全。潘秀红等[14]的研究表示,DPE联合PIEB镇痛模式类似于腰硬联合麻醉,但其不会引起孕妇的血流动力学波动和胎儿的心动过缓,能保证产妇及新生儿的安全。
综上所述,EB或DPE联合PIEB用于产科分娩镇痛,对产妇分娩情况和新生儿安全的影响相同,但DPE联合PIEB能够减轻镇痛后15~60 min的疼痛,起效时间更短,镇痛效果更好,进而减少镇痛泵按压次数,降低补救镇痛率,从而减少R的用量。

