中医结合阿司匹林在妊娠期合并慢性高血压患者中的应用分析
杨小华 周麦铃 张瑞
(1.华阴市妇幼保健院妇产科,陕西 华阴 714200;2.渭南市妇幼保健院妇产科,陕西 渭南 711500;3.延安大学附属医院产科三病区,陕西 延安 716000)
妊娠期高血压疾病包括先兆子痫、妊娠高血压、慢性高血压和不明原因高血压[1]。妊娠期高血压临床表现包括血压升高、蛋白尿、严重者心肾功能不全、水肿等,更严重的是,它甚至威胁到胎儿和产妇的生命安全,我国妊娠高血压的发病率约为9.4%和10.1%[2]。本方案采用中医结合阿司匹林治疗妊娠期合并慢性高血压,通过观察患者临床疗效、凝血功能、血压等的变化,记录发现中西医结合治疗对妊娠期合并慢性高血压有较好的临床疗效,有效改善孕产妇的凝血功能,降低死亡风险,现报告如下。
1 资料与方法
1.1一般资料 选取2018年3月至2021年3月本院收治的妊娠合并慢性高血压的患者80例,随机分为观察组和对照组。观察组41例,年龄22~42岁,平均(26.75±3.21)岁;初产妇28例,经产妇13例;平均BMI(25.15±3.17)kg/m2。对照组39例,年龄23~40岁,平均(26.18±3.42)岁;初产妇29例,经产妇10例;平均BMI(24.97±3.47)kg/m2。诊断标准:参考《妊娠期高血压疾病诊治指南(2015)》[3]和《妇产科学》[4]中相关诊断标准。纳入标准:符合上述妊娠高血压诊断标准;无药物及酒精依赖史;无高血压疾病史;近3个月未使用影响凝血功能的药物;自然受孕且为单胎妊娠;自愿签署知情同意书。排除标准:不符合上述诊断标准的患者;合并有其他重大器官疾病的患者;过敏体质的患者;有自身免疫性疾病的患者;有精神类疾病不能正常沟通的患者;已接受其他相关降压治疗的患者。该研究经过了本医院伦理委员会批准,全部患者都已签署知情同意书。两组一般资料比较差异无统计学意义(P>0.05)。
1.2方法 对照组患者采用常规西医治疗,给与解痉、降压、利尿等药物,并监测患者的生命体征,定期进行B超检查,观察患者羊水、胎盘情况以及胎动的次数等;服用琥珀酸美托洛尔缓释片(国药准字 H20140780,阿斯利康制药有限公司,规格:47.5 mg,7 片/盒),1片/次,2 次/d;静脉注射硫酸镁葡萄糖注射液(国药准字H20020018,上海长征富民金山制药有限公司,规格:250 mL:硫酸镁2.5 g与葡萄糖12.5 g),1次/d,缓解患者的痉挛症状,5 min内缓慢静脉注射,之后维持1~2 g静脉滴注;对于水肿患者口服呋塞米片(国药准字H23020312,哈药集团三精制药四厂有限公司,规格:20 mg/片),起始剂量为30 mg,每日1次,必要时7 h后追加20 mg,分2~3次服用。观察组在对照组基础上服用小剂量阿司匹林肠溶片[国药准字H20130339,拜耳(中国)有限公司],口服,50 mg/次,1次/d;中医汤药治疗,桑叶、菊花、女贞子、黄芩、麦冬,夏枯草,钩藤、生地黄、白芍、旱莲草、珍珠母等,将上述中药加水大火煮沸后用文火煎15 min,离火,去渣取汁,服之。上述所有中药饮片均由我院中药房提供,所有中药饮片凉水浸泡后加500 mL水煎煮至200 mL,每日1剂,分早晚2次温服,期间忌食生、冷、辛、辣等食物。两组均连续治疗1个月。
1.3观察指标 比较两组临床疗效。分别于治疗前后检查两组患者的舒张压(DBP)、收缩压(SBP)、24 h尿蛋白(24 hUPr)、血常规(血小板计数、血小板聚集率)。比较两组患者的妊娠结局(胎儿生长受限、新生儿窒息、手术分娩、产后出血、早产等)。

2 结 果
2.1临床疗效比较 观察组治疗后显效24例、有效15例、无效2例,总有效率为95.12%;对照组治疗后显效18例、有效12例、无效9例,总有效率为76.92%。观察组总有效率高于对照组(χ2=5.582,P<0.05)。
2.2治疗前后DBP、SBP及24 hUPr比较 治疗后,两组DBP、SBP、24 hUPr均较治疗前显著下降(P<0.05),且观察组DBP、SBP、24 hUPr均低于对照组(t=4.851、4.171、9.861,P<0.05)。见表1。
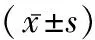
表1 两组治疗前后DBP、SBP及24 hUPr比较
2.3治疗前后血小板计数、血小板聚集率比较 与治疗前比较,治疗后两组患者的血小板计数均显著降低,观察组血小板聚集率显著下降(P<0.05),对照组血小板聚集率上升(P<0.05),且观察组在治疗后血小板计数、血小板聚集率均显著低于对照组(t=2.337、6.730,P<0.05)。见表2。
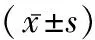
表2 两组治疗前后血小板计数、血小板聚集率比较
2.4治疗前后凝血功能比较 治疗后,两组PT、APTT均高于治疗前,且观察组PT、APTT显著高于对照组(t=7.158、6.792,P<0.05);两组FIB明显比治疗前下降,且观察组FIB显著低于对照组(t=3.934,P<0.05)。见表3。
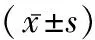
表3 两组治疗前后凝血功能比较
2.5两组患者妊娠结局比较 观察组出现胎儿生长受限5例、新生儿窒息1例、手术分娩8例、产后出血3例、早产3例;对照组出现胎儿生长受限15例、新生儿窒息4例、手术分娩9例、产后出血14例、早产10例。两组患者在胎儿生长受限、产后出血、早产差异具有显著性(χ2=7.355、9.756、6.040,P均<0.05),在新生儿窒息、手术分娩无明显差异(χ2=0.964、0.014,P均>0.05)。
3 讨 论
在高危女性中,妊娠12周后开始服用阿司匹林是唯一被认可用于预防先兆子痫的预防措施。中医将妊娠期高血压归为“子肿”、“子晕”、“子痫”范畴,且在中医中大多从脾虚水泛、脾肾阳虚、阴虚肝旺、气血不足等方面认识妊高症的发病机理[5],因此临床多选用白术、茯苓、白芍、石决明、泽泻、钩藤等健脾益气、利湿渗水、滋阴潜阳的药物进行治疗。
本文采用桑叶、菊花、女贞子、黄芩、麦冬,夏枯草,钩藤、生地黄、白芍等中药联合阿司匹林治疗妊娠期慢性高血压,结果表明中西医结合治疗能提高患者疗效,降低孕产妇死亡风险,预后较好。本文中对患者的血压和尿蛋白进行检测发现,中西医结合治疗能有效降低患者血压和24 h尿蛋白,缓解妊娠高血压的临床症状。在这种情况下,前列环素的血管扩张作用得到补偿,前列环素的水平急剧下降。阿司匹林在水解后以水杨酸的形式分布于全身,通过调节前列腺素与血栓素的比例,小剂量阿司匹林可降低血管对血管收缩物质的敏感性,并抑制环氧合酶的产生,从而使得血栓素的合成减少,血管松弛,血小板聚集受到抑制。本文结果中,治疗后观察组血小板计数和血小板聚集率明显降低。本文对患者的凝血功能进行检查发现,中西医结合治疗能有效提高患者的凝血功能,从而改善血液循环,降低血栓发生的风险,改善妊娠结局。对所有孕产妇的妊娠结局观察记录发现中西医结合治疗能有效改善妊娠结局,能有效减少胎儿生长受限、产后出血、早产的风险,降低患者的生产风险,尽可能保证母子平安。

