乳腺癌患者手术部位感染发病率及其危险因素分析
申武峰 徐子森
(汉中市中心医院肿瘤外科,陕西 汉中 723000)
在乳腺癌早期可出现乳房肿块、乳头溢液以及腋窝淋巴结肿大等临床表现,当发展至晚期时,由于癌细胞出现远处转移,可发生多器官病变,对患者生命安全造成直接威胁[1]。当前手术是乳腺癌主要的治疗方式。乳房切除术以及保乳手术是临床常用的治疗方式[2]。相较于其他类型手术而言,乳腺癌手术属于相对清洁手术,存在一定术后感染风险。若出现手术部位感染,一方面会增加其住院时间以及治疗费用,另一方面还会延长引流时间、阻碍后续辅助治疗措施的开展,对患者恢复产生不利影响[3]。因此,需要了解导致患者发生术后感染的因素。本文旨在探究乳腺癌患者手术部位感染情况和导致感染的危险因素,现报告如下。
1 资料与方法
1.1一般资料 回顾性分析2020年2月至2021年2月在本院开展手术治疗的80例乳腺癌患者的临床资料。患者均为女性,年龄35~70岁,平均(55.06±10.23)岁;体质量指数22.00~26.00 kg/m2,平均(24.65±1.01)kg/m2。纳入标准:均被确诊为乳腺癌[4];患者开展根治性乳房全切或保乳手术治疗。排除标准:术后经病理检查证实为非乳腺肿瘤的患者;手术期间已经出现伤口污染情况者。
1.2方法 全部患者在术前45 min均预防性使用抗菌药物,采用静脉滴注方式用药,对于手术时间在2 h以上者,在手术期间需再次追加抗菌药物;术后对手术部位感染情况进行观察,出院后予以1~2周随访,指导其定期换药;采集全部患者临床资料,主要有年龄、糖尿病史、美国麻醉师协会(ASA)评分、吸烟、活动性皮肤疾病、开展新辅助治疗、同侧乳房手术史、手术方式、病理结果、临床分期、负压引流以及淋巴活检情况;分析全部患者术后感染情况,并依据手术部位有无感染将其分成未感染组以及感染组。
1.3观察指标 分析患者术后感染情况;对比未感染组与感染组患者临床资料,将有差异的部分带入Logistic回归方程开展计算,将有无手术部位感染情况作为因变量,将患者临床资料作为自变量,以P=0.05为逐步筛选变量的标准,分析影响乳腺癌手术患者术后感染的危险因素。
1.4统计学方法 采用SPSS22.0软件处理数据,计数资料表示为%,采用χ2检验;影响因素采用Logistic回归方程分析;以P<0.05为差异有统计学意义。
2 结 果
2.1患者术后感染情况 80例患者中,有12例出现手术部位感染情况,68例无手术部位感染。感染率是15.00%。
2.2未感染组与感染组患者临床资料比较 两组患者在糖尿病史、ASA评分、吸烟、活动性皮肤疾病、开展新辅助治疗、手术方式以及临床分期比较存在明显差异(P<0.05)。见表1。
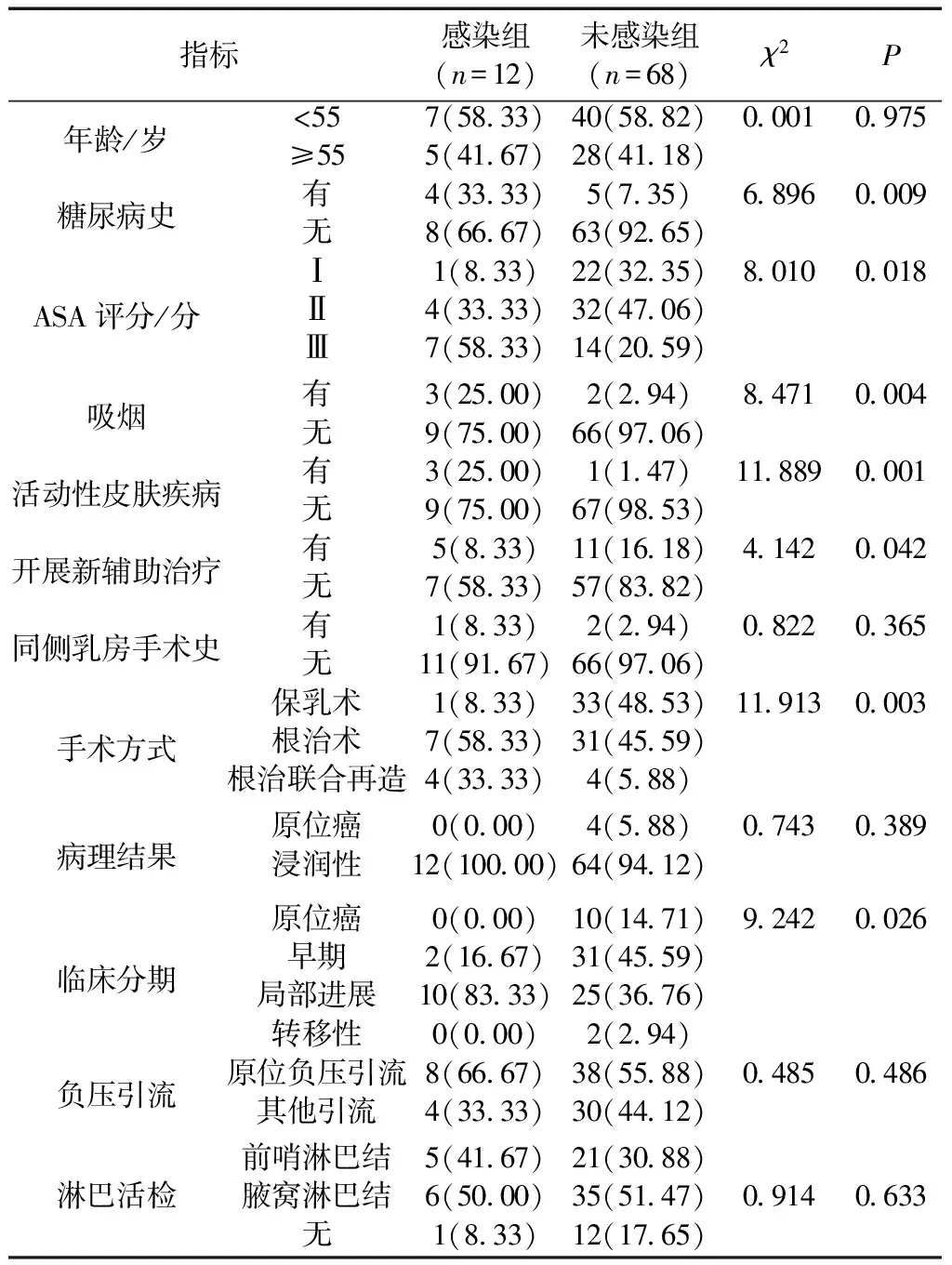
表1 未感染组与感染组患者临床资料比较(%)
2.3影响乳腺癌手术患者术后感染的危险因素 ASA评分、手术方式以及临床分期是影响乳腺癌手术患者术后感染的危险因素(P<0.05)。见表2。
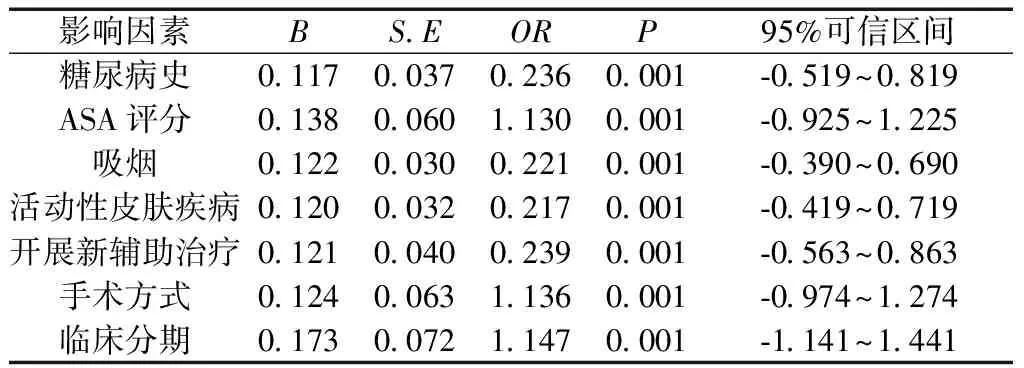
表2 影响乳腺癌手术患者术后感染的危险因素分析
3 讨 论
手术是当前临床治疗乳腺癌的重要方式,但是在临床应用过程中发现,术后会出现一定感染情况。本文结果显示,手术部位感染率是15.00%。手术属于有创治疗方式,会对患者机体造成一定损伤,因此其存在术后感染风险。通过开展本次研究发现,ASA评分、手术方式以及临床分期是影响乳腺癌手术患者术后感染的危险因素。ASA评分主要是依据患者自身体质情况对手术危险性进行分类,其中Ⅰ级、Ⅱ级患者麻醉以及手术耐受性较高,麻醉经过平稳;Ⅲ级患者麻醉中存在一定危险,在麻醉前需进行充分准备,针对麻醉期间可能会出现的并发症需要采取有效措施,积极预防[5]。ASA评分越高,对术后伤口愈合的不利影响则越大,因此术后发生感染的机率也升高[6]。当前在乳腺癌手术治疗方面,保乳手术、根治性手术以及根治联合再造手术是常用的治疗类型,开展保乳手术治疗,手术范围较小,对乳房组织损伤相较于根治性手术小,故而感染发生率低[7]。恶性肿瘤临床分期是一个对恶性肿瘤数量以及部位进行判断的方式,其依据个体内原发肿瘤和播散程度对恶性肿瘤的严重程度、受累范围进行描述[8]。对于临床分期越晚的患者而言,其病情越严重,手术范围越大,对机体的损伤程度则越大,故而出现感染的风险相较于早期肿瘤高[9]。
综上所述,对于开展手术治疗的乳腺癌患者而言,其术后手术部位会有一定感染风险,并且影响术后感染的危险因素较多,在了解相关危险因素的基础上,合理选择手术方式,积极预防术后感染情况,提升治疗有效性。

