全程无缝隙护理在心脏手术患者中的应用效果
沈顺华 吴小红
(厦门市第五医院,福建 厦门 361000)
心脏病变属严重病症,可在短时间内导致血液循环障碍,影响机体正常生理功能[1]。心脏手术作为临床治疗的重要方法,针对不同原因引起的病变选择合适的手术方式,可最大程度的调节血液动力学。但心脏手术创伤较大,术后恢复时间较长,对患者造成的身心创伤更为显著,加之部分患者体质较差,抵抗不良事件能力降低,对护理质量提出了更高的要求[2]。常规护理模式实施流程统一,各环节连贯性不强,且缺乏针对性,已不能满足临床需求,需探讨合理、有效护理方式尽可能减少患者心理、生理应激,避免细节误差。全程无缝隙护理是在原有护理流程基础上,对患者治疗、护理的各环节进行优化,通过加强内部管理、改革分工模式、完善排班制度达到护理质量的整体提升,进而形成连续、一体化的护理模式,为患者提供无缝隙、全面的护理服务[3-5]。本研究旨在分析全程无缝隙护理在心脏手术护理中的应用效果。
1 资料与方法
1.1 一般资料 本研究经我院伦理委员会审核批准,选取在我院接受心脏手术治疗的患者50例为研究对象,时间为2019年11月至2021年11月,根据入院顺序不同分为对照组(n=25)和观察组(n=25)。对照组中,男女比例为13∶12,年龄40~79岁,平均年龄(56.67±4.96)岁;心功能分级Ⅱ级12例,III级13例;病程1~5年,平均(3.01±0.47)年;术式:主动脉导管未闭8例、主动脉置换3例、二尖瓣置换5例、主动脉+二尖瓣置换+三尖瓣形成5例、心脏肿瘤1例、其他3例;受教育程度:小学10例,中学9例,大专及以上6例;观察组中,男女比例为14∶11,年龄41~80岁,平均年龄(57.28±4.57)岁;心功能分级Ⅱ级11例,Ⅲ级14例;病程1~5年,平均(2.97±0.49)年;术式:主动脉导管未闭8例、主动脉置换3例、二尖瓣置换5例、主动脉+二尖瓣置换+三尖瓣形成5例、心脏肿瘤1例、其他3例;受教育程度:小学12例,中学8例,大专及以上5例。两组一般资料均衡可比(P>0.05)。
1.2 纳入及排除标准 纳入标准:经临床诊断、影像学检查确诊为心脏类疾病,符合心脏手术指征;患者及家属对护理方案知情,签署同意书。排除标准:合并意识障碍者;并恶性肿瘤者;合并严重风湿性疾病者;伴有细菌性内膜炎等严重感染者;合合并肝肾功能障碍者。
1.3 方法 两组均拟行心脏手术治疗,于确诊后进行护理,连续干预3个月。
1.3.1 对照组 对照组给予常规护理。①健康宣教:于患者入院时、术后口头向患者讲解疾病病变机制、手术治疗方案、治疗所能达到的效果、术前术后注意事项。②基础护理:严格遵循手术操作规范,术前指导患者完成各项检查、药物测试、禁食禁水、清洁术区等准备工作,术中做好体温、体液、并发症预防等常规护理,术后监测患者病情,遵医用药、做好呼吸道管理。③手术室给予常规手术配合。④出院指导:指导患者清淡饮食,杜绝不良生活习惯;坚持每周低强度运动3~4次,每次20~30 min;遵医嘱使用药物,禁止私自停药、换药;每2周入院复查1次。在患者出院后每2周电话随访1次,鼓励患者健康生活。
1.3.2 观察组 观察组在对照组基础上给予全程无缝隙护理。
1.3.2.1 术前准备工作 ①成立小组:小组成员由主治医师、护士长、手术室护理人员、病房护理人员等心脏手术护理相关人员组成,均参与本院临床专家开展的为期1个月的集中培训。②全程陪护制护理:制定8 h工作制、24 h监护制,合理安排白班(8:00~16:00)、小夜班(16:00~24:00)、夜班(0:00~8:00),每位患者由1名专职责任护士、2名专职辅助护士负责,保证患者入院期间均有专职护士陪护(每位责任护士护理患者不超过5个,辅助护士护理患者不超过10个)。③于手术时间前2周和患者电话沟通,帮助患者优化身体状况。于入院时,由责任护士采用亲切、热情的语言和患者交流,安抚患者紧张、焦虑情绪。
1.3.2.2 手术护理 ①术前访视:术前1 d,责任护士向患者介绍手术护士、麻醉医师,随后相互合作,通过视频向患者讲解心脏手术的术中体位、手术室环境、麻醉方式、需要患者配合的内容。教授患者深呼吸、腹式呼吸、有效咳嗽咳痰训练。讲解手术治疗的安全性,语言鼓励患者放松心情,保持心率稳定,同时告知患者“明天的手术由我来接您,手术期间,我会全程陪护您,一切放心”。风险预警方案,以营养风险筛查量表(Nutritional Risk Screening 2002,NRS-2002)评估营养不良风险,NRS-2002评分≥3分,需在术前给予患者静脉输注营养液或指导其口服营养补充剂,给予患者营养支持。采用Braden量表评估压疮风险,对于≤12分患者,加强术中、术后关注,术中涂石蜡油、垫啫喱垫保护皮肤,保暖、增加体位调整频率。建立个人档案(纸质版与电子版),将患者基本情况记录在案,上传本院数据系统。②无缝隙工作交接:巡回护士入病房,与责任护士进行工作交接,责任护士需对患者生命体征、术前抗生素、抗凝、营养剂使用等特异性干预措施给予重点汇报,完成工作交接,责任护士全程陪护患者进入手术室。③准备工作:术前30 min由器械护士负责备齐手术所需用物,放置于无菌台。术前15 min巡回护士协助其完成器械清点任务,协助医师准备好消毒单,全程做好防护。④环境护理:术中保持室温维持在22~25 ℃,湿度50%~60%,时刻关注患者体温,维持患者体温于36 ℃以下,预防患者出现寒战等情况。⑤体位护理:手术室护士需协助患者保持术中体位,在调整体位前向患者解释调整体位的目的,尽量取得患者配合,同时注意避免过度拉扯患者肢体,对隐私部位进行遮挡;手术期间,对患者双下肢进行按摩,促进血流循环。加强对压疮风险较高患者的关注,适当使用凝胶垫进行防护,同时关注患者皮肤变化,及时发现患者是否出现皮肤发红的情况,条件允许的话以更换体位、局部按摩方式减轻皮肤压力,预防压疮发生。⑤体外循环:开胸后,协助医师进行止血,帮助患者建立体外循环,规范使用夹蚊钳、冲洗器,依次完成主动脉、上腔静脉、下腔静脉插管,防止主动脉喷血、避免出现气泡,协助医师通过冰水保护心肌,避免损伤。⑥输液输血:加强对体质较差患者的关注,时刻了解患者水电解质情况,维持血钾浓度在4.5~5.0 mmol/L,维持患者血氧饱和度在98%以上。关注患者术中失血情况,严格遵医嘱确定输液量、输血量,若输血量较大,需加温后输注;在输血期间,密切关注患者临床表现,若出现输血反应,立即停止数学,需给予相应处理。⑦协助完成手术操作:准备好除颤器、合适测瓣器,从无菌包装中取出人工瓣膜后,生物瓣膜需在生理盐水中冲洗3次,协助医师完成置换、缝合。在关心包、关胸骨前,手术室护士严格清点器械等手术所用物,保证无遗漏,协助医师规范止血,关闭胸骨。⑧术中全程无缝隙监护:术中需严密关注患者的心率、意识、呼吸、血流等生命体征,及时发现并汇报异常情况,遵医嘱给予紧急处理。
1.3.2.3 术后护理 ①多模式镇痛:术后遵医嘱给予超前镇痛干预,向患者讲解产生疼痛感是正常的,教授患者使用自控镇痛泵的正确方式,教授其心理暗示法、情绪转移法等物理方式。每2 h对患者的疼痛程度进行评估,合理调整镇痛药物、镇痛方式。②早期训练指导:鼓励患者尽早下床活动,训练全程由责任或辅助护士陪护患者进行,直至患者病情有好转,可自行下床活动后,允许其在家属陪护下进行训练,每次20~30 min,每周4~5次低强度活动。③出院与延续护理:责任护士向患者发放术后注意事项告知单,同指导患者及家属关注我院公众号,加入心脏手术术后交流群。根据复诊时间表,提前提醒患者复诊时间,指导患者通过我院微信平台进行预约挂号。
1.4 观察指标 ①病情指标。统计两组ICU观察时间、首次下床时间、住院时间、住院费用。②心理状态。护理前后采用焦虑自评量表(Self-rating Anxiety Scale,SAS)、抑郁自评量表(Self-rating Depression Scale,SDS)进行评估,量表满分均为100分,SDS以53分为界,≥53分表示存在抑郁情绪;SAS量表以50分为界,≥50分表示存在焦虑情绪;评分与抑郁、焦虑程度呈正相关。③生活质量。护理前后以慢性心功能不全生活质量量表(Minnesota Living with Heart Failure Questionnaire,LHFQ)进行评估,量表涉及身体领域、情绪领域、其他领域共21个条目,满分105分,评分与生活质量呈负相关。④并发症发生情况。统计两组出现肺部感染、切口感染、出血、压疮、心律失常等情况。⑤护理满意度。以纽卡斯护理满意度量表(Newcastle Satisfaction with Nursing Scale,NSNS)进行评定,量表评分范围19~95分,分为非常满意(95分)、满意(76~94分)、一般(57~75分)、不满意(38~56分)和非常不满意(19~37分)5个标准。
1.5 统计学分析 采用SPSS 22.0对数据进行分析,计量资料以()表示,行t检验,计数资料[n(%)]表示,行χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 病情指标 观察组住院费用、首次下床时间、ICU观察时间、住院时间均低于对照组(P<0.05)。见表1。
表1 两组病情指标对比()
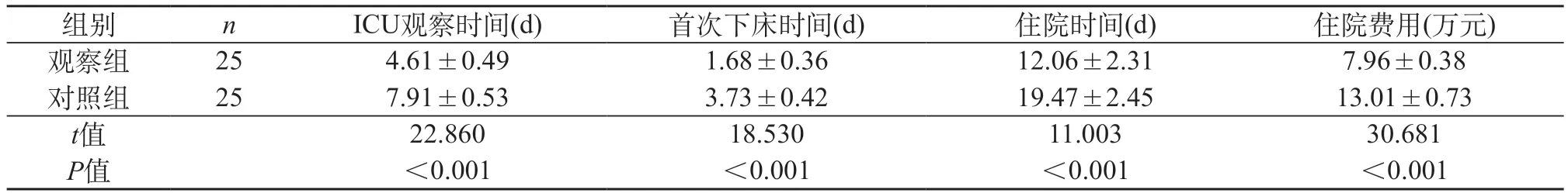
表1 两组病情指标对比()
2.2 SDS、SAS、LHFQ 评分 护理前,两组SDS、SAS、LHFQ 评分对比,差异无统计学意义(P>0.05);护理后与对照组相比,观察组SDS、SAS、LHFQ评分均较低(P<0.05)。见表2。
表2 两组SDS、SAS、LHFQ评分对比(分,)

表2 两组SDS、SAS、LHFQ评分对比(分,)
注:与同组护理前比较,aP<0.05。
2.3 并发症发生情况 观察组并发症总发生率8.00%(2/25)低于对照组32.00%(8/25)(P<0.05)。见表3。
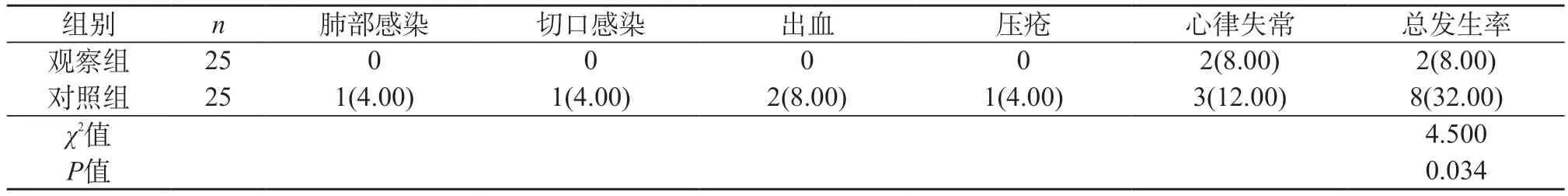
表3 两组并发症发生情况比较[n(%)]
2.4 护理满意度 观察组护理满意度100.00%(25/25)高于对照组76.00%(19/25)(P<0.05)。见表4。
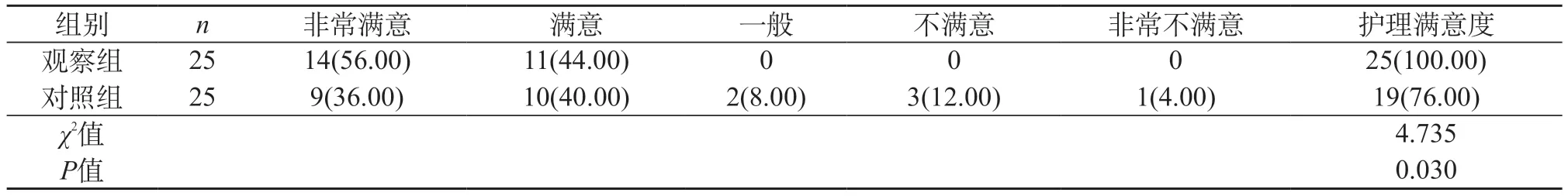
表4 两组护理满意度对比[n(%)]
3 讨 论
心脏手术后患者仍存在较高致死风险,患者自身身体功能、情绪状态均会对病情恢复造成严重影响,因此合理、有效的护理方案很重要。常规护理多凭借个人护理经验实施干预,且各环节相对独立,有时会出现护理断层、前后措施联系不紧密的情况[6]。全程无缝隙护理细化护理措施、明确护理时间、强调高效护理交接,以增强护理工作的连贯性,避免护理漏洞。本研究结果显示,观察组病情指标优于对照组,并发症发生率、不良情绪评分低于对照组(P<0.05),说明全程无缝隙护理可缓解患者负性情绪,降低并发症风险,促进病情恢复,缩短住院时间,与魏念[7]的研究结果相似。原因在于:全程无缝隙护理注重团队合作、统筹人员分配、规范护理要求,保证手术、护理相关工作的有序过度,还能避免重要信息遗漏;同时本研究要求责任护士从患者入院开始,与患者建立良好沟通关系,并全程参与护理重要环节,可加深患者对责任护士的信任感;随后由责任护士向患者介绍主治医师、辅助护士、手术室巡回护士等护理人员,即在进行工作交接的各环节,均在责任护士陪护下进行,进一步加深信任感,也能减轻患者对陌生人员、陌生环境的不熟悉感,有助于患者减少心理应激,促进情绪稳定。在此基础上,于手术前后、出院前后医护人员合作进行健康宣教、训练指导,协作营造积极的治疗环境,充分发挥内外因素影响效力,提高患者治疗信心,从而能更好地配合医护人员,促进病情好转。此外,本研究于术前建立风险预警,通过检查、交流、量表评估方式对患者身体状态、情绪状态、可能存在的风险进行综合评估,而术中的无缝隙护理是保证患者生命安全的重要环节。因手术时间过长,患者压疮发生风险较高,另手术在全身麻醉状态下进行,患者自身对外界温度调控能力变弱,且患者自身体质也会对创伤后基础生命活动产生不同程度的影响,本研究在手术前后,由手术室护士协作完成器械用物等清点工作,为手术顺利进行提供保证,且手术护理中给予规范的体位、环境、输液、体外循环等无缝隙护理,加强对风险较高患者的关注,对出现的缺血、发热等异常情况进行及时干预,避免患者出现血容量不足、心律失常等并发症,从而降低其发生率[8]。本研究采用全程无缝隙护理干预,保证护理环节流畅衔接,向患者展示护理的专业性,通过术中无缝隙护理、术后多模式镇痛护理,切实降低患者生理病痛,减轻疼痛应激,有助于生活质量的提升(P<0.05),提示全程无缝隙护理可改善患者生活质量。这也与患者情绪稳定、病情好转有关,与陈小康和张永恒[9]的观点相符。王巧丽等[10]研究显示,无缝隙护理干预可提升患者护理满意度。本研究同样对护理满意度进行调查,发现观察组护理满意度明显高于对照组(P<0.05),说明将全程无缝隙护理应用于心脏手术护理中,可显著增加患者对护理服务的认可。其与全程陪护制护理相关以外,还与出院后的延续护理相关,责任护士不仅在院内给予患者体贴服务,同时院外与患者保持紧密联系,提醒并指导患者学习、复诊,可增强护患黏性,提高满意度。
综上可知,全程无缝隙护理可改善接受心脏手术治疗患者的情绪状态,减少并发症发生,促进患者病情好转,改善生活质量,从而提高护理满意度。但本研究纳入样本数量有限,临床还需扩大样本量进行深入分析。

