医护一体化护理模式在颅脑外伤术后患者中的应用效果
洪玲艳 吴小丽 王 莹
(1 厦门大学附属翔安医院,福建 厦门 361000;2 厦门市中心血站,福建 厦门 361000)
颅脑外伤是临床较为常见的一种损伤,其中以撞伤、高空坠落伤最为常见。因脑组织的特殊生理功能,在发生颅脑损伤后,若处理不当极易造成认知、躯体功能障碍,甚者可导致多器官功能衰竭,危及患者的生命安全[1]。外科手术是治疗颅脑外伤的有效方法,可挽救患者生命,提高患者生存质量。但该手术风险较大,术后患者大多存在不同程度神经系统损伤,极可能导致患者瘫痪,使其丧失日常生活能力。因此,亟待寻找一种有效护理措施以改善患者预后。医护一体化护理模式是基于责任制护理服务,以患者需求为导向,以快速康复为目标的协作型护理模式,可通过医护之间相互合作、合理分工、信息交换等,及时发现治疗与护理中存在的问题,从而为患者提供更加规范、科学的护理服务,有助于加速患者康复[2]。鉴于此,本研究为颅脑外伤患者提供医护一体化护理服务,旨在探讨该护理方案的应用效果,报道如下。
1 资料与方法
1.1 一般资料 研究对象为2020年4月至2022年2月来我院就诊的100例颅脑外伤患者,以护理方式不同分为常规组(n=50)、试验组(n=50)。本研究经我院伦理委员会审核批准。两组性别、年龄、入院时格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分、致伤原因、损伤类别等一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
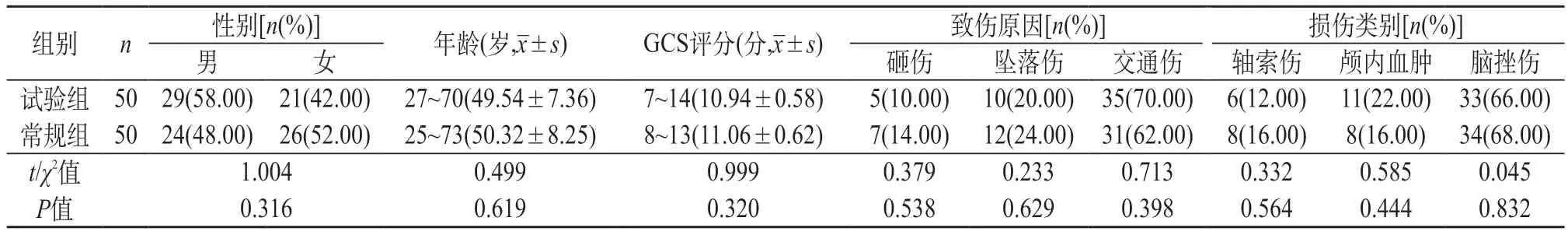
表1 两组一般资料比较
1.2 纳入与排除标准 纳入标准:经CT或MRI检查确诊为颅脑外伤;均接受手术治疗;均处于康复期;生命体征稳定;临床资料完整;患者及家属对本研究知情同意,签署同意书。排除标准:有失访风险者;患者脑部肿瘤者;合并其他脑血管疾病者;自身凝血系统或免疫系统障碍者;肝、肾等严重功能障碍者;非脑外伤性认知功能、肢体功能障碍者;合并复合伤或多发伤者;既往存在精神疾病史者;妊娠期、哺乳期妇女;有药物或酒精依赖者;患有代谢性疾病或皮肤病者;合并肺炎者。
1.3 方法 两组术后均予以营养支持、降颅压、抗感染、补液等常规对症治疗,护理干预从入院干预至出院后4周,叮嘱患者出院后4周进行门诊复查。
1.3.1 常规组 常规组予以传统护理模式,即主治医师、康复师、护理人员各自对颅脑外伤患者的病情进行评估,由主治医师开具医嘱、调整治疗方案;康复师依据患者的病情变化,予以康复训练指导;护理人员遵医嘱实施常规护理,包括疾病知识讲解、病情观察、环境护理、饮食护理、用药指导等;在出院前,主治医师、康复师、护理人员各自予以患者及家属家庭康复指导。
1.3.2 试验组 试验组采用医护一体化护理模式,主治医师、康复师、护理人员共同评估,联合参与诊疗、康复、护理全流程,具体如下。
1.3.2.1 组建医护一体化护理小组 ①小组构成与分工:由科室主任担任组长(负责小组总体指导、方案调整及工作协调),护士长担任副组长(负责护理工作质控),康复师、护士担任组员(负责各个阶段康复实施)。②组织培训:邀请脑外伤专家教授,采用集体培训与教学查房(1次/周)2种培训方式,内容包括医护一体化概念、实施目的、脑外伤基础治疗、早期康复研究进展与护理措施、风险管理(便秘、呃逆、认知障碍、肢体障碍、吞咽障碍、感染等)、患者及家属心理调查及应对方案等专业技能与知识。
1.3.2.2 制定医护一体化护理流程 参照护理小组讨论的实施方案,制作护理流程。见表2。

表2 医护一体化护理流程
1.3.2.3 医护一体化护理实施 ①运动障碍康复:依据患者个人肢体功能,给予个性化运动康复训练,如床上翻身、关节内旋、屈曲、外展、移位训练、坐起、平衡训练、上下楼梯训练等,每日2~3次,每次20~30 min,依据患者身体情况,制定具体训练内容、频率与强度。②意识障碍康复:依据患者意识障碍程度制订康复计划。言语呼唤:在日常护理时,把患者视作完全清醒状态,以温柔、亲切的语气与之交谈,内容需带有正向引导作用;指导患者家属向患者讲述共同印象深刻的经历,给予患者充分激励,以刺激患者意识恢复,避免涉及病情预后相关内容。光照刺激:以色彩鲜艳、透光性良好的彩纸将手电筒包裹,分别于患者侧面、正面照射,每日3~5次,每次20 min。音乐刺激:确保病房外环境安静,使患者保持舒适体位,了解患者音乐爱好、性格特点等,为患者播放适合音乐,每日3次,每次30 min。皮肤刺激:将毛巾置于50 ℃温水,拧干后擦拭患者面部、四肢、胸腹部等,或使用冰袋摩擦患者腋下及手掌,每日2~3次,每次10 min。针灸:选取三阴交、百会、足三里、水沟、内关等穴位,乙醇局部消毒后,以1.5寸毫针行捻转手法进针,留针30 min,隔天1次。③吞咽障碍康复:轻度患者予以咽部感觉刺激、吞咽训练,同时辅以饮食指导及健康教育,每日2次,每次15 min。中度患者在轻度患者基础上,予以舌肌、咀嚼肌、颈部活动训练,每日2次,每次10~15 min。重度患者在中度患者基础上,留置鼻饲喂养管,吞咽障碍明显改善后,调整为经口喂养。④肺康复:循经拍背,指导患者家属沿背部从肩胛内侧分别下行,经附分、膏肓俞、膈关、魂门、肓门、志室、秩边穴拍背,以虚掌、虚拳交替拍打、叩击,注意用力均匀,每日2次,每次15 min。穴位按压,在患者进食前,指导患者取半卧位,护士以食指、中指按压天突穴,刺激患者引发咳嗽,每日3次。中药熏洗,取苍术250 g、艾叶250 g,加2 000 mL水于病房内进行空气熏蒸,待药液挥发完全后,开窗通风30 min。主动训练,指导患者进行局部呼吸、咳嗽、抗阻呼吸训练。⑤认知障碍康复:注意力训练采用“你画我猜”、“找不同”等游戏唤起患者注意力。记忆力训练指导患者采取记日记、写备忘录等(内部刺激),或采用故事复述、图片辅助记忆等(外部刺激),提高患者记忆力。定向力训练采用变更追踪目标的方法进行训练。选取内关、四神聪、神门、风池,以平补平泻手法进针,得气后留针30 min,3~4次/周。⑥心理支持:依据患者个人情况,三者联合针对颅脑外伤治疗方案、预后效果、康复措施等向患者及家属结合动画视频、PPT进行详细阐述,以加强患者及家属疾病认知,消除其内心顾虑。耐心倾听患者主诉,运用情志转移法、暗示法、正念冥想法等,缓解患者消极情绪。运用“喜胜忧”思想,引导患者回忆以往美好的回忆,使其保持乐观、开朗的心理状态,以制衡其忧虑之情。每周评估结束后,及时告知患者其康复进展,并予以言语肯定,邀请恢复迅速的病友分享自身经验,以为其他患者树立康复自信。情志陶冶法,通过播放《梁祝》、《二泉映月》、《小夜曲》等不同音调的音乐,以陶冶患者情操,转移患者对疾病本身的关注。
1.4 观察指标 ①比较两组护理前、护理后神经功能,采用中国卒中量表(China Stroke Scale,CSS)评估,涉及8项评价内容,总分0~45分,分数与患者神经功能成反比。②比较两组护理前、护理后精神状态,以简易智力检查量表(Mini-mental State Examination,MMSE)评价,包含延迟记忆、计算力、注意力等,总分30分,≥27分正常,21~26分一般,10~20分差,≤9分极差。③比较两组护理前、护理后运动能力,采用Fugl-Meyer运动功能量表(Fugl-Meyer Assessment Scale,FMA)评估,满分100分,包含上、下肢两部分,分数与患者运动能力呈正相关。④比较两组护理前、护理后心理状态,以焦虑自评量表(Self-rating Anxiety Scale,SAS)、抑郁自评量表(Self-rating Depression Scale,SDS)评估,二者均为20个评价条目,满分100分,可反映患者的抑郁、焦虑主观感受,其中SAS>50分、SDS>53分表示患者存在焦虑、抑郁心理,且分数与焦虑、抑郁程度呈正相关。⑤观察统计两组护理前、护理后脑血流灌注参数,以脑CT灌注成像技术检测脑血容量(region cerebral blood volume,CBV)、脑血流量(region cerebral blood flow,CBF)水平。⑥比较两组护理前、护理后生活能力,以生活能力评价量表(Activities of Daily Living,ADL)评价,将其归为躯体性生活自理(6项)及工具性生活能力(8项),单项1~4分,分数越高,说明功能障碍越明显。
1.5 统计学分析 采用SPSS22.0统计分析软件,符合正态分布的计量资料以()表示,组内比较采用配对样本t检验,组间比较采用独立样本t检验,计数资料以[n(%)]表示,组间比较行χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 神经功能、精神状态、运动能力 组内比较:护理后,两组CSS评分低于护理前,MMSE、FMA评分高于护理前(P<0.05);组间比较:护理后,试验组CSS评分低于常规组,MMSE、FMA评分高于常规组(P<0.05)。见表3。
表3 两组神经功能、精神状态、运动能力比较(分,)
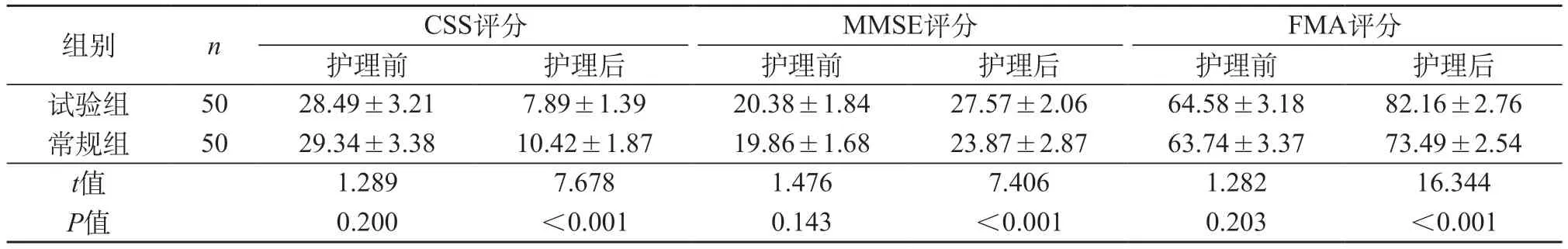
表3 两组神经功能、精神状态、运动能力比较(分,)
2.2 脑血流灌注参数 组内比较:护理后,两组CBV、CBF水平高于护理前(P<0.05);组间比较:护理后,试验组CBV、CBF水平高于常规组(P<0.05)。见表4。
表4 两组脑血流灌注参数比较()
2.3 心理状态 试组内比较:护理后,两组SAS、SDS水平低于护理前(P<0.05);组间比较:护理后,试验组SAS、SDS水平低于常规组(P<0.05)。见表5。
表5 两组心理状态比较(分,)
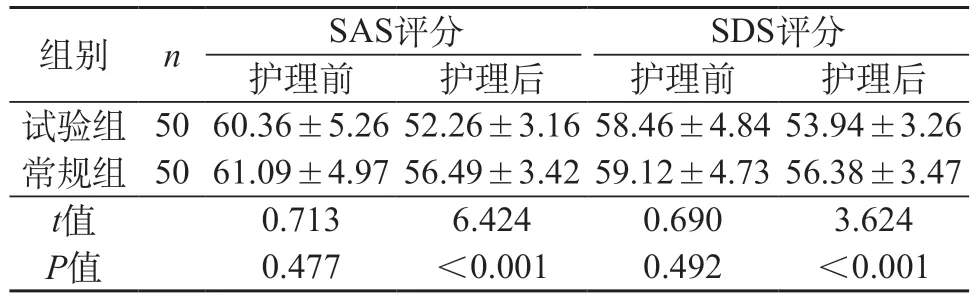
表5 两组心理状态比较(分,)
2.4 生活能力 组内比较:护理后,两组ADL评分高于护理前(P<0.05);组间比较:护理后,试验组ADL评分高于常规组(P<0.05)。见表6。
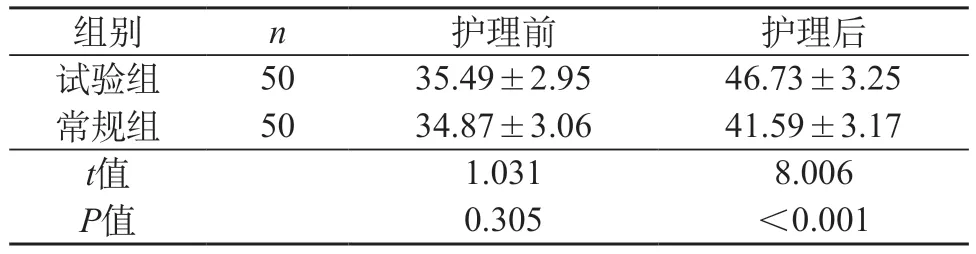
表6 两组生活能力评分比较(分,±s)
3 讨 论
3.1 医护一体化护理模式能改善患者神经功能、精神状态及运动能力 由于颅脑外伤极易损伤中枢神经系统,不仅影响患者神经功能及精神状态,还可引起肌张力增高,影响患者肢体协调性。早期康复训练是改善患者功能障碍的有效方法。黄焱等[3]研究证实,早期康复训练能恢复患者神经功能,改善肢体运动功能,提高患者生命质量。本研究通过医护一体化协作模式对颅脑外伤患者进行早期功能康复指导,结果发现,医护一体化护理模式改善患者神经功能及精神状态更为明显,还有助于提高患者运动能力。分析其可能的原因为,医护一体化护理模式有别于传统护理措施,将以往诊疗、护理、康复的独立系统进行联合,注重三者之间的合作与协调,使之成为一个完整的医疗体系,有助于从不同角度发现问题、分析问题,可显著提高护理质量;小组团队的成立能预见性康复护理现存及潜在问题,选取最佳康复时机,针对性为患者提供解决预案,如言语呼唤、音乐刺激、光照刺激等方式,可实现损伤脑细胞结构与功能重塑,激发患者大脑潜力,增强大脑皮质兴奋,促进患者神经功能及精神状态恢复;又如通过小组协作为患者制定个性化肢体功能康复训练,循序渐进式增加患者运用强度及频率,能在保证安全前提下改善患者关节僵硬及肌肉萎缩状态,加速恢复患者运动功能[4]。
3.2 医护一体化护理模式能改善患者心理状态,提高生活能力 有研究指出,75%的脑外伤患者存在不同程度的后遗症,因活动受限,社会功能降低,其中约36%的患者产生焦虑、抑郁等负性情绪,而不良情绪不利于患者功能恢复,影响患者生活能力[5]。本研究通过随机对照发现,试验组护理后心理状态较常规组明显改善,生活能力较常规组明显提高,可见医护一体化护理模式能改善患者心理状态,提高生活能力。医护一体化护理模式注重患者的全程护理细节,自入院起,即针对患者病情、心理等进行多学科全面、反复的评估,为患者制订阶段性、针对性护理计划,联合为患者进行疾病知识教育,使其获得更加系统性的疾病认知,了解早期康复的重要性;通过正念引导、情志相胜、情志陶冶等方法,能缓解患者内心压力,消除消极情绪;医师、护士、康复师联合查房,综合评定患者康复进展,能避免信息传递误差,有利于及时调整患者康复重点内容,能使患者获得连续、有效的护理方案,避免了单一学科训练模式的局限性,不仅能提高患者自我效能感,还有助于促进患者康复,增强患者日常生活能力[6]。
3.3 医护一体化护理模式可改善患者脑血流灌注 颅脑外伤属临床危急病症,常伴有血脑屏障损害,可导致患者脑部血管发生循环障碍,从而引起脑组织缺氧、缺血,可使患者颅内压增高,脑血流量减少,严重性脑动脉灌注不足还可引起患者昏迷,甚至死亡。因此,监测患者脑血流参数对评估患者预后具有重要意义。本研究结果显示,护理后试验组CBV、CBF水平高于常规组,表明医护一体化护理模式有助于改善患者脑血流。分析认为,医护一体化护理模式可发挥治疗、康复、护理领域技能协同作用,为患者制订更加科学、规范的早期康复护理方案。既往研究已证实,音乐刺激、按摩等可刺激脑部神经,增强生物电活性,加速脑细胞代偿能力,促进损伤局部脑血流恢复;针灸内关、水沟等穴位不仅具有开窍醒脑、疏经活络之功效,还可舒张血管,促进血液循环,刺激上行网状激活系统,唤醒抑制脑细胞,增加脑部血液供应[7-8]。因此,医护一体化护理模式的早期康复有助于改善患者的脑血流灌注。
综上可知,医护一体化护理模式能改善颅脑外伤患者神经功能、运动功能、精神状态等,有助于患者消除消极心理,恢复脑血流,从而提高患者的生活能力。

