利普刀用于治疗重度宫颈糜烂的效果观察
伍咏红 严娜
(万载县鹅峰乡卫生院,江西 万载 336100)
宫颈糜烂属于育龄期女性常发生的疾病,受到雌激素分泌紊乱等因素影响,使子宫颈柱状上皮出现生理性外移症状,因此雌激素分泌旺盛者更容易患病[1]。针对轻症患者,一般没有特异性表现,如果病情发展到重度,宫颈口长时间受到不良刺激,会让患者出现下腹坠胀、腰背疼痛、接触性出血、白带异常等症状,对女性的心理健康、生理健康及正常生活带来影响[2]。如果未能及时有效的治愈,随着病程发展,宫颈糜烂还会向着宫颈癌发展。在临床治疗中红外线照射、激光烧灼、中西药物等均被广泛应用,但是疗效方面并不理想,患者依然存在较高的复发风险[3]。随着子宫颈环形电切术(LEEP)的出现,给患者开辟了新的治疗途径,主要是利用电极尖端的高频电波,与机体组织接触后会产生热能、切割病变组织,达到治疗目的[4]。为了确定重度患者通过LEEP刀治疗后能达到的效果,本院进行了此次分析研究,具体内容报道如下。
1 资料与方法
1.1 一般资料 此次研究在60例患者中展开,均是2018年9月至2020年9月期间在本院治疗的重度宫颈糜烂患者,遵循随机原则分配到两个研究小组中,每组30个病例。其中试验组患者年龄范围25~54岁,均值(38.64±5.28)岁,病程0.50~6年,均值(3.02±1.54)年,分娩次数0~3次,均值(1.02±0.53)次;疾病类型:3例乳头型、18例颗粒型、9例光滑型;其中1例合并宫颈息肉、3例合并腺体囊肿、10例合并宫颈肥大、16例单纯糜烂。常规组患者年龄范围27~52岁,均值(38.15±5.36)岁,病程0.40~6.50年,均值(3.62±1.15)年,分娩次数0~3次,均值(1.09±0.45)次;疾病类型:4例乳头型、16例颗粒型、10例光滑型;其中2例合并宫颈息肉、3例合并腺体囊肿、9例合并宫颈肥大、16例单纯糜烂。两组患者以上的基础资料之间的差异极小(P>0.05),不影响研究结果,能对比。本研究获得医院伦理委员会审批。
1.1.1 纳入标准 ①存在白带增多、下腹坠胀感、腰痛、腰酸等症状,性交或月经前症状加重;同时进行组织病理学检查、宫颈刮片、白带常规等检查,非宫颈恶性病变、淋病以及细菌性、滴虫、念珠菌性阴道疾病。②符合《内科学》中对重度糜烂的诊断标准。③具有手术治疗指征。④患者及家属知晓本次研究详情,主动参与进来,知情同意并签署知情同意书。
1.1.2 排除标准 ①伴随家族精神遗传病史或精神障碍者。②伴随内分泌系统、免疫系统等紊乱者。③伴随心、脑、肝、肾等重要器官功能不全者。④不能积极配合,依从性差者。
1.2 方法
1.2.1 术前准备 两组患者在治疗之前均做好如下准备工作:①完善妇科检查、体格检查,并深度清洁阴道。②使用多媒体显微诊断仪进行检查,如果发现合并阴道炎,需要将此类疾病治愈后再进行手术治疗。③进行尿常规、出凝血时间、血常规、心电图等常规检查。④手术前3 d开始进行阴道冲洗,冲洗液为1∶5 000高锰酸钾溶液,每日1次。⑤手术在月经彻底干净后6 d左右进行,术前严禁性生活。
1.2.2 手术方法
1.2.2.1 试验组(LEEP刀治疗)患者保持膀胱截石体位,外阴使用0.1%新洁尔消毒,再使用碘伏充分消毒阴道。充分显露宫颈,将病变部位的黏液擦拭干净,并在表面涂抹碘液,明确糜烂面大小、广度,使用相应型号的环切刀。环形切除近糜烂面2 mm范围内的病变组织,切除深度为2~5 mm,从糜烂外缘2~3 mm处开始做深切割,环形刀平行移动,将糜烂面彻底剔除掉;操作中局部进行电凝止血,手术结束将甲硝唑粉敷在创面上,并用碘伏纱布填塞,预防感染、加速创面愈合。术毕切除组织做病理学检查。
1.2.2.2 常规组(传统电刀治疗)手术体位和消毒方式与试验组相同,选择传统电刀,探头放在糜烂组织上,在宫颈病变范围内进行电凝治疗,每个位置停留2~4 s,让组织变成白色,电凝范围要超出糜烂面2 mm;如果是伴随宫颈息肉的患者,使用针状探头烧灼。治疗中要控制好按压时长和力度,防止组织烧焦。
1.2.3 术后护理 两组患者在手术治疗后均进行如下护理。
1.2.3.1 基础护理 术后由护理人员陪护患者20~30 min,关注患者阴道出血及全身情况,预防其坠床,并进行呼吸、脉搏、血压等指标检测。每日进行4次体温测量,关注患者体温波动情况。如果是单纯宫颈糜烂的患者,可以使用云南白药止血;如果伴随阴道炎症,可以交替使用消炎药和止血药。
1.2.3.2 术后盆腔感染护理 术后使用抗生素进行3 d的预防性治疗,并密切关注患者体温变化,如果其体温超过38.5 ℃需要使用退热药物;叮嘱患者保持外阴卫生,每日进行清洗,但是2个月内禁止盆浴,防止感染。
1.2.3.3 术后出血护理 如果手术后即刻出血,说明患者凝血不良,需要使用碘伏纱块进行压迫止血,24 h后再将其取出,期间需对患者阴道出血量、更换纱块的次数做好记录。如果是手术中未妥善止血,患者术后易发生继发性出血,一般发生在术后5~12 d,这一情况主要发生在合并感染、深部切除病变的患者中[5];要结合患者实际的出血情况,选择重新缝合、电烧、冷冻、纱布压迫等止血方法,如果出血严重无法止血需要将子宫切除。如果患者进行冷冻治疗后,宫颈组织变得硬、脆而大量出血,需要进行多次电凝止血,并进行纱布块压迫止血[6];如果患者伴随宫颈炎,术后1个月还未痊愈,需要交替使用消炎药和止血药,以促进愈合,提高康复效果。
1.2.3.4 宫颈口松弛、子宫颈狭窄 部分患者出现宫颈口松弛、子宫颈狭窄是术后感染、创面脱痂所引起的。如果术后患者出现宫颈口松弛、子宫颈狭窄等并发症,再次妊娠时容易发生早产或晚期流产。锥切深度2 cm以上、年龄50岁以上者容易发生这些并发症,所以术后要对此类患者多加关注,如果有宫颈粘连情况要立即处理,可以使用子宫颈扩张器,进行宫颈扩张[7]。
1.2.3.5 出院指导 术后患者可以离院时,需要护理人员做好出院前的宣教工作,叮嘱患者2个月内禁止性生活、盆浴、阴道冲洗,3个月内禁止骑自行车。告知患者如果在15 d内阴道有血性分泌物、流黄水等情况,属于正常现象无须担心,1个月内会逐渐减少至消失;如果术后3个月依然血流不止就要立即复诊。
1.3 观察指标
1.3.1 评估患者手术治疗效果 ①白带异常、腰酸、腹痛等症状彻底消失,子宫颈光滑,无糜烂组织,则为痊愈。②临床症状有所缓解,子宫颈形成直径1 cm以内的肉芽组织,糜烂程度和糜烂组织明显改善,则为有效。③术后临床症状,糜烂组织、糜烂程度无变化,或更加严重,则为无效。
1.3.2 手术及术后恢复指标 统计所有患者手术及术后恢复指标,包括手术时间、阴道流血时间、阴道排液时间、创面愈合时间。
1.3.3 病变部位微血供情况评估 手术前和手术后均进行超声检测,对患者病变部位微血供情况做评估,指标包括:微血管管径、毛细血管管径、血流灌注。
1.3.4 观察患者术后宫颈水肿发生及严重程度 ①如果局部发亮、紧张,并有液体渗出,则为重度水肿。②如果按压后凹陷明显,而且需要加长时间才能恢复,则为中度水肿。③如果按压后轻微凹陷,并快速恢复,则为轻度水肿。
1.4 统计学分析 数据用SPSS24.0软件整理,计数和计量资料用χ2和t检验,用率(%)和()描述,P<0.05统计学意义成立。
2 结果
2.1 对比两组患者的手术效果 29例试验组患者和24例常规组患者手术效果良好,试验组的有效率更高,统计学意义成立(P<0.05)。见表1。
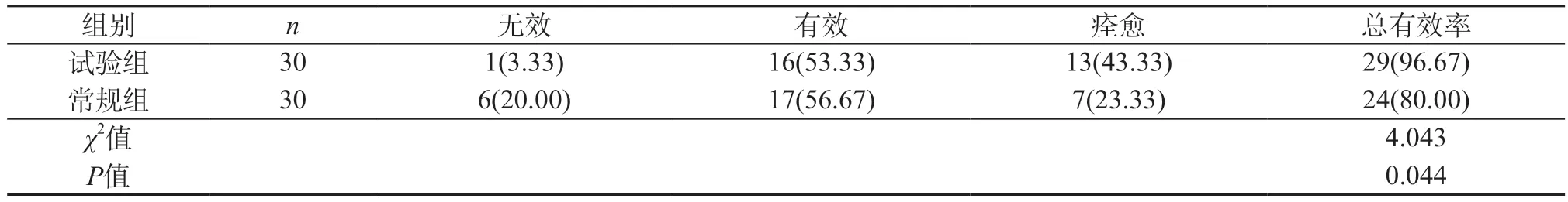
表1 对比两组患者的手术效果[n(%)]
2.2 对比两组患者的手术相关指标情况 试验组患者手术时间以及术后阴道流血、排液时间都比常规组短,而且创面更快愈合,统计学意义成立(P<0.05)。见表2。
表2 对比两组患者的手术效果()
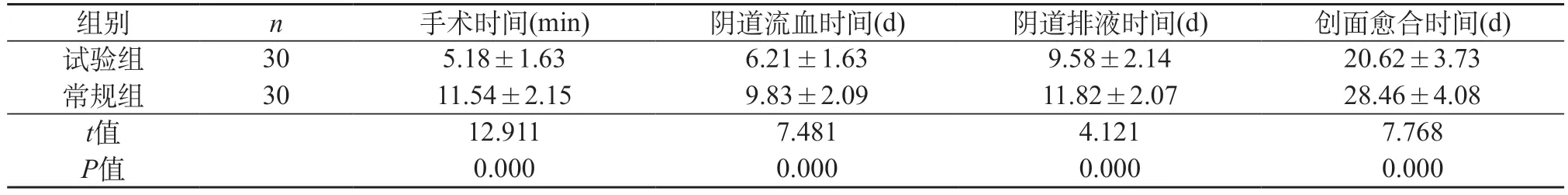
表2 对比两组患者的手术效果()
2.3 对比两组患者病变部位手术前后的微血供情况 试验组治疗前病变部位微血管管径、毛细血管管径、血流灌注与常规组之间差异极小(P>0.05)。治疗后试验组三项微血供指标均大于常规组,统计学意义成立(P<0.05)。见表3。
表3 对比两组患者病变部位手术前后的微血供情况()
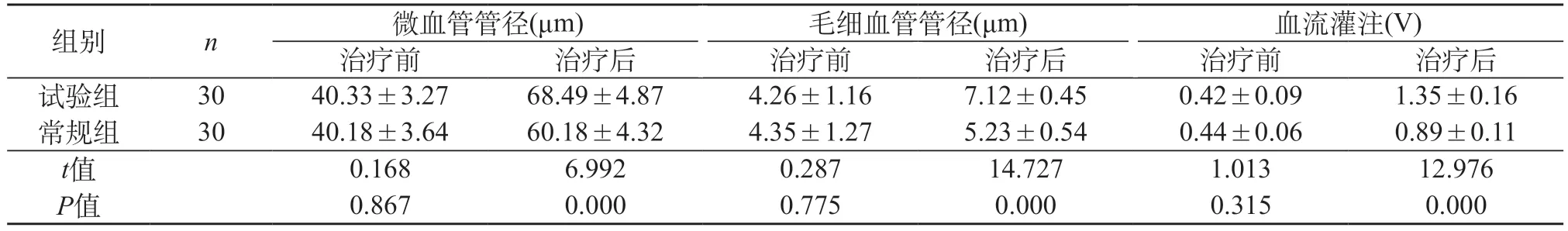
表3 对比两组患者病变部位手术前后的微血供情况()
2.4 对比两组患者的术后宫颈水肿发生情况 试验组术后没有患者出现水肿,而常规组13.33%的患者出现不同程度水肿,统计学意义成立(P<0.05)。见表4。
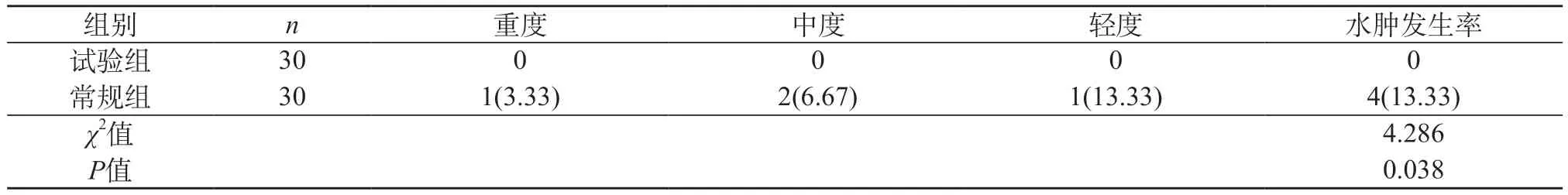
表4 对比两组患者的术后宫颈水肿发生情况[n(%)]
3 讨论
宫颈炎在急性发作后未进行彻底、及时的治疗就容易演变成宫颈糜烂,另外如果宫颈黏膜上长期黏附非特异性化脓性细菌,也容易导致宫颈糜烂[8]。重度患者一般糜烂面广且深、宫颈肥大,并伴随明显的宫颈赘生物、组织增生[9]。由于炎性介质和炎性细胞存在于宫颈中,会降低宫颈黏液pH值、提高黏稠度,影响精子的穿透率和成活率,降低生育率[10]。如果是重度患者还容易发展成宫颈癌,尤其是合并宫颈肥大者风险性更高。因此,要合理的选择治疗方式,及时的进行有效治疗,尽早恢复宫颈健康。由于宫颈生理结构比较复杂,进行药物治疗难以奏效,病灶无法彻底清除,所以不适合重度宫颈糜烂患者。以往在临床治疗还会运用物理疗法,包括:红外线凝结、冷冻微波、电烫、激光等,如果是中度或轻度患者,能达到90%~100%的治愈率,但是针对重度患者效果不尽如人意,仅有约70%的治愈率[11]。部分患者术后会长时间阴道排液,还容易因为组织烧灼深度控制不好继发出血,或引起宫颈肥大、宫颈管闭锁及狭窄等并发症[12];而且术后无法对局部病变组织做病理学检查,影响病变性质的判断;如果是合并宫颈腺囊肿、宫颈息肉的患者,传统治疗效果更加不理想,愈合后容易形成瘢痕,影响正常的生育,患者需要承受心理、经济、生理等多个层面的压力,尤其是未生育女性接受程度更低。
传统的电波有0.30~1.00 MHz的输出频率,电极与病变组织接触后,可以产生高热,破坏糜烂面单层柱状上皮,让其逐渐的萎缩、坏死、脱落,形成新生肉芽,让宫颈恢复光滑[13],并将细小的血管封闭,防止出血。但是在治疗过程中,电极高热会引起患者不适,而且治疗深度较浅,无法彻底清除病变组织,所以会降低重度患者的治愈率[14]。而LEEP刀是一种高频电波技术,由金属丝电极组成,能够产生3.80 MHz超高频电波,有着更强的组织穿透性,与身体组织接触的瞬间,可以产生阻抗吸引电波,释放热能,将细胞中的水分变成蒸汽,切割病变组织[15]。重度患者进行LEEP刀的优势包括:①与传统的宫颈锥切术相比较,切割速度快、手术时间短,一般2~5 min就可以完成手术,术中患者不会有不适感,少部分患者会出现轻度的腹坠感[16];一般患者只需要进行一次手术,术后也无须住院,能减轻患者的经济负担和心理压力。②在凝结和切割软组织方面,LEEP刀损伤性小,而且凝血功能良好,所以术中极少出血或不出血,患者无痛苦感,创面干净也更便于手术操作[17]。③有利于微循环和局部组织修复,术后不会形成瘢痕,宫颈组织的弹性好,所以宫颈狭窄等并发症发生率低,不影响患者生育功能,未生育患者也适用[18]。④术后可以获得充足的宫颈病变组织用于病理学检验,而且切割时热能温度为40~70 ℃,组织不会被热损伤、被碳化,保持切除边缘细胞活性,不影响其病理特性[19]。宫颈修复再生后的鳞柱交界清楚、表面光滑,方便进行阴道镜、细胞学检查,有利于癌变筛查[20]。
在本次研究中,试验组患者进行LEEP刀治疗,手术有效率高达96.67%,传统电刀治疗的常规组仅为80.00%,组间差异显著(P<0.05);而且试验组患者比常规组手术时间短、阴道流血和排液时间短、创面愈合快,组间差异显著(P<0.05)。说明,LEEP刀治疗比传统电刀更具有优越性,能提高患者治愈效果,术后恢复更快。由于宫颈局部微循环情况、水肿程度,将直接影响宫颈糜烂程度,所以这两项指标可以用来评价病变严重程度和恢复情况。在本次研究中,试验组患者治疗后病变部位的微血管管径、毛细血管管径、血流灌注均大于常规组,水肿发生率为0、低于常规组的13.33%,统计学意义成立(P<0.05)。证实了,LEEP刀治疗能减少对局部血管的影响,改善血液循环,减少水肿,加速组织再生和修复,让患者更快恢复健康。
综上所述,重度宫颈糜烂患者进行LEEP刀治疗,能够提升手术效果、缩短是术后恢复时间,而且并发症少,有大力推广应用价值。

