临床药师对上皮样肉瘤患者出现难治性疼痛的药学服务
伊 佳,侯幸赟,陶 霞,徐德铎
0 引言
上皮样肉瘤(Epithelioid sarcoma,ES)是一种罕见的、组织来源不确定的软组织恶性肿瘤亚型,有着很高的局部复发率,可起源于任何解剖部位,主要影响年轻人[1],以男性多见。ES发病率极低,在软组织肉瘤中约小于1%[2]。该肿瘤侵袭性强[3],通过手术很难真正彻底切除,预后较差,可多次复发,5年生存率约为25%~70%[4]。由于上皮样肉瘤的破坏性强[5],容易引起癌痛,同时合并手术、化疗等相关治疗引起的疼痛,形成难治性疼痛。难治性癌痛为混合型疼痛,兼具多种性质疼痛的特点,单纯增加阿片类药物剂量,镇痛效果不但不明显,反而增加不良反应发生率,治疗难度极大[6]。做好该类患者的疼痛治疗药学服务,对于提高患者生存质量具有重要意义。现结合1例血管源性上皮样肉瘤的病例,探讨临床药师在该类患者复杂难治性疼痛治疗中的作用。
1 临床资料
1.1 病例资料 患者,男,31岁,身高174 cm,体重71 kg,因臀部外伤,血肿清除术后流血且疼痛不止2月余入院。该患者2021年4月摔伤后右臀血肿不退、疼痛持续,且血肿清除术后流血不止,目前右侧臀中肌及臀小肌区域血肿伴纤维化可能,伴周围肌腱、软组织及皮下软组织损伤。患者既往体健,无药物食物过敏史。入院诊断:1.右侧股深动脉分支破裂出血;2.右臀部血肿清除术后。
1.2 疼痛治疗过程 患者入院时(2021-6-8)疼痛数字评分(Numerical rating scale,NRS)为5分,2个月来间断自服对乙酰氨基酚、布洛芬等止痛药,偶有改善,每日剧烈疼痛7~8次,无诱因无规律,影响夜间睡眠。于2021-6-10行“右大腿清创+创面止血+伤口填塞术”,术后予以抗感染、止血、补液、输血等支持治疗,患者当晚烦躁不安、疼痛,NRS评分为8分,予吗啡10 mg皮下注射镇痛后缓解,NRS评分为5分。2021-6-12患者疼痛难忍,NRS评分为9分,微泵给予瑞芬太尼1.2 μg/(kg·h),并间断给予哌替啶注射液肌注、吗啡皮下注射,但效果不佳,当晚NRS评分为7分,于2021-6-13晨予芬太尼透皮贴4.2 μg,q72h。
疼痛药师于2021-6-13介入会诊,建议停止吗啡规律注射,停用哌替啶注射液,停用瑞芬太尼,改用舒芬太尼,停用芬太尼透皮贴,加用注射用帕瑞昔布镇痛,加用镇静药物右美托咪定。医生采用部分建议,加帕瑞昔布,但未更换瑞芬太尼及加用右美托咪定。2021-6-14患者NRS评分为3分,前24 h暴发痛1次。2021-6-18患者疼痛进展,用药期间NRS评分为7分,影响睡眠,予右美托咪定0.2 μg/(kg·h)泵入,瑞芬太尼加量至2.0 μg/(kg·h),继续予以补液、止血等支持治疗。2021-6-20患者NRS评分为3分,继续行支持治疗。2021-6-22经多学科会诊,患者确诊为血管上皮样肉瘤。2021-6-24患者行右侧腹股沟区血肿清创止血术,术后疼痛剧烈,NRS评分为10分,患者情绪焦躁难控,停用瑞芬太尼,改用舒芬太尼0.18 μg/(kg·h)泵入,右美托咪定加量至0.3 μg/(kg·h)。患者疼痛减轻至NRS评分为5分,可入睡,睡眠中偶有不安。2021-6-26患者NRS评分4分,前24 h无爆发痛,维持原有方案。2021-6-29患者疼痛加重,NRS评分为8分,有针刺感,夜间睡眠不安,较躁动,疼痛药师建议增加舒芬太尼用量,加用加巴喷丁胶囊口服,未予采纳。2021-7-4行右髋关节高位离断术+皮瓣移植术,术中常规麻醉,术后抗炎、护胃、止痛、补液。2021-7-6患者切口处无异样,但患者晚间感觉缺如右腿处仍痛,夜间难以入睡,给予哌替啶50 mg注射后疼痛减轻。2021-7-7患者疼痛仍剧烈,自认缺如右腿膝关节处出现疼痛,NRS评分为7分,增加舒芬太尼用量至0.24 μg/(kg·h)泵入,效果不明显。
药师综合患者镇痛治疗史以及疼痛发展和状态,指出患者目前可能存在疼痛敏化以及幻肢痛情况,建议继续镇静及加用普瑞巴林75 mg,bid,医师采纳。2021-7-12患者疼痛状态减轻,夜间能够持续睡眠,伤口愈合进程正常,但仍有针刺样痛感伴瘙痒,偶有渗血,药师综合患者情况,建议暂不考虑更换镇痛药品种及更改用药剂量,可视情况尝试射频、电刺激或心理疗法,医师采纳。后继患者NRS评分减为1~2分,逐渐减少舒芬太尼用量,患者睡眠情况良好,恢复进程正常,无其他反应。见表1。
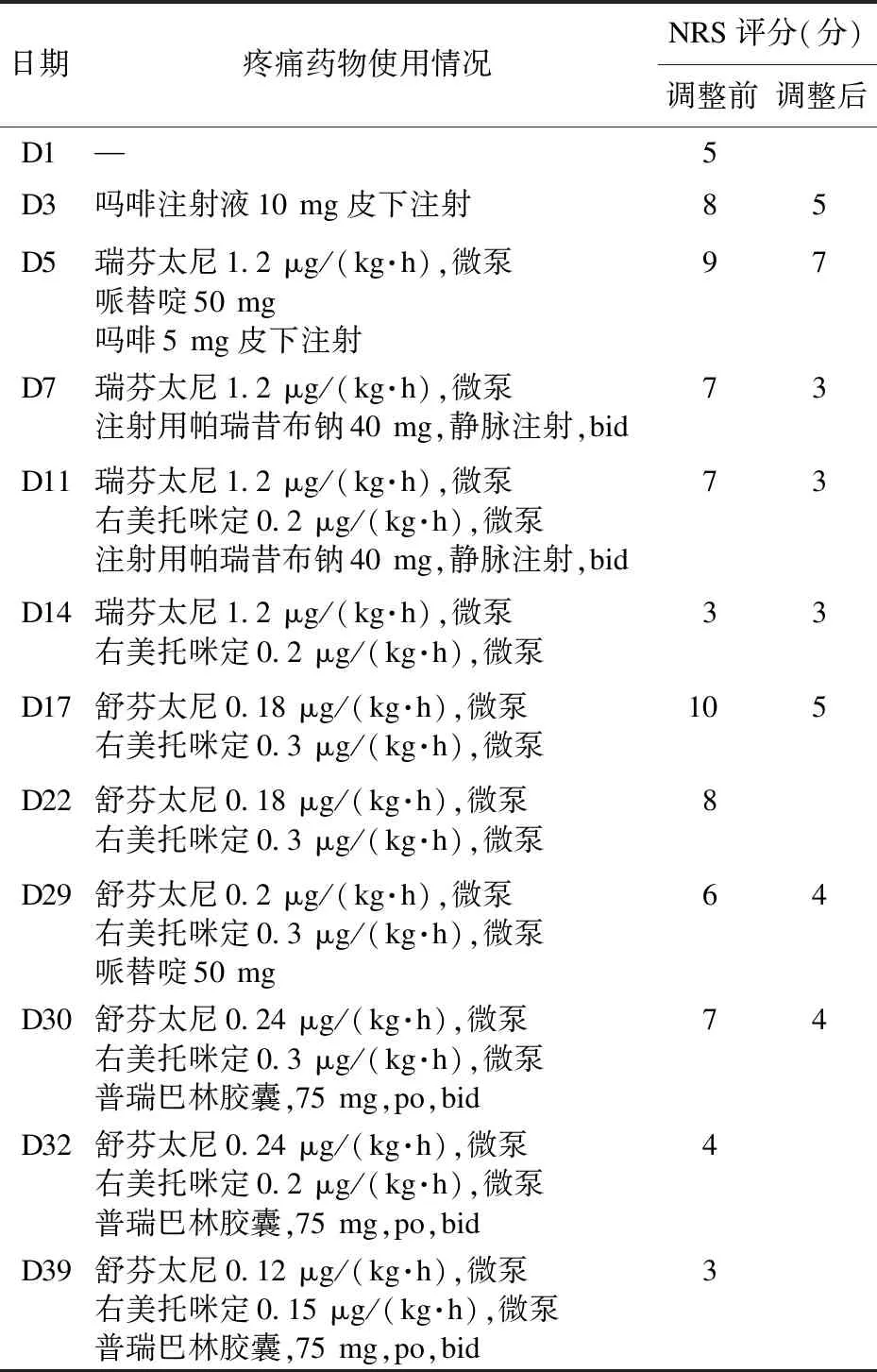
表1 患者住院期间镇痛镇静类药物使用及疼痛评分变化情况
2 讨论
2.1 重症持续疼痛患者镇静、镇痛药物的选择 本案例为持续疼痛2月余的患者,入院时患处血肿、渗血,且病因未明,在血肿清除术后2 d疼痛剧烈,微泵给予瑞芬太尼、间断肌注哌替啶、皮下注射吗啡后未明显缓解,临床科室邀请疼痛药师加入到临床诊疗团队中,共同进行疼痛治疗管理。在患者入院治疗的前2 d,其疼痛虽在对因治疗后即予以处置,但是并未得到良好的控制,且没有进行系统的评估,而疼痛评估不足是中重度疼痛不能有效控制的风险因素[7]。药师提出停用瑞芬太尼,改用舒芬太尼,停用芬太尼透皮贴,改用帕瑞昔布注射镇痛,加用镇静药物等意见。临床药师认为,瑞芬太尼不能与芬太尼透皮贴同时使用,二者均为强阿片类药物,同时使用可能会造成过度镇痛、阿片类药物剂量调整困难、呼吸抑制等一系列问题。瑞芬太尼因起效快、超短效的药代动力学特征,用于全麻诱导和全麻中维持镇痛[8]。但与其他阿片类药物相比,持续输注瑞芬太尼更容易发生痛觉敏化[9],长期使用可能会导致慢性疼痛者后继疼痛治疗、术中麻醉和术后镇痛的困难。《现代麻醉学》指出,舒芬太尼的效价为瑞芬太尼的10倍,安全阈较宽,但临床医师未予采纳,直至使用瑞芬太尼15 d后患者疼痛难以控制,才更改为舒芬太尼。患者在后期诊疗过程中的疼痛难以控制以及对外界触感的敏感反应也证明了临床药师的判断。Blaudszun等[10]系统分析了α2受体激动剂对术后吗啡的消耗和疼痛强度的影响,结果发现右美托咪定可减少术后阿片类药物的消耗、降低疼痛强度、抑制疼痛过敏的发生。本案例中,即使在右美托咪定的抵抗下,长期持续输入瑞芬太尼也导致了患者的痛觉敏化。临床医师在药师持续建议且患者疼痛较难控制的情况下,接受了更换阿片类药物的建议。
2.2 幻肢痛的药物选择 幻肢痛是主观感觉已被切除的肢体仍然存在,并伴有不同程度、不同性质的疼痛,是一种神经病理性疼痛。流行病学调查结果显示,幻肢痛的发病率高达69%[11]。由于无单一有效的方式进行处理,临床上通常选用药物治疗、物理治疗、手术治疗以及心理治疗相结合的方式[12]。本例患者于术后第3天行镇痛镇静方案的同时,仍感觉缺如患肢膝关节部位存在,与原疼痛处痛感同样强烈,NRS评分为7分,疼痛性质为跳痛、刺痛,且为持续痛,阿片类药物增加后对疼痛无缓解。目前对幻肢痛的产生机制说法不一,可能与神经组织的传入神经过度活跃、神经矩阵功能紊乱有关[13]。抗惊厥药是治疗神经病理性疼痛的一线药物,为离子通道阻断剂,通过抑制病变神经元的异常放电发挥作用。因目前加巴喷丁对于幻肢痛的治疗仍有争议,可能不减轻幻肢痛[14],所以在不更改阿片类药物及镇静药物的基础上,加用了普瑞巴林75 mg bid[15],患者NRS评分降至2~3分。若之后幻肢痛痛感进展,在患者可耐受的前提下,普瑞巴林用量可缓慢增至300 mg bid,且待患者手术处恢复后,可加用射频、经皮电刺激以及心理干预等辅助手段进行治疗。
2.3 疼痛专业临床药师对患者的服务及在临床中的作用 部分情况下,疼痛专业临床药师除对定点科室进行药学服务外,还需要对其他科室有镇痛需求的患者进行会诊,而临床药师会诊的基础在于对患者的病理生理状态、既往治疗史、当前治疗情况和患者的治疗目标等的全面了解,以上条件都直接影响疼痛的治疗效果。这就要求疼痛药师加入到治疗团队后,迅速对患者的疼痛病史、疼痛部位、疼痛性质、疼痛强度等进行准确的评估。早期对患者的疼痛性质进行正确判断,能够更及时地控制疼痛,而镇痛药师的参与,能够提高医师对于镇痛的重视,最终协助临床医生为患者制定个体化镇痛方案,有助于保障患者用药的有效性和提高患者的诊疗依从性。
临床药师通过对临床用药的监督与协助,能够有效减少临床不合理用药情况的发生[16]。目前临床药师通过积极参与查房、会诊及协助制定个体化用药方案等工作,在临床用药方案的优化中所起的作用越来越大。疼痛药师的服务科室多为肿瘤科、骨科、神经内科等,这些科室对于药师参与疼痛用药管理工作持欢迎态度,患者的疼痛以及其他综合药物治疗等方面也得到更好的改善。本病例是1例典型的临床药师在非常驻临床科室为难治性疼痛患者提供药学服务的案例。临床药师初始的用药建议并未完全被医师接受,但是在患者疾病进程和诊疗过程中,随着临床药师的预判与决策不断被证实,医师修正不恰当的用药方案,采取临床药师的建议,患者疼痛明显减轻,减弱了因不恰当用药带来的疼痛敏化,避免贻误诊疗。临床医师与临床药师的紧密协作,提升了患者的生存质量,让患者得到更大程度的获益,共同保证临床用药的有效性、安全性。
3 小结
本例患者为复杂难治性疼痛,该类患者往往病情变化较快、用药较多、较难进行精准的药物选择,且不良反应发生风险较高,有必要对患者进行个体化的药学监护,提供专业的药学服务。临床药师深入参与了该患者镇痛用药方案的制定以及镇痛治疗的全过程,为患者提供了合理用药建议,提高了患者的生存质量,让患者的用药更加精确、安全和有效。

