中性粒细胞与淋巴细胞比值及纤维蛋白原水平对创伤性脊柱骨折合并脊髓损伤临床预后的预测价值*
余东洋,何少波,唐忠秋
攀枝花学院附属医院脊柱外科,四川攀枝花 617000
脊柱骨折是骨科常见的骨折之一,常合并脊髓损伤,并且可导致多种并发症,如神经痛、血压下降、大小便失禁等,严重影响患者的日常生活和工作,给患者及家属带来沉重的心理及经济负担[1]。目前,随着交通事故或高空坠落等事故不断增加,脊柱骨折的发生率逐年增多,患者可合并不同程度的脊髓损伤,若不能及时采取合理治疗,将严重威胁患者的生命安全。中性粒细胞与淋巴细胞比值(NLR)是评估全身炎症反应的重要指标,与多种骨折(如髋部骨折[2]、颈椎骨折[3]等)的不良预后密切相关。纤维蛋白原(FIB)是由肝脏合成的一种急性时相反应蛋白,是机体重要的凝血因子。有研究表明,与健康对照组比较,创伤性脊柱骨折患者血清FIB水平明显升高,是创伤性脊柱骨折术后静脉血栓事件发生的独立危险因素[4]。因此,本研究旨在分析外周血NLR、FIB在创伤性脊柱骨折合并脊髓损伤患者中的水平变化,并分析其与患者临床预后的关系,现报道如下。
1 资料与方法
1.1一般资料 选取2016年1月至2019年6月本院脊柱外科收治的150例创伤性脊柱骨折合并脊髓损伤患者作为观察组,男85例,女65例;年龄27~68岁,平均(49.11±7.83)岁;体质量指数(BMI)20~27 kg/m2,平均(24.25±1.69)kg/m2。纳入标准:(1)均符合《外科学》[5]中有关脊柱骨折合并脊髓损伤的诊断标准,并经CT或MRI等检查确诊;(2)均在受伤后24 h内入院;(3)临床及随访资料完整;(4)患者及其家属均知情同意并签署知情同意书。排除标准:(1)脊柱肿瘤、结核等病理性骨折患者;(2)严重心、肝、肾等功能异常患者;(3)恶性肿瘤患者;(4)自身免疫性疾病、代谢性疾病及血液系统疾病患者;(5)严重精神疾病,不能配合的患者。另选取同期本院100例体检健康志愿者作为对照组,男50例,女50例;年龄25~65岁,平均(47.29±8.15)岁;BMI 20~26 kg/m2,平均(23.88±1.75)kg/m2。两组受试者性别、年龄、BMI比较,差异均无统计学意义(P>0.05),具有可比性。本研究通过本院医学伦理委员会审批。
1.2方法
1.2.1临床资料收集 收集创伤性脊柱骨折合并脊髓损伤患者的临床资料,包括年龄、性别、BMI、慢性基础疾病(高血压、冠心病、糖尿病)史、外伤类型、受伤部位、受伤至入院时间、入院时美国脊髓损伤协会(ASIA)脊髓损伤分级及实验室检查(中性粒细胞计数、淋巴细胞计数及FIB)等。
1.2.2NLR、FIB水平检测 观察组在入院24 h内、对照组在体检当天空腹抽取肘静脉血5 mL,分装成2管,1管采用Sysmex xs-500i血常规检查仪(日本Sysmex公司)检测外周血中性粒细胞计数、淋巴细胞计数,并计算NLR;另1管室温下放置30 min后,以3 000 r/min离心10 min,分离出血清,采用STA-R全自动血凝分析仪及配套试剂盒(法国Stago公司)检测血清FIB水平。相关操作严格按照流程进行。
1.3预后评估 采用电话或门诊等方式对患者进行为期1年的随访,每2个月随访1次,随访截止时间为2020年6月30日。采用日本骨科学会(JOA)颈脊髓功能评定标准判断疗效[6],并计算治疗后末次随访时JOA评分改善率,患者改善率在25%以下为预后差。根据患者随访期间预后情况,将患者分为预后不良组(32例)和预后良好组(118例)。
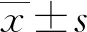
2 结 果
2.1观察组和对照组外周血NLR、FIB水平比较 观察组外周血NLR、FIB水平均明显高于对照组,差异均有统计学意义(P<0.05),见表1。
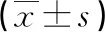
表1 观察组和对照组外周血NLR、FIB水平比较
2.2预后良好组和预后不良组患者临床资料比较 预后不良组患者ASIA脊髓损伤分级、外周血NLR和FIB水平与预后良好组比较,差异均有统计学意义(P<0.05),见表2。
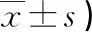
表2 预后良好组和预后不良组患者临床资料比较(n或
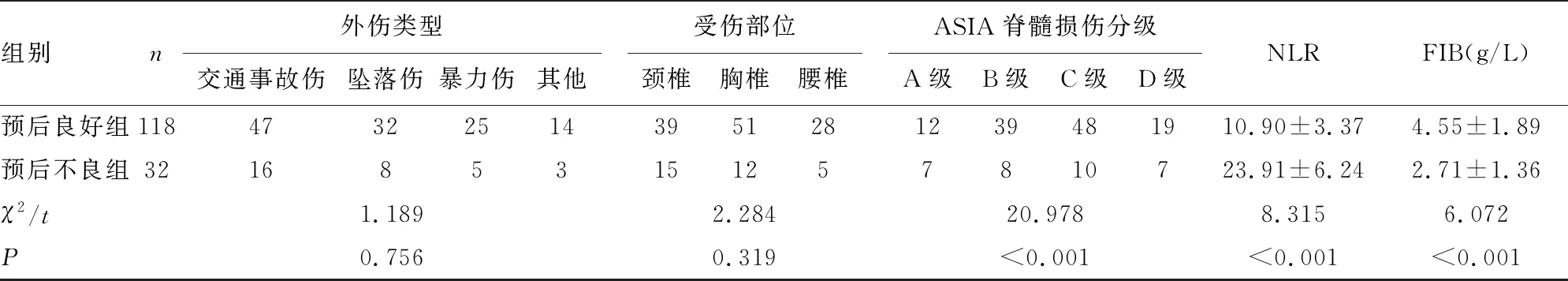
组别n外伤类型交通事故伤坠落伤暴力伤其他受伤部位颈椎胸椎腰椎ASIA脊髓损伤分级A级B级C级D级NLRFIB(g/L)预后良好组118473225143951281239481910.90±3.374.55±1.89预后不良组3216853151257810723.91±6.242.71±1.36χ2/t1.1892.28420.9788.3156.072P0.7560.319<0.001<0.001<0.001
2.3相关性分析 Pearson相关分析结果显示,NLR与ASIA脊髓损伤分级呈正相关(r=0.459,P<0.05),FIB与ASIA脊髓损伤分级呈负相关(r=-0.516,P<0.05)。
2.4影响创伤性脊柱骨折合并脊髓损伤预后不良的危险因素分析 多因素Logistic回归分析结果显示,ASIA脊髓损伤分级为A+B级(95%CI:1.012~3.961,P=0.007)、NLR升高(95%CI:1.073~4.659,P<0.001)、FIB水平降低(95%CI:1.003~3.204,P=0.001)是创伤性脊柱骨折合并脊髓损伤预后不良的独立危险因素,见表3。
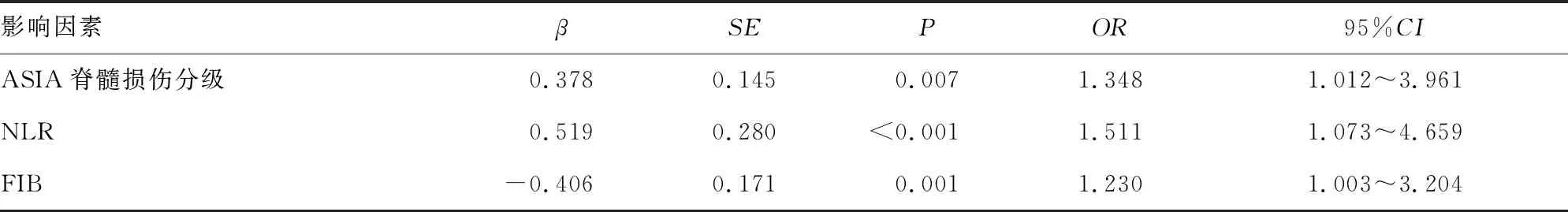
表3 影响创伤性脊柱骨折合并脊髓损伤预后不良的危险因素分析
2.5NLR、FIB对创伤性脊柱骨折合并脊髓损伤患者预后不良的预测价值 ROC曲线分析结果显示,NLR预测创伤性脊柱骨折合并脊髓损伤患者预后不良的曲线下面积为0.809(95%CI:0.704~0.913,P<0.001),灵敏度和特异度分别为0.708、0.767;FIB预测创伤性脊柱骨折合并脊髓损伤患者预后不良的ROC曲线下面积为0.775(95%CI:0.657~0.889,P<0.001),灵敏度和特异度分别为0.692、0.801;NLR和FIB联合检测预测创伤性脊柱骨折合并脊髓损伤患者预后不良的ROC曲线下面积为0.883(95%CI:0.794~0.973,P<0.001),灵敏度和特异度分别为0.754、0.900,见图1。
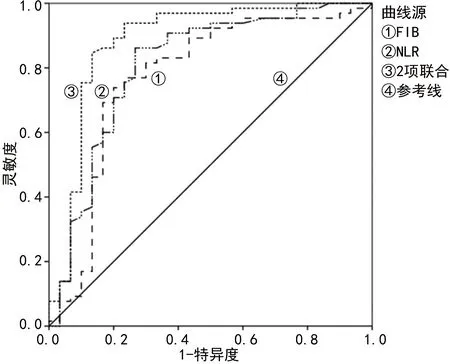
图1 NLR、FIB预测创伤性脊柱骨折合并脊髓损伤患者预后不良的ROC曲线
3 讨 论
脊髓损伤多由脊柱骨折、肿瘤等致病因素导致脊髓的结构与功能损伤,并且导致损伤平面以下的神经功能障碍,具有较高的致残率、病死率,以及预后较差等特点,严重威胁患者的身体健康及生命安全[7]。据报道,我国创伤性脊髓损伤发病率为65/100 000,患者多伴有神经功能损伤,并且可出现呼吸肌瘫痪、器官功能衰竭等并发症[8],影响患者的生存预后。因此,早期评估脊髓损伤患者预后状况,及时采取合理的治疗措施,可在一定程度上促进患者神经功能恢复,降低患者致残率及病死率。
炎症反应导致的炎症损伤在脊髓损伤病情进展中起重要作用。NLR由中性粒细胞与淋巴细胞计算得出,是反映机体炎症状态及免疫状态的常用指标。在脊髓损伤的情况下,中性粒细胞可聚集、浸润在损伤部位周围,并释放多种炎症因子,使细胞损伤和存活脊髓组织破坏,导致患者神经功能障碍,影响预后。淋巴细胞作为机体免疫系统的重要调节因子,在对病原体防御中起至关重要的作用。而炎症损伤可介导淋巴细胞凋亡和数目减少,增加感染的易感性,进而增加患者死亡的风险[9]。既往有研究报道显示,脊髓损伤可导致脱髓鞘反应,产生的髓鞘碱性蛋白可激活T淋巴细胞,而T淋巴细胞的活化又可加剧脊髓或外周神经的损伤程度[10]。有研究表明,中性粒细胞计数与颅脑损伤患者早期神经功能恶化有关,而淋巴细胞可增强病变部位的炎症反应和损伤程度[11]。ZHAO等[12]报道显示,入院时外周血中高中性粒细胞和低淋巴细胞计数与颅脑损伤患者的不良预后有关,NLR升高是颅脑损伤患者不良预后的独立危险因素,并且对患者临床预后有较高的预测价值。FIB是肝脏合成分泌的多功能糖蛋白,可通过活化的凝血酶转化为纤维蛋白,是调节机体凝血、炎症反应及组织修复功能的一种多效蛋白。FIB可在脊髓损伤后沉积在脊髓中,并通过触发抑制性信号转导通路抑制神经轴突的生长,激活炎症反应[13]。有研究报道显示,FIB水平受机体负反馈机制的调节,当FIB沉积在脊髓损伤部位时,机体负反馈机制使血清FIB水平降低,而下调FIB可抑制纤维蛋白形成或抑制FIB与其受体结合,促进脊髓修复,增强神经元的内在生长能力[14]。而FIB作为一种应激性蛋白,其水平常在应激状态下明显升高。有研究发现,与健康对照组比较,FIB水平在急性脊髓损伤患者血清中明显升高,其血清水平与患者的神经功能损伤密切相关[15]。
本研究发现,创伤性脊柱骨折合并脊髓损伤患者外周血NLR、FIB水平均明显高于对照组,差异均有统计学意义(P<0.05),说明机体在遭受创伤发生骨折或脊髓损伤后短时间内可出现不同程度的应激反应,引起机体内环境平衡紊乱,使患者凝血功能、血流动力学状态异常、炎症因子水平升高[16]。本研究预后不良组患者外周血NLR高于预后良好组,FIB水平低于预后良好组,差异均有统计学意义(P<0.05),提示入院时外周血NLR、FIB水平变化与患者临床预后密切相关,与既往报道一致[12,17]。Pearson相关分析结果显示,NLR与ASIA脊髓损伤分级呈正相关,FIB与ASIA脊髓损伤分级呈负相关,说明入院时NLR、FIB水平变化可在一定程度上反映患者神经功能的损伤程度。多因素Logistic回归分析结果显示,外周血NLR升高、FIB水平降低是创伤性脊柱骨折合并脊髓损伤预后不良的独立危险因素,联合检测NLR、FIB预测其预后不良的ROC曲线下面积为0.883,灵敏度和特异度分别为0.754、0.900,说明入院时联合检测NLR、FIB预测其生存预后的价值更高,从而有助于指导创伤性脊柱骨折合并骨髓损伤患者临床治疗,改善其预后。
综上所述,创伤性脊柱骨折合并脊髓损伤患者外周血NLF、FIB水平升高,其水平变化与其预后不良密切相关,可作为预测创伤性脊柱骨折合并骨髓损伤患者临床预后的重要指标。但是,本研究纳入样本量较少,随访时间较短,研究结果可能存在偏倚,后续将扩大样本量、联合多中心数据进一步研究。

