肝细胞癌患者低血糖发生率和影响因素研究
郑小静,严红虹,甘彬,邱晓婷,丘婕,黄翠娟,陈秀梅
(广东省人民医院 广东省医学科学院,广东 广州 510080)
肝细胞癌伴低血糖症(Hypoglycemia of hepatocellular carcinoma, HHC)是原发性肝癌伴癌综合征的临床表现之一,临床上因肝细胞癌伴低血糖症的发病症状容易被肝癌症状掩盖而被忽略,出现意识障碍时易与肝昏迷混淆, 从而错失最佳治疗时机。文献报道其发生率可高达4%~27%[1]。如何从肝细胞癌的临床特点来预测HHC 的研究极少, 降低肝细胞癌患者低血糖发生率,规避低血糖诱发的心脑等脏器功能损伤,提高生存质量,是亟待解决的重要问题。 本研究旨在探讨肝细胞癌患者低血糖发生情况及相关风险因素, 明确低血糖发生的危险因素,为减少低血糖事件而制定针对性护理措施提供数据支持,具有重要的临床意义。
1 对象及方法
1.1 研究对象 收集2020 年4 月—2021 年6 月诊断为原发性肝细胞癌患者(伴或不伴糖尿病)232 例。根据2019 年美国糖尿病学会 (American Diabetes Association, ADA)糖尿病医学诊疗标准[2]发布的低血糖定义血糖<3.9 mmol/L 为低血糖症。 基于红细胞3~4 个月的生存周期, 通过观察HbA1c 水平可监测患者过去120 d 内血糖情况,被公认为评价血糖控制的金标准之一[3-4],故以入组前3 个月内是否发生低血糖划分为低血糖组和无低血糖组。 纳入标准:(1)经组织学或细胞学确诊为原发性肝细胞癌的患者;(2)预计生存期不少于3 个月;(3) 既往和目前无严重精神障碍(脑器质性精神障碍、精神分裂症,双相障碍、重度抑郁、精神活性物质所致的精神障碍、癔症等)、中枢神经系统疾病、原发性脑肿瘤及脑转移瘤,无意识障碍;(4)患者自愿参与研究,并签署知情同意书。排除标准:(1)经解释后仍不能理解问卷条目者;(2)使用降糖药物引起的低血糖患者。
1.2 研究方法
1.2.1 调查工具及方法 采用研究者自行设计的调查表,通过询问、查阅病历资料和回顾性调查方式收集入组患者: 收集信息包括人口学特征如性别、年龄、文化程度;临床特征如肝性脑病、腹水、腹泻、呕吐、下肢水肿;检验指标如糖化血红蛋白值、前3 个月血糖值、甲胎蛋白、天冬氨酸转氨酶、间接胆红素、血清总胆红素、血清白蛋白浓度、凝血酶原时间、丙氨酸转氨酶;其他相关信息还包括糖尿病史、巴塞罗那分期、Child-Pugh 分级、饮食类型、生长抑素使用情况、体质量下降率。 本研究已获患者知情同意并签署知情同意书,且已通过伦理委员会的批准审查(批件编号:KY-Z-2020-615-02)。
1.2.2 原发性肝细胞癌诊断标准及分期 (1)原发性肝细胞癌[5]:根据原发性肝癌诊疗规范(2019年版)及经病理组织进行鉴别和诊断。 (2)巴塞罗那分期[6]:由科室固定的1 名住院医师根据巴塞罗那临床肝癌分期系统 (Barcelona Clinic Liver Cancer, BCLC)的操作标准进行评估。 0 期(极早期):单个结节<2 cm,肝功能尚好无转移;A 期(早期):单个或2~3 个结节<3 cm,肝功能尚好无转移;B期(中期):多结节,肝功能尚好无转移;C 期(晚期):门静脉或肝外扩散,1~2 处转移;D 期(末期):不可移植的肝癌,肝功能衰竭,3~4 处以上转移。 (3)Child-Pugh 分级[7]:根据《肝功能Child-Pugh 分级标准》进行血清总胆红素、腹水、血清白蛋白、凝血酶原时间和肝性脑病5 个指标的综合评分划分为A(5~6 分)、B(7~9 分)、C(10~15)3 级。
1.3 统计学方法 采用SPSS 25.0 进行数据分析,连续变量采用观察数、标准差、中位数、平均值、中位数、最小值、最大值和四分位数,分类变量采用百分比和频数进行描述。 采用独立样本t 检验或Mann-Whitney U 进行两组间连续变量的差异性检验; 卡方检验或Fisher’s 精确概率法进行两组间计数资料的差异性检验。 采用多因素的Logistic 回归(逐步回归法)进行肝细胞癌低血糖影响因素的筛选和分析,当P<0.05 时可认为差异具有统计学意义。
2 结果
2.1 肝细胞癌低血糖发生情况 本研究入组的232名研究对象中,男性和女性分别为207 例(89.2%)和25 例(10.8%);年龄28~84 岁,中位年龄为56 岁;文化程度为小学、中学和大学的分别有54 例(23.3%)、143 例(61.6%)和35 例(15.1%)。 发生低血糖67 例(28.9%),非低血糖165 例(71.1%)。
2.2 低血糖组和非低血糖组人口学特征分析 2 组性别、年龄因素分布具有均衡性(P>0.05),而2 组间不同文化程度的构成比差异具有统计学意义, 低血糖组中学文化程度的患者比例高于非低血糖组(P<0.05),详见表1。
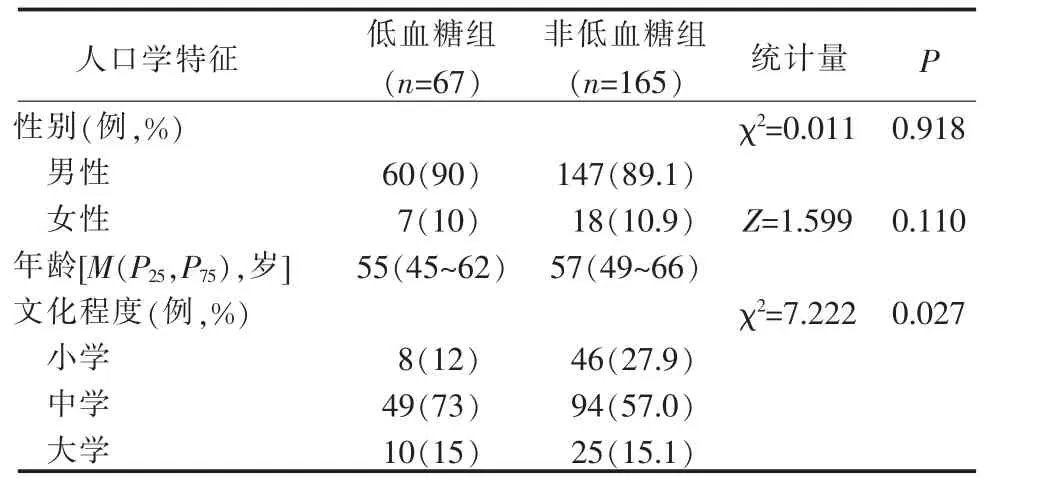
表1 低血糖组和非低血糖组人口学特征比较
2.3 低血糖组和非低血糖组间临床特征分析 2 组间Child-Pugh 分级、腹水发生率、腹泄发生率、下肢水肿发生率及患者饮食情况差异具有统计学意义(P<0.001);而糖尿病史、巴塞罗那分期、肝性脑病、持续呕吐和是否使用生长抑制素的差异无统计学意义(P>0.05),详见表2。
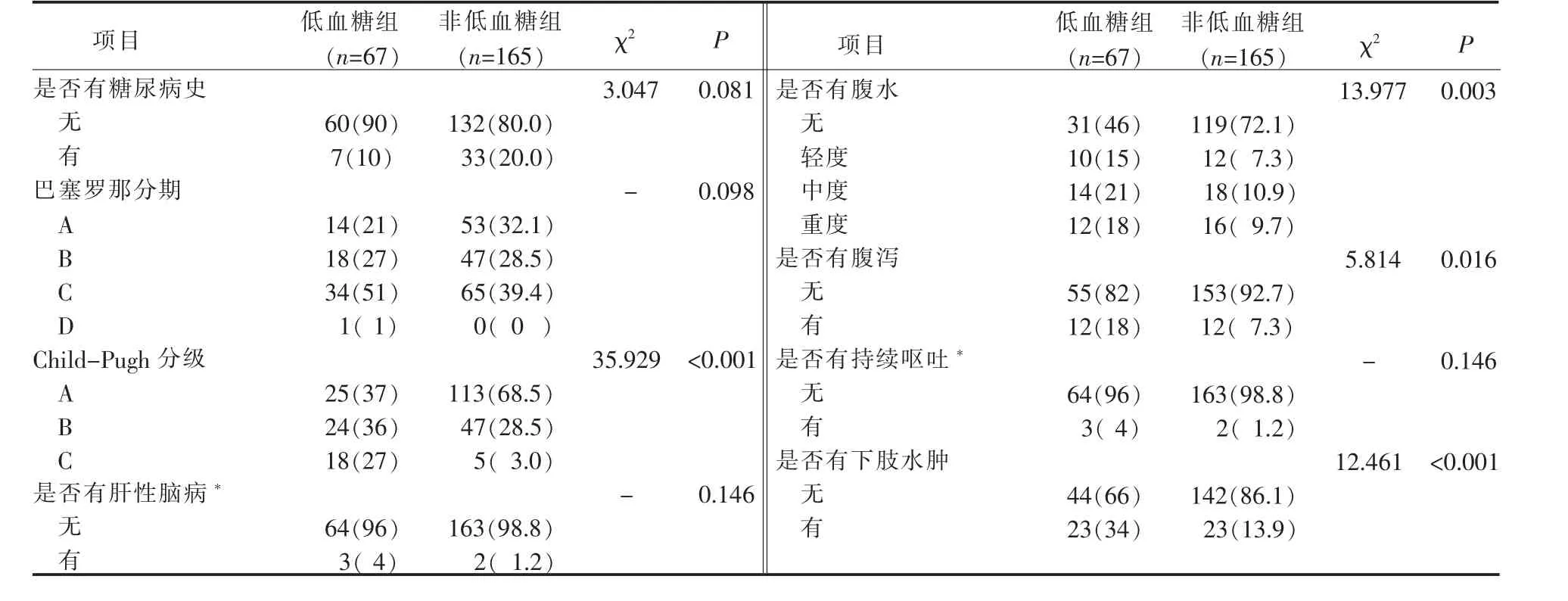
表2 低血糖组和非低血糖组间单因素分析(例,%)
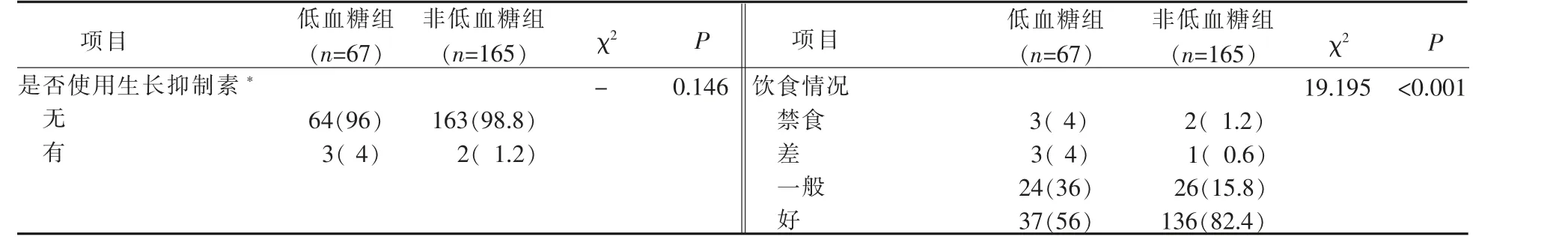
续表2
2.4 低血糖组和非低血糖组间血液学检验指标分析 低血糖组和非低血糖组间的血清白蛋白、 凝血酶原时间、糖化血红蛋白、间接胆红素、血清总胆红素、体质量下降指数、甲胎蛋白和天冬氨酸转氨酶比较差异均具有统计学意义; 而2 组间的血小板和丙氨酸转氨酶的差异均没有统计学意义 (P>0.05),低血糖组的血清总胆红素值、间接胆红素值、凝血酶原时间值、 甲胎蛋白和天冬酸转氨酶值均高于非低血糖组(P<0.001),详见表3。
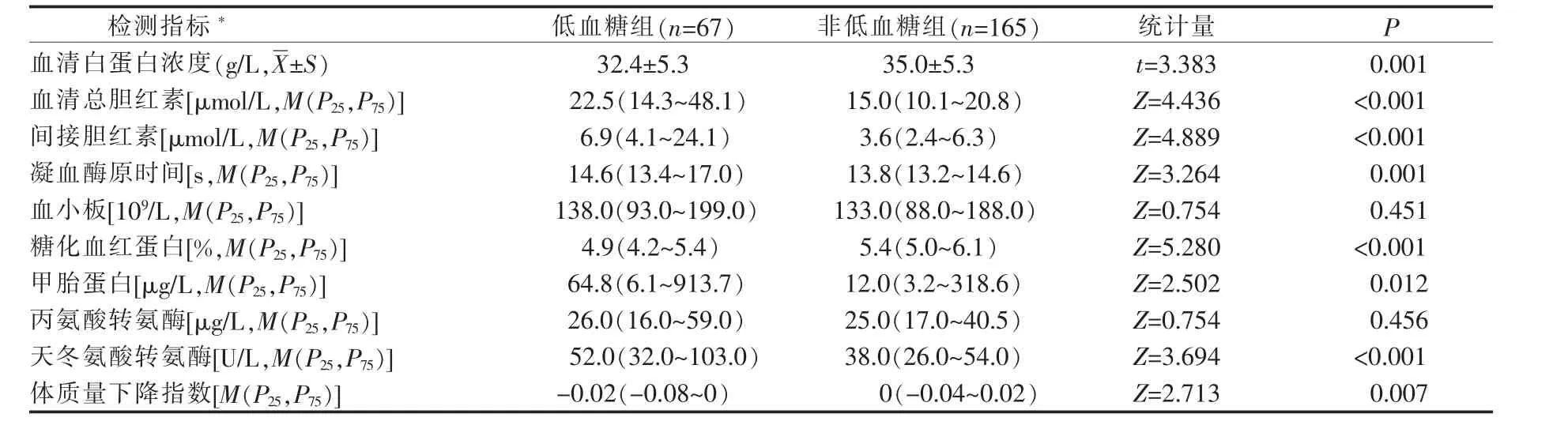
表3 低血糖组和非低血糖组间血液学检测指标的比较
2.5 变量赋值说明 文化程度赋值为小学=1,中学=2, 大学=3;Child-Pugh 分级赋值为A 级=1,B 级=2,C 级=3;是否有腹水赋值为无=0,轻度=1,中度=2,重度=3;是否有下肢水肿赋值为无=0,有=1;饮食情况赋值为禁食或差=1,一般=2,好=3;以甲胎蛋白表达的中位数为界值(高低表达界值为M=20.36),甲胎蛋白低表达=1,甲胎蛋白高表达=2;体质量下降指数、血清白蛋白浓度、血清总胆红素、凝血酶原时间、糖化血红蛋白、甲胎蛋白、天冬氨酸转氨酶、间接胆红素均为连续性变量。
2.6 影响肝细胞癌伴低血糖症的多因素回归分析将以上单因素分析中具有统计学意义的变量纳入多因素Logistic 回归分析, 在检验水平α=0.05 情况下,以肝细胞癌患者是否诊断为低血糖为因变量,以文化程度、Child-Pugh 分级、是否有腹水、是否有下肢水肿、饮食情况、体质量下降指数、白蛋白、血清总胆红素、凝血酶原时间、糖化血红蛋白、甲胎蛋白、天冬酸转氨酶和间接胆红素为自变量进行Logistic 回归分析 (逐步向前法), 回归分析结果显示:Child-Pugh分级C 级(OR=9.050,95%CI 2.911~28.130,P<0.001);糖化血红蛋白(OR=0.504,95%CI 0.325~0.780,P=0.002)是肝细胞癌患者发生低血糖的保护因素。 详见表4。
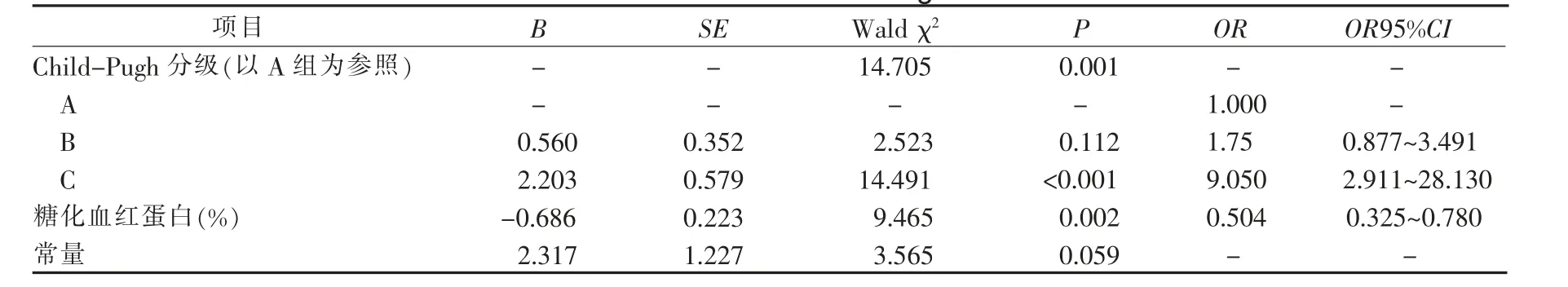
表4 肝癌伴低血糖症影响因素的Logistic 回归分析
3 讨论
3.1 肝细胞癌伴低血糖症的发生率随着肝功能分级越高而提高 本研究显示肝细胞癌患者低血糖发生率为28.9%,其中Child-Pugh 分级A 级为138 例,出现低血糖的患者为25 例(18.11%);B 级为71 例,出现低血糖的患者为24 例(33.80%);C 级为23 例,出现低血糖的患者为18 例(78.26%),与Child-Pugh 分级为A 级的患者相比,C 级(OR=9.050,95%CI 2.911~28.130,P<0.001)患者发生低血糖的OR 增加8.050倍。 随着Child-Pugh 分级越来越高,低血糖发生率也随之提高,与既往研究相符[8-9],提示护理人员需关注肝细胞癌患者的肝功能情况,当肝功能分级越高时应加强患者的血糖管理,研究表明低血糖在夜间发生率为50%以上,易发生于夜间及早晨,因此可根据患者个体情况增加夜间及凌晨血糖监测[10],同时使用生长抑素的禁食患者应警惕低血糖发生,合理安排补液顺序,控制补液速度,与主治医师共同制定“糖-盐-糖”的输液管理模式[10],夜间适当安排葡萄糖输液以减少低血糖事件, 并定时监测血糖。 对潜在的易引发低血糖症的行为给予干预,从患者的生活习惯,饮食情况进行分析,查找引发低血糖的人为因素,改善患者饮食习惯及结构,指导患者分餐制,睡前进食,晚餐中适当提高蛋白及脂肪含量[11],以防范低血糖的发生。
3.2 糖化血红蛋白是肝细胞癌伴低血糖症的保护因素,反映低血糖发生风险 本研究以原发性肝细胞癌患者为研究对象,经单因素及多因素分析显示,糖化血红蛋白值(OR=0.504,95%CI 0.325-0.780,P=0.002)是保护因素,糖化血红蛋白每增加1%,低血糖发生风险减少0.496 倍,提示日常控制血糖水平,维持糖化血红蛋白于正常范围中的高值有利于减少低血糖的发生。 既往研究表明糖化血红蛋白可反映低血糖的发生风险[12],糖化血红蛋白<7%及>9%,低血糖风险随即增加,血糖波动越大,低血糖风险越大[13]。本研究结果与既往研究有所差异,可能由于各个研究纳入的研究人群存在个体差异所致, 有关肝细胞癌患者糖化血红蛋白与低血糖发生风险的关系尚需进一步研究。
3.3 其他因素分析 患者的腹水情况、 饮食情况、体质量下降指数、血清白蛋白、血清总胆红素、凝血酶原时间、 丙氨酸转氨酶和间接胆红素等不是肝细胞癌伴低血糖症的主要影响因素, 单因素分析结果显示, 其与肝细胞癌伴低血糖症之间有一定的相关性(表2、表3),但它们之间的关系比较复杂,仍需进一步研究。
4 结论
本研究结果显示, 肝细胞癌患者的肝功能情况(Child-Pugh 分级), 糖化血红蛋白与肝细胞癌伴低血糖症的发生存在密切关系。因此,临床上在对伴有上述2 种因素的肝细胞癌患者, 需警惕低血糖症的发生,适时对诊疗方案和护理计划进行调整,以减少低血糖事件的发生。

