头颅CT血管成像评估缺血性卒中侧支循环对脑灌注状态的影响
黄 菊,蒋 锐,杜飞舟,李建浩,关 静,杨 娅,陈 娅,李 果
(中国人民解放军西部战区总医院放射诊断科,四川 成都 610083)
缺血性卒中的发生主要为脑血管的狭窄或闭塞,但对神经系统损伤的影响可受多种因素影响,如患者身体状态、脑缺血程度等,但侧支循环是影响神经功能的最为重要的因素[1,2]。目前认为,即便是脑血管主干闭塞,若侧支循环及时开放仅可表现为基底节区梗死或腔隙性梗死,若侧支循环建立不良则有可能表现为大面积脑梗死,出现严重的并发症甚至死亡[3,4]。数字减影血管造影(DSA)能允许医师较为直观的观察病灶情况及侧支循环,但该检查方式对局部血流灌注等情况观察价值有限,临床应用受限。CT血管成像(CTA)可采用平扫及增强方式进行脑血管部位的扫描以供医师观察,现有的图像后处理技术显著提升图像质量,也可允许医师在三维条件下进行病灶血管的观察,脑CT灌注成像也能在脑卒中早期评估脑灌注状态,对于评估脑组织存活情况有较好的应用价值[5]。本研究采用CTA方法开展对侧支循环建立情况的评估及脑灌注状态的评价,并分析两者的关系。
1 资料与方法
1.1 一般资料2018年2月至2021年5月我院收治的130例缺血性卒中患者,纳入标准:年龄18~80岁,男女不限;符合缺血性脑卒中诊断标准[6];CTA检查时间为入院后,且CTA影像学资料清楚完整可供分析。排除标准:有检查禁忌证者;有较为严重的代谢性疾病。研究相关资料采集及研究内容获得患者或家属同意。研究通过医院伦理委员会审核。
1.2 方法检查方法:SOMATOM Definition CT机;先进行平扫,明确是否有脑部出血或脑部肿瘤,随后进行CT灌注成像,扫描层面为基底节层面。图像处理:①灌注图像处理:将灌注图像传输至工作站,获取脑血流量(CBF)、脑血容量(CBV)、峰值时间(TTP)、平均通过时间(MTT)的彩色灌注图像,计算CBF、CBV、TTP、MTT的均值,计算患侧及健侧CBF、CBV、TTP、MTT比值(rCBF、rCBV、rTTP、rMTT)。②CT图像处理:采用4D-Vascula获取4D-CTA图像及原始图像,对4D-CTA图像进行任意平面的重建。采用ASITN/SIR循环评分[7]对软脑膜血管进行评估,评分为0~4分,将0~2分定义为侧支循环不良,3~4分定义为侧支循环良好。
1.3 统计学方法应用SPSS 20.0统计学软件分析数据。计量资料以均数±标准差描述,组间比较采用t检验;采用受试者特征工作曲线及曲线下面积(AUC)分析脑灌注参数评估侧支循环的价值。P<0.05为差异有统计学意义。
2 结果
2.1 缺血性卒中患者侧支循环情况分析所有受试者均获得可供分析的4D-CTA图像,28例平扫未发现明显异常,102例患者可见明显病灶;进行头颈部多时相CTA成像,130例患者均可观察存在一侧脑血管狭窄甚至闭塞;58例侧支循环建立不良,其余良好。其中评分为1分20例,2分38例,3分48例,4分24例。
2.2 缺血性卒中患者典型病例分析患者,男,70岁;平扫及增强扫描图像(图1a~d)显示脑部点片状稍低密度影,左侧稍明显,考虑脑缺血、梗塞在可能;头颅CTA(图1e)显示左侧大脑中动脉M2段及以远分支未见显影,仅见数支侧枝小血管显影,提示M1-2分界区闭塞可能;右侧大脑前动脉A1段管壁毛糙、管腔稍狭窄;双侧颈内动脉C4~7段粥样硬化改变,管壁不光整管腔局部稍狭窄;脑灌注成像(图1f)显示左侧额顶颞叶大片扇形稍低灌注区,TTP、MTT示灌注时间延长,考虑急性梗塞灶可能。

图1 典型病例影像学图像 a:CT平扫;b:增强后血管减影;c:增强后动脉期;d:增强后静脉期;e:三维重建图;f:脑灌注成像图
2.3 不同侧支循环建立情况患者病灶侧与健侧脑灌注参数比较良好组病灶侧CBF低于健侧,MTT、TTP高于健侧(P<0.05),病灶侧及健侧CBV比较差异无统计学意义(P>0.05);不良组病灶侧CBV、CBF低于健侧,MTT及TTP高于健侧(P<0.05)。见表1。

表1 不同侧支循环建立情况患者病灶侧与健侧脑灌注参数比较
2.4 不同侧支循环建立情况患者脑灌注参数比较
侧支循环不良组rCBV、rCBF显著低于侧支循环良好组,rTTP高于侧支循环良好,差异有统计学意义(P<0.05)。见表2。
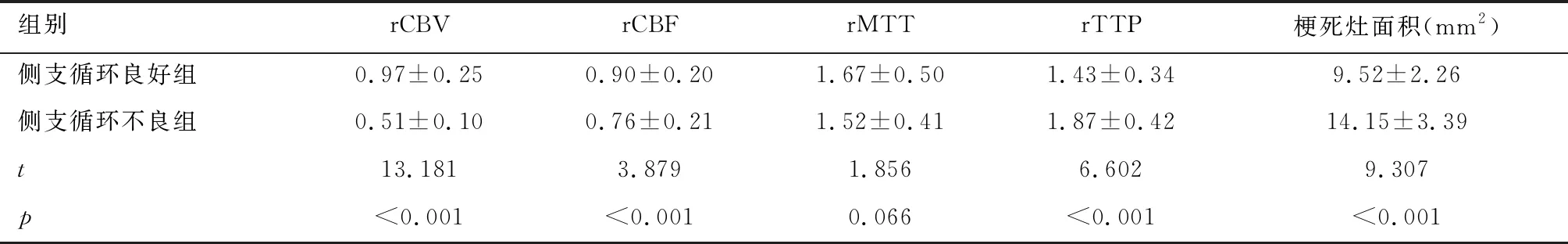
表2 不同侧支循环建立患者脑灌注参数比较
2.5 脑灌注参数对侧支循环建立的评估价值分析
rCBV、rCBF、rTTP评估侧支循环建立的AUC为0.677、0.615、0.790。见表3、图2。

表3 脑灌注参数对侧支循环建立的评估价值分析
3 讨论
研究表明,脑梗死面积、大小与狭窄程度不一定呈现正相关关系,相同部位、相同狭窄程度的患者可能有明显不同的预后及神经功能,其原因为脑血管自身调节能力及侧支循环开放情况在其中发挥重要作用[8]。在血管狭窄或堵塞后,各级侧支循环可随之开放或建立并以此改善脑组织缺血状态从而避免严重脑损伤的发生,评估脑缺血后这一变化可为病情评估及临床诊疗提供参考。头颅CTA有快速成像、无创等优点,对于有基础疾病或身体较弱的患者也能较好的进行检查,对患者机体无明显创伤。当前已由单一的形态学诊断逐渐发展为形态学及功能影像学相结合的技术,不仅可为脑血管闭塞情况的评估提供有效信息,也可明确缺血后脑灌注情况,为明确局部脑损伤程度提供更多功能上的信息[9]。本研究结果显示,所有患者在CTA下均可寻找到责任病灶,可较好观察局部血管栓塞或堵塞状态,明确血管狭窄的程度,且明确侧支循环情况,证实了CTA在脑梗死中的临床应用效果,可在第一时间明确是否存在侧支建立。
既往研究表明,脑血管闭塞后良好的侧支循环形成与较小的梗死核心、较大的缺血半暗带形成相关,脑缺血发生以后侧支形成可保证脑血管增加局部灌注,拯救更多的缺血地区,降低神经功能的损失,因此该现象也可能预示着远期更好的预后[10]。本研究结果显示所有患者CBF、CBV明显降低,TTP的延长,这些指标可一定程度反映脑局部缺血时的脑灌注情况。局部脑血流正常或减低时,脑血管通过多种途径增加局部灌注以保证局部血流量的稳定,当脑灌注压持续降低超出两种代偿方式的代偿能力范围,则CBF可出现明显降低,血管狭窄持续存在,该供血区域流速降低,排空时间也会出现延迟,因此在脑灌注图像上即可表现出CBF、CBV明显降低及TTP延长[11]。另外,本研究结果显示与良好组比较,不良组rCBV、rCBF低,rTTP高,提示三者可一定程度评估侧支循环情况,ROC曲线分析也提示三者评估侧支循环情况的曲线下面积大于0.6,其中rTTP曲线下面积高达0.790。既往针对血管狭窄侧支循环脑灌注参数的研究结论存在一定差异:张铭思等[12]开展的一项研究证实侧支良好患者多表现为rCBV、rMTT较高,而rTTP、rCBF较低;陈聚惠等[13]研究证实,与不良者相比,良好组rCBV、rCBF低,而rMTT未见明显差别,本研究与之相似,与张铭思等研究不一致的原因可能与患者来源不同,且检查所使用的设备有差异有关,未来仍有待进一步探讨。

