腹腔镜完全腹膜外疝修补术治疗老年单侧腹股沟斜疝患者的临床研究
马丙全
河南杞县人民医院普外科 杞县 475200
腹股沟疝分为斜疝和直疝两类,其中斜疝占腹股沟疝的85%~95%;多由于腹腔压力增高、腹壁强度下降导致,若未及时干预,疝块可逐渐增大,不但可加重腹壁的损伤而影响患者的生活质量,而且发生嵌顿或较窄时可危及患者的生命,故对符合手术指征的患者应及早进行手术治疗[1]。本研究通过对94例行手术治疗的老年单侧腹股沟斜疝患者的临床资料进行分析,以探讨腹腔镜完全腹膜外疝修补术(totally extraperitoneal,TEP)的效果。
1 资料与方法
1.1一般资料回顾性分析2019-01—2022-01我院普外科行手术治疗的94例老年单侧腹股沟斜疝患者的临床资料。纳入标准:(1)患者的病史、临床症状和体征、超声检查结果均符合腹股沟斜疝的诊断标准,以及本研究中相关的手术适应证[2]。(2)均为男性单侧腹股沟斜疝,年龄60~74岁。排除标准:(1)难复性疝、嵌顿性疝,以及有患侧腹股沟区手术史者。(2)严重血液系统疾病、脏器功能障碍、前列腺增生,以及慢阻肺病情未有效控制的患者。根据不同手术方式分为疝环充填式无张力疝修补术组(Rutkow组)和TEP组,每组47例。2组患者的基线资料差异无统计学意义(P>0.05),见表1。患者知情并签署同意书。

表1 2组患者的基线资料比较
1.2方法Rutkow组[3]:硬膜外麻醉,常规消毒、铺巾,于耻骨结节至内环口连线处做4~5 cm左右切口,逐层切开皮肤、皮下组织、腹外斜肌腱膜。显露腹内斜肌下缘、腹股沟韧带、联合腱。切开睾肌,游离精索,寻找到疝囊。疝囊较小者完整剥离至内环口(疝囊较大者游离后横断,远端旷置,近端结扎后剥离至内环口)。将疝囊回纳入腹腔,经内环口填塞锥形网塞,底边与腹横筋膜缝合固定。精索后方放置平片并妥善固定。缝闭腹外斜肌腱膜,重建皮下环,缝合切口,包扎后以沙袋压迫24 h。TEP组[4]:全麻,取头高足低位。脐下缘做1.5 cm切口,依次切开皮肤、皮下脂肪组织、腹直肌前鞘。侧方分离腹直肌,钝性分离腹膜前间隙。脐切口处置入10 mmTrocar和腹腔镜,缝闭腹直肌前鞘切口,建立CO2间隙,维持气压12 mmHg。腔镜下在脐与耻骨联合连线中上1/3放置一枚5 mmTrocar,分离到耻骨结节;在中下1/3放置一枚5 mmTrocar于腹膜前间隙。依次在Retzius和Bogros间隙分离出腹股沟区的疝囊、精索、输精管、血管、韧带等重要解剖标志。充分游离精索,显露输精管。由疝囊颈部开始钝性向底部将疝囊完全游离。(疝囊较大者,疝囊颈部结扎后横断,远端止血后旷置)。在精索后方平铺15 cm×10 cm补片,并将疝囊放置在补片后方。释放出间隙内的CO2,退出腔镜及器械,缝闭切口。
1.3观察指标(1)术中情况和术后临床指标:手术用时、术中出血量,以及术后第1天视觉模拟评分法(VAS)评分、并发症发生率和住院时间。VAS评分的分值为0~10分,得分越高表明疼痛越剧烈[5]。(2)术前、术后第3 天在空腹状态下,采集患者2 mL外周静脉血,以2 500 r/min速度离心15 min,取血清检测炎症应激指标水平:采用酶联免疫吸附法测定白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α);采用五分类血细胞仪测定中性粒细胞百分比(N%)。均参照北京义翘神州科技股份有限公司试剂盒说明书操作。

2 结果
2.1术中情况和术后临床指标TEP组的手术用时、术中出血量均少于(短)Rutkow组,术后第1 天的VAS评分和手术并发症发生率低于Rutkow组,住院时间短于Rutkow组。以上差异均有统计学意义(P<0.05)。见表2。

表2 2组患者的术中情况和术后临床指标比较
2.2炎症应激指标水平术前2组患者的炎症应激指标水平差异无统计学意义(P>0.05)。术后第3 天2组患者的炎症应激指标水平均较术前升高,其中TEP组患者的炎症应激指标水平均显著低于Rutkow组,差异均有统计学意义(P<0.05)。见表3。
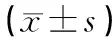
表3 2组患者手术前后的炎症应激指标水平比较
3 讨论
腹股沟斜疝是最常见的腹外疝和腹股沟疝,其致病因素主要与腹部压力提高、腹壁强度下降相关,因此多见于腹肌薄弱并存在良性前列腺增生、慢肺阻,以及便秘的老年患者。发病后若未予以及时治疗,随着病情进展,疝块逐渐增大,患者久站、行走、咳嗽或劳动时可伴有疼痛及坠胀感,严重影响其日常生活和工作;加之斜疝又易发生嵌顿或绞窄而威胁患者的生命。故除少数有禁忌证的患者外,均应早期采取手术对腹壁薄弱或缺损处进行修补。无张力疝修补术是利于人工高分子材料补片进行修补,因具有术后疼痛轻、恢复快、复发率低等优点已取代传统疝修补术而成为临床广泛应用的一种术式[6]。有研究结果显示,无张力疝修补术仍需通过腹股沟区较大的切口打开腹股沟管进行手术,术中需要切开精索寻找和处理疝囊,而且补片需缝合固定在周围组织上,故有血管、神经损伤,以及切口感染、局部疼痛不适等并发症和复发的风险[7]。
随着腹腔镜技术和微创外科理念的发展,以及疝外科医师经验的积累和成熟,腹腔镜疝修补术的效果已得到临床认可。通过腹腔镜的放大作用,可提高术野清晰度、手术的精准度和安全性,游离疝囊时有助于避免周围血管、神经损伤[8]。目前腹腔镜疝修补术的术式主要有经腹腹膜前疝修补术(transabdominal preperitoneal,TAPP)和TEP。其中TEP手术的主要优势有:(1)于腹膜外进行手术操作,对腹腔的干扰轻,术后患者能够尽早下床活动,故可有效避免发生腹腔内粘连和腹腔污染,安全性高,有助于缩短患者的康复进程[9-10]。(2)术中无需解剖腹股沟管,对髂腹下神经、生殖股神经的影响较小;且补片放置的位置深,可减轻患者术后的局部不适感及异物感[11-12]。(3)机体的炎症应激反应是手术创伤的重要体现[13-14]。与Rutkow手术比较,TEP手术视野清晰,操作便捷,可有效防止邻近组织损伤,减轻机体炎症应激反应,而加快患者术后的康复进程。
选取近年来我院收治的老年单侧腹股沟斜疝患者,通过对其临床资料进行分析,结果显示,TEP组的手术用时、术中出血量均少(短)于Rutkow组,术后第1 天的VAS评分和手术并发症发生率低于Rutkow组,住院时间短于Rutkow组。以上差异均有统计学意义。术后第3 天2组患者的炎症应激指标水平均较术前升高,其中TEP组患者的炎症应激指标水平均显著低于Rutkow组,差异均有统计学意义,与赵洁等[11]的研究结果大致相仿。充分说明了TEP的效果及安全性。
综上所述,腹腔镜完全腹膜外疝修补术治疗老年单侧腹股沟斜疝患者,可缩短住院时间,减轻术后疼痛程度,降低手术并发症发生率,且对机体炎症应激指标水平的影响较小。

