说话瓣膜佩戴护理对行机械通气重症患者咳嗽能力、吞咽功能的影响
聂婷, 唐群, 黄丽霞
(南华大学附属第二医院 重症监护室,湖南 衡阳,421001)
危重症患者通常因基础疾病复发、外伤、手术后延续治疗等需要建立人工气道呼吸及机械通气,从而保护其器官功能[1]。但因长期卧床、出现严重应激反应等,导致患者营养不良,且出现机体代谢紊乱,影响治疗效果及预后。临床通常选择常规护理进行干预,包括抗感染、雾化吸入等治疗措施,但由于患者的呼吸道存在大量分泌物,导致其容易发生肺炎、肺损伤等并发症,严重影响其机体功能的恢复[2]。说话瓣膜是一种单向通气阀装置,能够在气管套管口的位置进行良好的衔接,患者在吸气时呼吸瓣膜可以自动打开,使气流从瓣膜的开口处进入气道,呼气时瓣膜可以自动关闭,使气流从声带处呼出,佩戴说话瓣膜的方式在一定程度上能够帮助患者改善说话能力和吞咽功能,从而达到较好的治疗效果[3]。本研究回顾性分析行机械通气的重症患者的临床资料,探究说话瓣膜佩戴护理的干预效果。
1 资料与方法
1.1 一般资料
回顾性分析2020年6月至2021年6月南华大学附属第二医院收治的80例行机械通气重症患者的临床资料,并经本院医学伦理委员会批准。纳入标准:① 行机械通气治疗;② 急性生理和慢性健康状况评分(APACHE Ⅱ)[4]≥16分;③ 机械通气时间>48 h,在重症监护室(ICU)接受治疗的时间>24 h。排除标准:① 发生严重肺部感染;② 资料不完整;③ 有免疫系统疾病;④ 治疗期间有死亡风险。将所纳入的患者根据不同的干预方式分为观察组、对照组,每组40例。2组间性别、年龄、APACHE Ⅱ评分等资料均无统计学差异(P均>0.05),表明2组具有可比性,见表1。
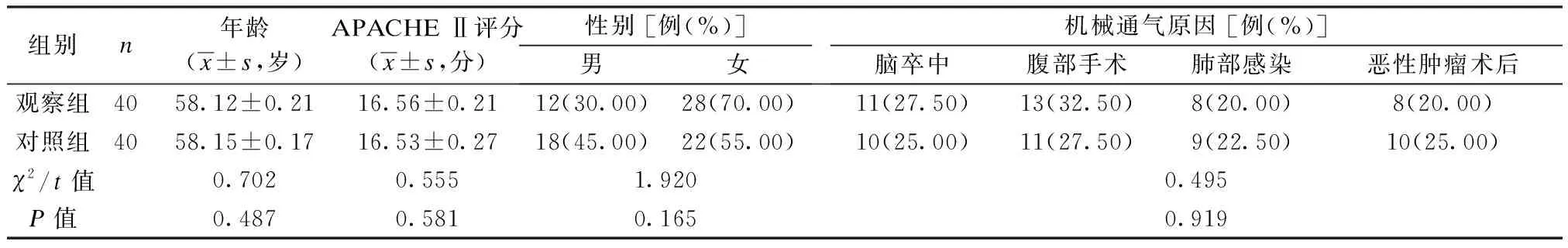
表1 2组基线资料比较
1.2 方法
对照组采用呼吸功能训练干预,为期2周。监测患者的生命体征、通气状态及心理变化情况。① 呼吸肌训练:医护人员协助患者取平卧位,同时将枕头垫于其腘窝处,使其机体放松,并通过鼻腔缓慢深呼吸、屏气,然后通过口腔缓慢向外呼气。吸气时患者的腹部要向外凸,呼气时腹部要向内凹。② 咳嗽排痰训练:将患者调整至半卧位,帮助其进行腹式呼吸,吸足气体后屏气3 s,然后快速大口地呼气,重复数次,待痰液在咽喉处积聚时,深吸气后将其咳出,指导患者在吸气咳嗽时用力收缩腹部。重复以上动作20次,每天训练2遍。
观察组在对照组的基础上予以说话瓣膜佩戴护理干预,为期2周。① 佩戴说话瓣膜之前,清理患者的呼吸道分泌物,若痰液较多,则使用吸痰机清除其气管内的分泌物,确保患者呼吸道通畅。同时监测患者的脉搏、呼吸等,询问其主观感受,注意患者在佩戴说话瓣膜初期的生命体征变化,并记录其耐受能力。② 用无菌纱布遮盖气管的套口处,检测患者的发声情况是否正常。③ 在佩戴说话瓣膜之前,向患者确认是否有禁忌证,呼吸道是否存在分泌物,确保气囊已经放气。④ 说话瓣膜佩戴前及试戴时,记录患者的反应情况,并监测其体征,特别是在试戴说话瓣膜的前30 min,观察患者的上述指标,并记录其耐受时间及耐受度。⑤ 患者的首次试戴时间需<30 min,待其适应后,逐渐延长佩戴时间,评估患者在每次佩戴瓣膜时出现的问题,并给予个性化的解决方案。
1.3 观察指标
① 于干预前、干预2周后,使用半定量咳嗽强度评分[5]对患者的咳嗽能力进行评价。l min内咳嗽1~2次,通过气管插管能够听见气体的声音,但听不见咳嗽的声音为轻度;l min内咳嗽3~4次,能够听见明显的咳嗽声音为中度;l min内咳嗽5次或以上,连续多次咳嗽为重度。② 于干预前、干预2周后,使用标准吞咽功能量表(SSA)[6]评价患者的吞咽功能。a. 临床检查,包括意识、咳嗽等,总分为8~23分;b. 让患者吞咽3次5 mL的水,观察有无喉运动等情况,总分为5~11分;c. 如上述无异常,让患者吞咽60 mL的水,观察吞咽需要的时间等,总分为5~12分。分值越高表示患者的吞咽功能越差。③ 于干预前、干预2周后,抽取患者的桡动脉血2 mL,检测动脉血二氧化碳分压(PaCO2)、动脉血氧分压(PaO2)、血氧饱和度(SaO2)。④ 干预期间,统计患者呼吸机肺炎、呼吸机肺损伤、肺不张的发生情况。
1.4 统计学方法

2 结果
2.1 2组咳嗽能力比较
干预前,对比2组咳嗽能力无统计学差异(P>0.05)。干预2周后,观察组的咳嗽能力优于对照组(P<0.05),见表2。

表2 2组咳嗽能力比较 [例(%)]
2.2 2组吞咽功能比较
干预前,对比2组间SSA各项评分均无统计学差异(P均>0.05)。干预2周后,2组的SSA各项评分均低于干预前(P均<0.05),且观察组的SSA各项评分均低于对照组(P均<0.05),见表3。
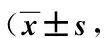
表3 2组SSA评分比较分)
2.3 2组动脉血气分析指标比较
干预前,对比2组的PaO2、PaCO2、SaO2水平均无统计学差异(P均>0.05)。干预2周后,2组患者的PaO2、SaO2水平均高于干预前,PaCO2水平均低于干预前(P均<0.05);观察组的PaO2、SaO2水平均高于对照组,PaCO2水平低于对照组(P均<0.05),见表4。

表4 2组动脉血气分析指标比较
2.4 2组不良事件发生情况比较
观察组中,发生1例呼吸机肺炎,1例呼吸机肺损伤;对照组中,发生8例呼吸机肺炎,9例呼吸机肺损伤,6例肺不张。观察组的不良事件总发生率为5.00%(2/40),低于对照组的57.50%(23/40),2组间比较有明显的统计学差异(χ2=25.658,P<0.001)。
3 讨论
行机械通气的ICU住院患者病情重、排痰能力弱,痰液易积聚在呼吸道,如不及时清理可威胁患者的生命。因此,积极改善危重症患者的咳嗽能力及吞咽功能,有助于改善其预后,促进其康复[7]。常规干预依赖频繁的吸痰技术以维持患者呼吸道通畅,无法彻底清除堆积在呼吸道中的分泌物,进而影响机体恢复。
说话瓣膜能够帮助气管切开的患者发声,通过形成闭合的上呼吸道系统,增加声门下气压,恢复吞咽功能,而声门下气压的存在,可刺激声带发生闭合反射,在改善患者言语功能的基础上进一步保护了气道。本研究结果显示,干预2周后,观察组的咳嗽能力优于对照组(P<0.05),SSA各项评分均低于对照组(P均<0.05),动脉血气分析各指标优于对照组(P均<0.05),与崔林娜等[8]的研究结果相似,说明将说话瓣膜佩戴护理方案应用于重症机械患者,能够促进患者咳嗽能力的恢复,改善其呼吸功能及吞咽功能。可能的原因是,佩戴说话瓣膜使患者的上呼吸道系统形成闭合的呼气通路,利用生物流体学原理逐步恢复声门下气压,通过促进声门下感受器功能的恢复,提高患者对食物、气流等的敏感度,重建声门的闭合反射及气道的咳嗽反射。佩戴说话瓣膜后,通过按压机体环状软骨下缘,指导患者进行刺激性咳嗽与咳痰,可逐步恢复其自主咳嗽能力。而通过对说话瓣膜的护理,能够增加残气量,进而改善患者的通气、换气功能,并改善呼吸功能。通过重建声门关闭反射和咳嗽反射起到保护气道、重塑咽腔内压力的目的,进而改善了吞咽功能。本研究中,就不良事件发生情况而言,观察组的发生率较低(P<0.05)。可能的原因是,说话瓣膜佩戴护理能够重塑声门下气压,使咽喉部的黏膜感受器能够感受到上呼吸道所产生的气流刺激,改善咽喉部的感觉以及对食物和液体的感知能力[9]。患者佩戴说话瓣膜后,气流进出于上呼吸道,能够加强上呼吸道对于气体的感受力,使其充分感知到分泌物的存在,因此,患者在佩戴说话瓣膜后会出现咳嗽、清嗓等反应,从而进一步减少误吸的可能,降低因分泌物增多而导致的肺部感染。另外,佩戴说话瓣膜后恢复了生理性的呼气末正压,避免了肺泡的早期闭合,改善了通气和氧合,提高了喉部清除异物的能力。
综上所述,实施说话瓣膜佩戴护理方案能够提高行机械通气重症患者的呼吸功能,减少不良事件的发生,改善患者的咳嗽能力及吞咽功能。

