红光闪烁治疗仪结合红色视力表远距离视功能训练对近视性弱视患儿屈光度及视力的影响
潘玉,梁艳,王冰
1.淄博市妇幼保健院儿童眼科,山东淄博 255000;2.烟台毓璜顶医院儿童眼科,山东烟台 264000;3.烟台山医院儿童眼科,山东烟台 264000
患儿在童年时期由于不良的用眼习惯造成斜视,导致患儿视物不清,无法得到视觉刺激,两眼的使用无法平衡,一只眼成为使用的主眼,临床上称之为近视性弱视[1-3]。数据显示,全世界有1%~5%的人口都是弱视患儿,其中我国有2%~4%的人口患有弱视,在我国青少年及儿童群体中1%~2%的儿童都存在弱视问题。如果放任弱视在患儿视力发育阶段继续发展,患儿会终生携带视力问题,对未来的发展、学习、日常生活等产生严重的影响[4-6]。传统常规遮盖疗法、压抑疗法及药物治疗都无法进行根本治疗,达不到良好的效果。在漫长的临床治疗与科学研究中,医疗工作者发现红光闪烁治疗仪可以对晶状体、瞳孔等进行调节,通过红色远距离视力表对患儿进行视力训练,有效缓解睫状肌痉挛,弥补近距离视力表容易加重近视的缺陷[7]。基于此,研究小组研究红光闪烁治疗仪与红色视力表远距离进行视功能训练两者相结合的治疗方法,对淄博市妇幼保健院2020年11月—2021年10月内收治的108名近视性患儿进行治疗,旨在使患儿的视力恢复正常状态,现报道如下。
1 资料与方法
1.1 一般资料
将本院收治的108例近视性弱视儿童(177只眼)作为研究对象,在科研专家的指导下由本院研究小组将其等分为常规组与科研组,每组54例。科研组中男女患儿比例为28:26;年龄2~11岁,平均(6.54±2.05)岁。常规组中男女患儿比例为29:25;年龄3~12岁,平均(6.61±2.01)岁。将患儿近视程度划分为3个等级:轻度(≤300度)、中度(301~600度)、重度(>600度)。其中科研组54例患儿83只眼中包含重度近视14只眼,重度近视35只眼,轻度近视34只眼。常规组54例患儿94只眼中包含重度近视20只眼,重度近视38只眼,轻度近视36只眼。将患儿弱视程度划分为3个等级:轻度(视力0.8~0.6)、中度(视力0.5~0.2)、重度(视力<0.2)。其中科研组54例患儿83只眼中包含重度弱视15只,重度弱视32只,轻度弱视36只;常规组54例患儿94只眼中包含重度弱视25只,重度弱视36只,轻度弱视33只。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审核同意,患儿家属已签署知情同意书。
1.2 纳入与排除标准
纳入标准:症状符合2018版的《弱视诊治指南》[8]与《近视诊治指南》[9];年龄3~12岁;两只眼视力差距>100度;可以配合医生工作。
排除标准:有眼部器质性疾病的患儿;有眼部手术史的患儿;对本研究不认可,拒绝配合的患儿。
1.3 方法
对所有患儿进行双眼视力、眼位、屈光度等检查。在检查前<7周岁的患儿需要使用阿托品滴眼液(国药准字H41025475,规格:10 g/L)进行散瞳,3次/d,连续3滴/次,≥7周岁患儿使用复方托吡卡氨滴眼液(国药准字J20180051,规格:10 mL)进行散瞳,滴4次,中间间隔5 min,每日早晚各1次。等到睫状肌达到标准麻痹效果后,检测患儿眼球屈光状态。
常规组患儿采用短小覆盖及近距离视功能训练,具体方法如下。
①短小遮盖法:遮盖单眼弱视患儿健康的眼睛;两只眼弱视程度相等或相近的患儿,对其两只眼进行等日间隔交替遮盖;两只眼弱视程度较大的患儿,对视力较差的眼睛进行训练,待两只眼视力水平相当后,再进行等间隔交替遮盖,2~4 h/d。
②近距离视功能训练:分析患儿具体情况,对年龄、智力、喜好及受教育程度进行有针对性的训练,如穿针、缝纫、绘画等,具体方案根据患儿的接受程度制订,如更换针孔较小的针等。由于需要长期进行训练,所以要变换训练方案保证患儿兴趣,2次/d,在30 min/次,持续1年。
科研组患儿在常规组患儿基础上进行红光闪烁治疗仪及红色视力表远距离视功能训练。具体方法如下。
①红光闪烁治疗仪治疗:采用红光调治闪烁弱视治疗仪,将模式调到红光闪烁+光刷+光栅+描图,40~50次/min,光谱波长为红光610~710 nm,绿光530~570 nm。在对患眼进行治疗时,对另一只眼进行遮罩,配镜者需佩戴眼镜进行治疗;中、重度弱视患儿使用单频档,轻度弱视患儿使用调频档。双眼弱视差距较大的患儿首先对较为严重的一只眼进行治疗,当两眼视力达到相近时,再同时治疗双眼,提高双眼的同步率。治疗≥10 min/次,根据病情的不同,每个患儿进行1~2次/d,3~4次/周,频率不等的治疗,为期1年。
②红色视力表远距离视功能训练:使用字母为“E”,发出波长620~640 nm红光的视力等,矫正视力<0.1的患儿,在佩戴眼镜后进行视力训练,以5 m为最远距离,依次推近,直到患儿能够认清标准视力的“E”字;视力>0.1的患儿,开始训练时距视力表5 m,根据患儿视力的恢复程度,逐渐缩短距离,使患儿识别更小的“E”字,直到患儿视力完全恢复。等患儿视力基本恢复正常后,家长随机检查视力表上的任何“E”字,患儿需要在5 min内说出答案,15 min/d。
患儿随访:嘱患儿每月1号进行眼轴复查,每个季度或半年进行散瞳验光检查,持续对患儿进行1年随访,包括电话随访、门诊复查、上门随访等,记录患儿病情变化。
1.4 观察指标
①临床疗效。显效:患儿两眼的视力均恢复到≥0.9,眼睛屈光度有很大程度改善,半年内没有反复发作情况;有效:视力相较于治疗前提高≥2行,眼睛屈光度呈改善趋势,半年内没有反复发作现象;无效:患儿视力没有改善,眼睛屈光度没有改善,1年内反复发作。总有效率=显效率+有效率。
②屈光动态变化。使用专业仪器对患儿治疗前治疗后的屈光度进行测定,对患儿眼睛的球径等数值进行测定,年平均屈光度变化值=(治疗结束值-治疗初始值)/治疗时间。
③记录两组患儿未治疗时、治疗6个月、治疗1年时的最佳矫正视力(best corrected visual acuity,BCVA)。
④记录两组患儿在治疗结束1年内弱视复发情况。
1.5 统计方法
使用SPSS 21.0统计学软件分析数据,符合正态分布的计量资料用(±s)表示,比较采用t检验;计数资料采用频数或率(%)表示,比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿临床疗效比较
科研组患儿总有效率高于常规组患儿,差异有统计学意义(P<0.05)。见表1。
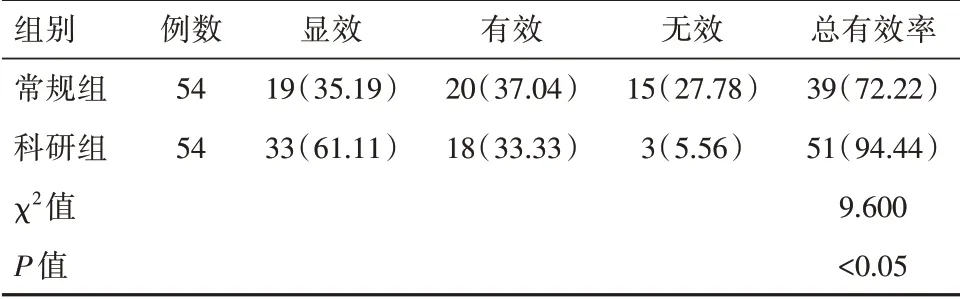
表1两组患儿临床有效率对比[n(%)]Table 1 Comparison of clinical efficacy between two groups of children[n(%)]
2.2 两组患儿治疗前后的眼球屈光变化比较
治疗后,两组患儿眼球屈光度都有所上升,但科研组患儿眼球屈光度上升趋势较常规组上升较缓,差异有统计学意义(P<0.05)。见表2。
表2两组患儿治疗前后的眼球屈光值对比[(±s),D]Table 2 Comparison of eye refraction values before and after treatment in the two groups[(±s),D]
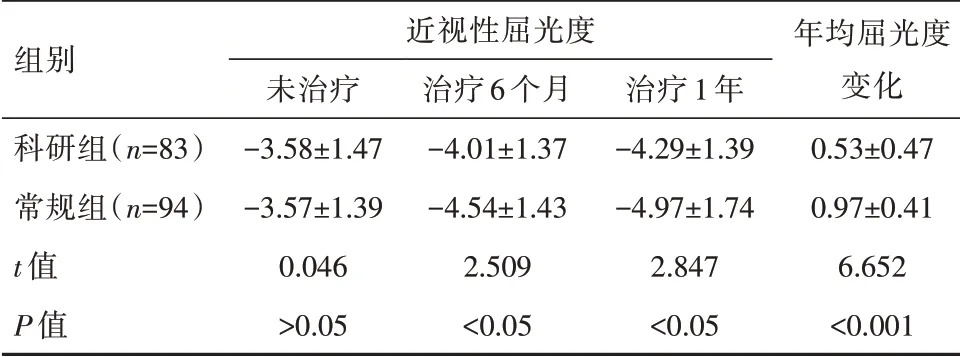
表2两组患儿治疗前后的眼球屈光值对比[(±s),D]Table 2 Comparison of eye refraction values before and after treatment in the two groups[(±s),D]
组别科研组(n=83)常规组(n=94)t值P值近视性屈光度未治疗-3.58±1.47-3.57±1.39 0.046>0.05治疗6个月-4.01±1.37-4.54±1.43 2.509<0.05治疗1年-4.29±1.39-4.97±1.74 2.847<0.05年均屈光度变化0.53±0.47 0.97±0.41 6.652<0.001
2.3 两组患儿治疗前后BCVA变化情况比较
治疗后,两组患儿BCVA都有所下降,但科研组下降幅度相对较大,差异有统计学意义(P<0.05)。见表3。
表3两组患儿治疗前后BCVA变化对比[(±s),LogMAR]Table 3 Comparison of changes in BCVA between the two groups before and after treatment[(±s),LogMAR]

表3两组患儿治疗前后BCVA变化对比[(±s),LogMAR]Table 3 Comparison of changes in BCVA between the two groups before and after treatment[(±s),LogMAR]
组别科研组(n=83)常规组(n=94)t值P值未治疗0.57±0.11 0.54±0.15 1.500>0.05治疗6个月后0.27±0.04 0.38±0.03 20.841<0.001治疗1年后0.21±0.03 0.29±0.01 24.374<0.001
2.4 两组患儿治疗后弱视复发率比较
对两组患儿进行治疗后1年跟踪寻访,科研组的总复发率1.20%小于常规组总复发率11.70%,差异有统计学意义(P<0.05)。见表4。
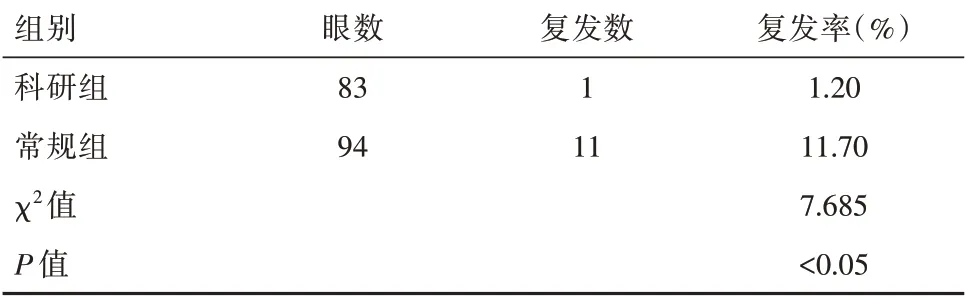
表4两组弱视患儿的复发率对比Table 4 Comparison of recurrence rates of children with amblyopia in the two groups
3 讨论
导致儿童出现近视性弱视的原因多种多样,目前临床尚未有定论,包括长期的近视导致视网膜缺乏外界物体光线的刺激,从而眼轴变长、视网膜成像不清,以及视功能未发育成熟均可能有关,患儿眼轴长度会随着患儿年龄的增加而变长,患儿近视程度只增不减,患儿的屈光度得不到改善[10-14]。临床对治疗近视性弱视的方式有很多,但就目前看来近视性弱视患儿并没有取得较为出色的治愈成果。近年临床上,综合治疗近视性弱视的方法逐渐兴起,且治疗效果较为理想,应用得越来越普遍[15-18]。治疗患儿近视性弱视的主要步骤是矫正屈光,在改善患儿屈光不正的同时使用短小遮盖法进行辅助治疗,可以帮助患儿逐渐恢复视力。本研究结果显示,两组患儿眼球屈光度都有所上升,但科研组患儿眼球屈光度上升趋势较常规组上升较缓(P<0.05)。近距离视功能训练是针对弱视患儿的较为特殊的治疗方法,在日常生活中对患儿进行阅读、穿针引线、手绘画图等训练,可帮助患儿协调自身的眼、手、脑平衡,释放患儿弱视眼黄斑功能和视觉通道,刺激视觉中枢,帮助患儿视觉系统的发育及视力的改善,但长时间进行近距离训练,会使近距离目力的使用负担过于集中,患儿的近视度数和屈光度反而上升,因此近距离训练无法对患儿起到完全的正向作用[19-22]。使用弱视治疗仪的治疗原则是利用患儿眼底的黄斑锥细胞对红光的敏感性,刺激视锥细胞及视觉中枢活性,提高视觉细胞的敏感程度及间接地提高患儿视功能。国内外研究显示,不同波长的闪烁光会使患儿的眼轴变长,患儿近视程度会加重,其中红色是导致近视加重的最严重的光。使用红色视力表对患儿进行远距离视力训练可以帮助患儿锻炼远距离用眼,改善调节痉挛的睫状肌的疲劳现象,帮助患儿恢复近视乃至完全恢复[23-25]。本研究结果显示,科研组患儿年均屈光度变化及治疗6个月、治疗1年后的BCVA值均显著优于常规组(P<0.05),这是由于视力治疗仪通过利用黄斑部视锥细胞对红光存在敏感性的这一理论特点,刺激细胞,改善视细胞的敏感性,从而间接提升患儿的视觉功能。本研究中所采用视功能训练简单易行,具有一定的趣味性与个性化特性,通过刺激患儿的视觉达到锻炼其神经元网络的目的,以及矫正神经视觉信号及改善视力的作用。本研究结果表明,科研组临床有效率为94.44%,显著高于常规组的72.22%(P<0.05),与相关学者的研究结果具有一致性,其研究结果中为“观察组临床有效率为95.61%,显著高于对照组72.22%(P<0.05)”[26]。证明对近视性弱视患儿的屈光度及视力矫正中使用红光闪烁治疗仪及红色视力表远距离视功能训练的临床效果显著,可有效改善患儿的视力。
综上所述,使用红光闪烁治疗仪及红色视力表远距离对患儿进行视功能训练可以有效帮助患儿改善弱视情况、恢复视力、降低屈光度,且不良反应较小,治疗后不易复发。

